数字减影血管造影联合神经介入溶栓术治疗缺血性脑血管疾病临床效果观察
2019-02-13付华文李光建
付华文,李光建
(1.四川省邻水县人民医院神经内科,四川 广安 638500;2.解放军第三军医大学西南医院神经内科,重庆 404100)
缺血性脑血管疾病(ischemic cerebrovascular disease,ICVD)是世界范围内常见危急重症,致残率和致死率较高,近年来随着饮食结构改变和人口老龄化发展,其发病率快速升高,对患者生命安全和生活质量构成严重威胁[1,2]。文献报道ICVD发病与动脉粥样硬化(atherosclerosis,AS)关系密切,其中由颈动脉硬化性狭窄致病的患者占比约25.1%,严重狭窄患者常规药物保守治疗常难以达到预期效果,需给予溶栓治疗以解除病变血管狭窄或梗阻,恢复脑组织血流灌注,从而控制病情进展并改善预后[3~5]。在各种影像学设备和技术支持下,神经介入溶栓治疗在难治性或重度狭窄ICVD患者取得良好效果并逐渐获得推广应用,数字减影血管造影(digital subtract angiography,DSA)是现阶段脑血管疾病诊断金标准,近年来随着医学水平发展在脑血管疾病的治疗中也逐渐增多[6,7]。本文研究DSA引导神经介入溶栓术治疗ICVD的疗效及对患者血流动力学和血管内皮功能的影响,为促进ICVD治疗水平发展提供参考依据。
1 资料与方法
1.1 一般资料2017年4月至2019年4月我院82例ICVD患者,经医院伦理委员会批准,纳入标准:①符合ICVD相关标准[8];②患者年龄18~80岁;③经CT、MRI等影像检查证实;④发病时间≤4.5 h;⑤患者意识清醒或嗜睡;⑥患者及家属知晓本研究并签署同意书。排除标准:①伴重要器官功能不全或血压、血糖未有效控制;②合并其它脑部疾病或外伤手术史;③伴凝血功能障碍或出血倾向;④伴3个月内急性脑梗死或心肌梗死病史;⑤伴精神疾病或认知障碍;⑥CT检查显示脑梗死低密度病灶;⑦伴其它溶栓治疗、DSA或抗血小板药物相关禁忌证。采用随机数字表法分为两组各41例,观察组男23例、女18例,年龄54~79岁[(64.15±9.07)岁],发病时间32 min至6 h[(3.91±0.74)h],合并基础疾病中高血压23例、糖尿病16例、高脂血症14例;对照组男26例、女15例,年龄52~76岁[(62.84±9.35)岁],发病时间27 min至6 h[(4.06±0.78)h],合并高血压21例、糖尿病18例、高脂血症15例;两组基线资料比较差异无统计学意义(P> 0.05)。
1.2 方法两组入院后监测生命体征,采用颅内CT灌注成像(CTP)等辅助检查明确病变部位以及有无脑出血发生,其中对照组采用重组组织型纤溶酶原激活剂(rt-PA)0.9 mg/kg行常规静脉溶栓治疗,最大剂量不超过90 mg,先于1 min内静脉推注10%,余量采用静脉泵在30 min持续泵入。观察组先进行静脉溶栓,rt-PA剂量为0.6 mg/kg,方法同对照组,完成后行DSA评估血管闭塞情况并采用Seldinger法经右股动脉穿刺插管并置入动脉鞘,在微导丝引导下将导管靠近病变血管部位,采用尿激酶20万U+0.9%生理盐水20 ml快速推注,然后20万~50万U尿激酶溶于0.9%生理盐水50 ml并以1 ml/min经自溶性导管泵入,术后复查CT无出血发生后于24 h后给予阿司匹林口服100 mg/次,1次/天,监测患者血压和凝血功能变化,随访血管再通情况及治疗效果。
1.3 观察指标①近期疗效:根据治疗前后美国独立卫生研究院卒中量表(NIHSS)变化和患者独立生活能力进行评估[9],其中NIHSS评分减少≥90%且未发生伤残为痊愈;NIHSS评分减少46%~90%患者生活基本独立为显效;NIHSS评分减少18%~45%且患者生活部分自理为有效;NIHSS评分减少<18%且伴3级以及以上伤残为无效;有效率=(痊愈例数+显效例数+有效例数)/总例数×100%。②NIHSS评分[10]:分别于两组治疗前及治疗1、7、14 d采用NIHSS量表从语言、感觉以及运动等3个维度13项指标进行评估,总分为0~45分,得分越高说明神经功能缺损越严重情况。③血管再通情况:采用CTP观察治疗前后病变血管变化情况,其中无明显变化或血栓发生移动但未恢复灌注为血管未通;血管部分通常且恢复灌注区域小于50%为部分再通;血管畅通且缺血区域完全恢复灌注为完全再通;再通率=(完全再通例数+部分再通例数)/总例数×100%。④脑血流动力学:采用CV-300型脑血管功能检测仪(上海神舟高特医疗器械有限公司)检查两组治疗前后脑血管平均血流量(Qm)、脉搏速度(Wv)、血管特性阻抗(Zcv)及外周阻力(Rv)等血流动力学指标。⑤血管内皮功能:采用UNEXEF38 g超声波图像诊断仪(日本Unex公司)观察两组治疗前后内皮依赖性血管舒张功能(FMD),采用VBP-9动脉硬化测定仪(北京鑫悦琦科贸有限责任公司)检测患者两侧踝肱指数(ABI)及臂踝脉搏传播速度(ba-PWV)并计算平均值。⑥并发症:观察两组溶栓治疗期间皮下出血、牙龈出血及尿路出血等并发症发生情况。
1.4 统计学方法采用SPSS 19.0统计学软件分析数据。计量资料比较采用t检验;计数资料比较采用χ2检验或Fisher精确检验;等级资料比较采用Wilcoxon秩和检验;重复测量数据比较采用方差分析及LSD-t检验。P< 0.05为差异有统计学意义。
2 结果
2.1 两组近期疗效比较观察组治疗效果及有效率均优于对照组(P< 0.05),见表1。
2.2 两组NIHSS评分变化比较治疗后,两组NIHSS评分降低,组内不同时间比较差异有统计学意义(P< 0.05),且观察组治疗1、7、14 d时NIHSS评分均低于对照组(P< 0.05),见表2。

表2 两组NIHSS评分变化比较 (分)
*与治疗前比较,P< 0.05;#与治疗1 d比较,P< 0.05;△与治疗7 d比较,P< 0.05
2.3 两组血管再通情况比较观察组血管再通情况及再通率均优于对照组(P< 0.05),见表3。

表3 两组血管再通情况比较 [n(%)]
2.4 两组脑血流动力学指标比较治疗后,两组Qm和Vm升高,Wv、Zcv和Rv降低,且观察组Qm和Vm高于对照组,Wv、Zcv和Rv低于对照组(P< 0.05),见表4。

表4 两组脑血流动力学指标比较
*与治疗前比较,P< 0.05;#与对照组比较,P< 0.05
2.5 两组血管内皮功能比较治疗后,两组FMD升高,ABI和ba-PWV降低,且观察组FMD高于对照组,ABI和ba-PWV低于对照组(P< 0.05),见表5。
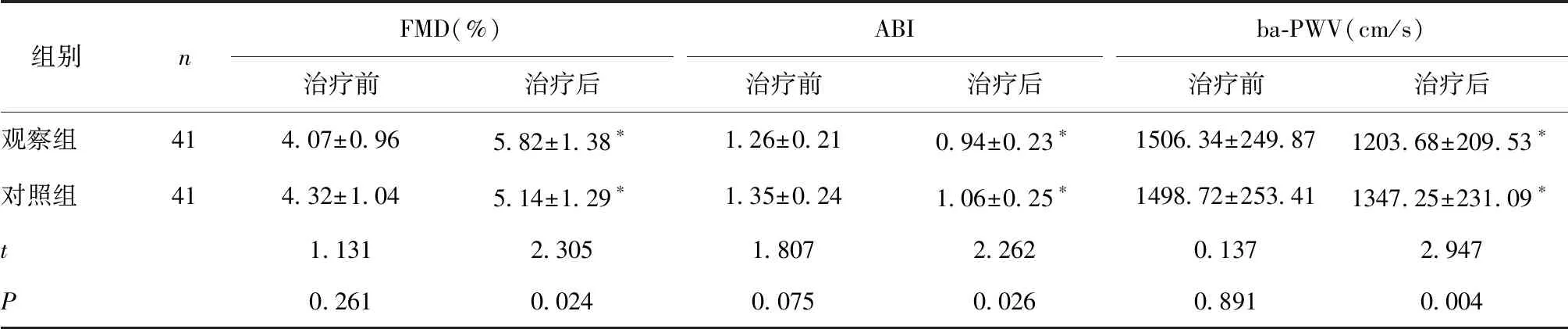
表5 两组血管内皮功能比较
*与干预前比较,P< 0.05
2.6 两组并发症发生情况比较观察组溶栓治疗后发生牙龈出血3例(7.32%)、尿路出血1例(2.44%);对照组发生牙龈出血2例(4.88%)、皮下出血1例(2.44%)、消化道出血2例(4.88%);两组出血发生情况比较,差异无统计学意义(P> 0.05)。
3 讨论
脑血管病变中约85%为ICVD,与心脏病和恶性肿瘤是现阶段威胁人类生命安全的主要疾病,其常见致病因素包括高血压、糖脂代谢紊乱及AS等,可导致脑组织血流灌注减少和缺氧损伤,进而造成感觉障碍、失语或瘫痪等神经功能缺损症状。ICVD患者血管闭塞通常由AS斑块脱落栓塞或脑血管血栓形成所致,传统药物治疗难以从根本上解决血管狭窄问题,溶栓治疗具有效果好、创伤小及不良反应少等明显优势,是现阶段ICVD主要干预方法。
随着医学水平发展和进步,DSA引导下神经介入溶栓术逐渐发展成熟,既往报道显示较静脉溶栓再通率更高且不良反应较少,可明显提升远期疗效并改善患者预后。本研究对两组ICVD患者分别采用DSA引导下神经介入溶栓术和静脉溶栓进行治疗,结果显示两组有效率分别为95.12%和80.49%,治疗后血管再通率分别为82.93%和63.41%,均优于既往文献[11]报道结果,主要可能因为本研究所纳入的样本发病时间较短,多数患者尚未超出溶栓治疗时间窗,故而溶栓效果相对较好,同时还可能与患者病情严重程度、基础健康状况以及不同地区经济卫生条件等因素有关。本研究中两组患者治疗后NIHSS评分均明显降低,其原因为溶栓治疗可促进脑血管再通并恢复脑组织血流灌注,有利于减轻神经功能缺损症状和促进患者康复,观察组治疗1、7、14 d时NIHSS评分明显低于对照组,血管再通率和治疗有效率均明显高于对照组,表明DSA引导下神经介入溶栓术较单纯静脉溶栓更有利于促进病变血管再通并减轻神经功能缺损,从而提升治疗效果,与龙翠英等[12]研究结果相近。神经介入溶栓是在DSA等影像学手段支持下通过导丝和导管靶向给药,针对性作用于病变血管部位,增加溶栓药物与血栓接触面积,故而可提升闭塞血管再通率,对减轻脑组织损伤和促进神经功能缺损恢复具有积极作用。ICVD患者接受溶栓治疗时容易发生出血性转化,但有研究显示无症状性出血对患者预后影响较小,目前也尚无特殊治疗建议。本研究中两组溶栓期间均未发现明显异常,溶栓后两组出血发生率分别为9.76%和12.20%,出血症状较轻且经严密观察未见明显进展,故均未给予针对性处理。
随着流体力学在临床应用中逐渐发展成熟,通过颈动脉血流动力学检测可准确反应脑组织微循环情况。本研究采用CV-300型脑血管功能检测仪对进行检测显示,两组治疗后Qm和Vm均明显升高,Wv、Zcv和Rv均明显降低,提示溶栓治疗后ICVD患者颈动脉系统血管床供血情况获得改善,脑血流量明显提升,同时大中动脉血管壁弹性获得有效改善,脑血管疾病复发风险下降,其中观察组Qm和Vm明显高于对照组,Wv、Zcv和Rv明显低于对照组,表明在静脉溶栓基础上进行神经介入溶栓术有利于改善脑血流动力学,促进脑部血液循环恢复正常,缓解缺血缺氧症状和神经功能损伤。Yang等[13]报道显示脑供血不足引起过量乳酸生成和堆积,导致酸中毒发生是引起神经元损伤的重要机制,DSA引导下神经介入溶栓治疗可有效改善脑血流动力学和血液循环,有利于可逆性损伤神经元及早获得充分血流灌注,缓解缺血缺氧症状,从而改善神经功能。
血管内皮功能损害与血管炎症、AS及心脑血管疾病均有密切联系,其发生机制可能包括氧化应激、炎症损伤及糖基终末化产物堆积等。Sasongko等[14]研究认为血管内皮功能损伤可导致血管收缩、血小板激活以及组织因子释放,引起外源性凝血并加速血栓形成,从而促进AS形成和脑血管疾病发生。本研究中两组治疗后FMD明显升高,ABI和ba-PWV均明显降低,且观察组FMD明显高于对照组,ABI和ba-PWV明显低于对照组,其中FMD由于药物或生理因素刺激血管内皮细胞释放一氧化氮所致,是反映血管内皮细胞结构及功能完整性的有效指标;ABI和ba-PWV可用于预测AS发生风险,其值越大表明血管弹性越差,发生AS和脑血管事件的概率越大。本研究结果表明ICVD患者采用溶栓治疗有利于促进血管内皮细胞结构和功能恢复正常,改善血管弹性,降低AS和脑血管疾病发生风险,且DSA引导的神经介入溶栓治疗在改善血管内皮功能方面具有明显优势,其原因可能为该方法血管再通效果更好,脑循环和和灌注获得明显改善,从而有利于减轻氧化应激和炎症反应所致血管内皮功能损害。
综上所述,采用DSA引导的神经介入溶栓术治疗ICVD有利于促进闭塞血管再通,改善脑血流动力学和微循环,减轻血管内皮功能损害,促进神经功能恢复,治疗效果较单纯静脉溶栓具有明显优势。
