80岁以上老年重症肺炎患者死亡危险因素及病原学分析
2019-02-13刘晓峰王玉霞高玉春曾庆萃唐正萍赵志颖龙怀聪
刘晓峰,王玉霞,高玉春,曾庆萃,唐正萍,赵志颖,龙怀聪
(四川省医学科学院·四川省人民医院老年ICU,四川 成都 610072)
肺炎是老年人呼吸衰竭的常见原因,国内有研究报道老年重症肺炎病死率为32.25%[1]。目前对80岁以上老年重症肺炎的研究却鲜有报道,明确其临床和病原学特点对治疗具有指导意义。本研究对我院老年重症监护室(ICU)80岁以上的老年重症肺炎患者的临床及病原学特点进行总结分析。
1 资料与方法
1.1 一般资料收集2015年1月1日至12月31日我院老年ICU住院的80岁以上重症肺炎患者57例,其中男45例,女12例,平均年龄84.5岁,平均住院日32.7天。纳入标准:①符合2007年美国IDSA/ATS发布的成人社区获得性肺炎诊治指南中关于重症肺炎的定义[2];②年龄≥80岁;③无精神疾病和物质成瘾。排除标准:①严重免疫抑制的患者(如艾滋病、器官移植术后、肿瘤放化疗后);②既往有严重的脏器功能衰竭。
1.2 标本取样采用德尔可控式吸痰管采集痰液,或者纤支镜取深部痰、灌洗液送检培养和药敏。连续2次培养出的优势菌株确定为病原菌,同一患者多次分离到相同菌株不重复计入。
1.3 统计学方法采用SPSS 22.0统计软件处理数据。计数资料比较采用χ2检验或Fisher精确概率法。影响因素分析采用Logistic回归分析。P< 0.05为差异有统计学意义。
2 结果
2.1 合并症和临床转归
2.1.1合并症情况 本组死亡27例(47.4%),发热患者44例(77.2%),见表1。

表1 57例老年重症肺炎患者合并症和转归 [n(%)]
2.1.2各合并症组死亡率比较 以有无某个合并症将57例患者分组比较,结果显示合并感染性休克、肿瘤和贫血组的死亡率更高,见表2。
2.1.3机械通气的死亡率比较 行有创机械通气(气管插管及气管切开)的患者24例,死亡16例(66.7%)。无创呼吸机辅助呼吸的患者19例,死亡

表2 各合并症组死亡率比较
*Fisher精确概率法
7例(36.8%),两组死亡率差异无统计学意义(χ2= 3.792,P> 0.05)。未行机械通气的患者14例,行机械通气的患者43例,死亡率分别是28.6%和53.5%,两组死亡率差异无统计学意义(χ2= 0.105,P> 0.05)。
2.1.4重症肺炎患者死亡的影响因素分析 感染性休克、肿瘤、肾功能衰竭是老年重症肺炎患者死亡的危险因素,见表3。
2.2 抗感染药物的使用57例患者中46例(80.7%)使用了碳青霉烯类抗生素,21例使用万古霉素,11例使用利奈唑胺,6例使用替考拉宁,6例使用替加环素。使用2种抗生素36例,使用3种以上抗生素4例。57例患者中26例(45.6%)使用了抗真菌药物,22例使用伏立康唑,3例使用氟康唑,3例使用米开民。3例先后使用了两种抗真菌药物。
2.3 呼吸道病原菌的分布57例患者中有35例分离培养出具有诊断意义的细菌和真菌共79株。

表3 重症肺炎患者死亡的影响因素分析
其中G+菌7株(8.9%),G-菌49株(62%),真菌共23株(29.1%),见表4。细菌合并真菌感染老年重症肺炎患者15例,培养出2种细菌以上患者15例。
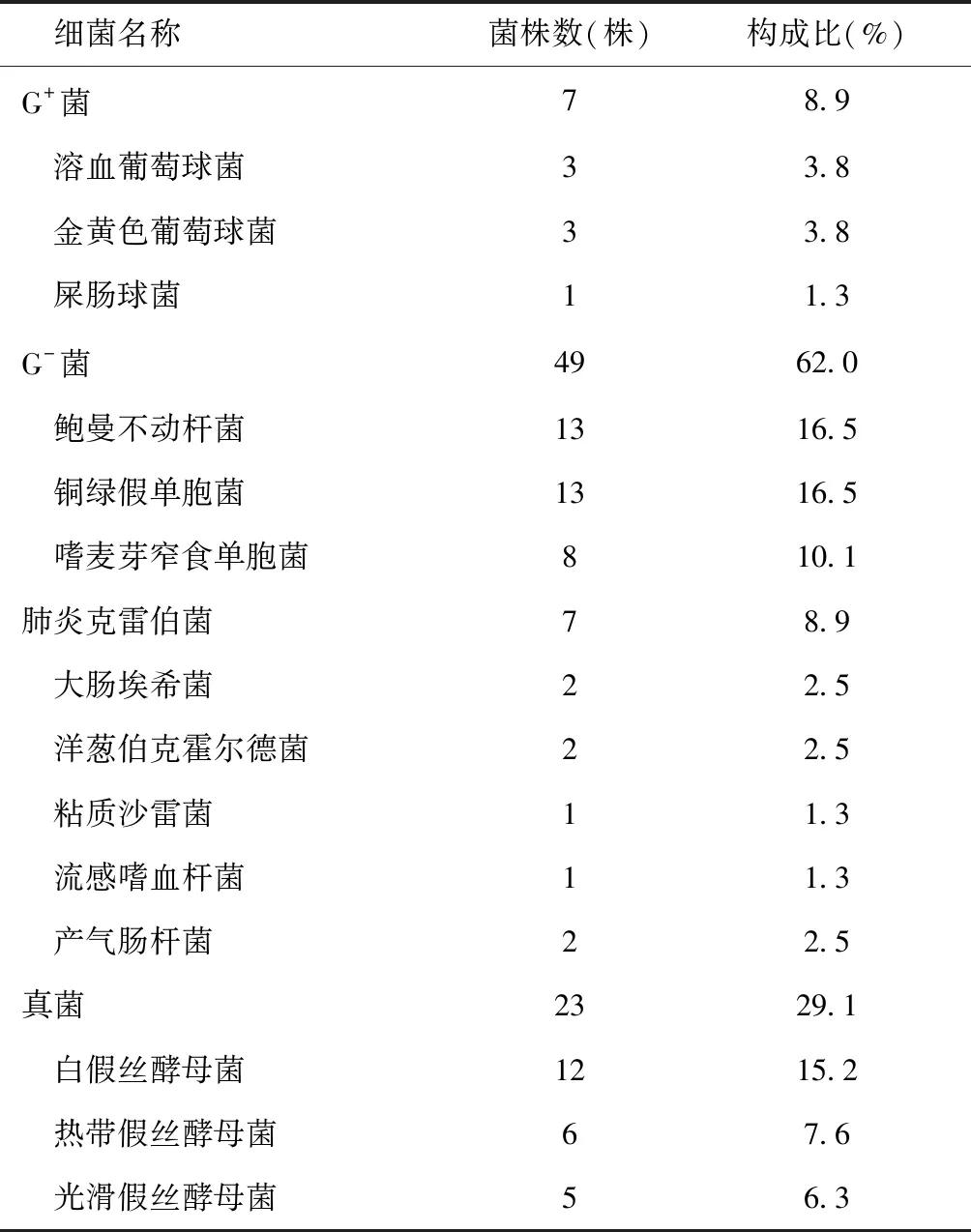
表4 57例老年重症肺炎患者呼吸道病原菌分布
2.4 呼吸道病原菌的药物敏感性23株真菌全部为念珠菌类,未发现耐药菌株。G+菌株均对万古霉素敏感,对喹诺酮类和青霉素类耐药率高。G-菌株对碳青霉烯类耐药近40%,美罗培南耐药率低于亚胺培南。所有G+菌和G-菌均未发现对米诺环素、替加环素、多粘菌素的耐药菌株,见表5。耐药机制为超广谱β-内酰胺酶(ESBLs)2株,甲氧西林凝固酶阴性葡萄球菌(MRCNS)1株,氨基糖苷类高水平耐药(HLAR)1株,耐甲氧西林葡萄球菌(MRS)5株。
鲍曼不动杆菌对氨基糖甙类、青霉素类、喹诺酮类、碳青霉烯类耐药率高,头孢哌酮钠舒巴坦耐药率最低(30.8%)。铜绿假单胞菌对阿米卡星耐药率15.4%,对哌拉西林他唑巴坦耐药率低(23.1%),对头孢类、喹诺酮类耐药率与鲍曼不动杆菌类似。肺炎克雷伯菌对氨基糖苷类、青霉素类、头孢类、喹诺酮类耐药率均在30%左右,未发现碳青霉烯类耐药菌株。

表5 57例老年重症肺炎患者呼吸道细菌的耐药性比较 [%(株)]
3 讨论
随着人口老龄化,老年人群肺炎的发生率呈上升趋势。美国住院成人的社区获得性肺炎的发生率为2.5/1000,而年龄≥80岁的发病率最高,达16.4/1000[3],远远高于普通成人,可见高龄会增加肺炎的发生率。老年肺炎患者常合并多种基础疾病,如高血压、糖尿病、肾功能不全、心力衰竭、低蛋白血症、脑梗死、痴呆、COPD等,这是导致重症肺炎最重要的危险因素[4]。脑梗死、痴呆的患者常伴有咳嗽及吞咽功能减弱,长期卧床,容易发生误吸。营养不良、糖尿病、COPD等基础疾病降低了老年人免疫力[5]。气道黏膜的萎缩,小气道的塌陷,IgA分泌减少,T细胞水平下降,中性粒细胞趋化能力减弱,这些因素都促进老年重症肺炎的发生[6]。
本组57例80岁以上老年重症肺炎患者死亡率47.4%,高于Sakamoto等的报道[7],这可能与本组患者年龄太大、病情更重有关。合并感染性休克、肿瘤的患者死亡率均在80%以上。有创机械通气的患者37.5%合并有真菌感染,41.6%为2种以上细菌和/或真菌的混合感染,死亡率为66.7%,其死亡率高可能与真菌感染、混合感染有关。有创机械通气组和无创通气组死亡率比较差异无统计学意义,机械通气组较非机械通气组也未增加死亡率,说明无论患者是否使用无创呼吸机、气管插管或气管切开都不导致死亡率上升,这可能与本组患者良好的气道管理有关,也有可能部分家属放弃机械通气行姑息治疗导致统计结果假阴性。本组96.5%的患者有2种以上合并症,较多的合并症可能是老年重症肺炎患者死亡率高的重要原因。以有无某个合并症将57例患者分组比较,结果显示合并感染性休克、肿瘤、贫血组的死亡率更高。Logistic回归分析显示,感染性休克、肿瘤、肾功能衰竭是老年重症肺炎的独立死亡危险因素,与国内外有关报道不完全吻合[8,9],这可能与本组患者年龄太大及老年重症肺炎本身特点有关。
本组患者呼吸道病原菌分布及药物敏感性与与国内报道相似[10],以铜绿假单胞菌、鲍曼不动杆菌、嗜麦芽窄食单胞菌、肺炎克雷伯菌、大肠埃希菌等革兰氏阴性菌(占87.5%)为主,这可能与老年患者长期反复住院及使用抗生素有关。检出的病原菌对常用的青霉素类、头孢类、喹诺酮类、碳青霉烯类抗生素有较高的耐药率。非发酵类病原菌,如铜绿假单胞菌、鲍曼不动杆菌、洋葱伯克霍尔德菌的检出率与国外报道相似[11]。细菌合并真菌感染有15例,培养出2种细菌以上的患者有15例,提示多种细菌、细菌和真菌的混合感染是老年重症肺炎的一大特点。这些呼吸道病原菌的变化值得引起我们的关注,用药时应加以警惕。本组患者培养出来的56株细菌中,G-菌49株,占87.5%,对常用的青霉素类、头孢类、喹诺酮类抗生素均有较高的耐药率。青霉素类哌拉西林他唑巴坦耐药率较低,头孢类头胞哌酮舒巴坦耐药率较低,碳青霉烯类耐药近40%,美罗培南耐药率低于亚胺培南。氨基糖苷类抗生素耐药率低,在30%左右。喹诺酮类耐药率高,大于50%。在抗感染时可选用耐药率相对较低的加酶的抗生素,比如头胞哌酮舒巴坦,或者联用2种抗生素。
综上,老年重症肺炎患者住院时间长,合并症多,使用呼吸机比例高,呼吸道病原菌以革兰阴性菌为主,非发酵菌多见,耐药率高,真菌感染率高,易发生混合感染,碳青霉烯类抗生素使用率及抗生素联用率高,死亡率高;感染性休克、肿瘤和肾功能衰竭是死亡的危险因素,治疗时应重视保护肾脏等重要脏器功能,慎用毒副作用大的药物。机械通气虽然不是老年重症肺炎的死亡危险因素,但仍是抢救重症肺炎的重要手段。所以,只有严格把握上机和脱机的指征,全面评估老年重症肺炎患者的病情,重视脏器功能尤其是肾脏功能的保护,积极抗休克,选用合适的抗感染药物,多学科合作的综合治疗,才能降低老年重症肺炎患者的死亡率。
