卵巢黏液性腺癌MRI 表现
2019-02-12强金伟李勇爱杨秀英
李 翔 强金伟 李勇爱 杨秀英
卵巢癌是卵巢最常见的恶性肿瘤,在妇科恶性肿瘤中死亡率最高[1],组织学类型中以上皮来源肿瘤最常见,其中黏液性卵巢癌(mucinous ovarian carcinoma,MOC)约占原发性卵巢癌的6%~10%,发病率要远低于卵巢浆液性腺癌,影像学认识和总结相对较少[2];另一方面,虽然既往研究表明MRI 因具有良好的软组织分辨率,可充分显示卵巢肿瘤的形态学特征[3],但MOC 与卵巢黏液性交界性甚至良性肿瘤影像学特征有一定重叠而导致鉴别困难,而两者之间的预后以及临床治疗方案均有很大不同[4];因此影像检查如能在术前明确肿瘤的良恶性质及病理类型具有非常重要的临床意义。我们回顾性分析了27 例MOC 的临床和MRI 表现,旨在提高对该病的认识和诊断水平。
方 法
1.病例资料
回顾性分析2012 年5 月至2019 年3 月期间行术前MRI 检查、并经手术和病理证实的27 例MOC患者影像学资料,年龄20 ~73 岁,平均(47±16)岁。临床症状表现为下腹胀痛或坠痛9 例,自觉腹部包块1 例,无明显症状而因体检发现盆腔包块或CA125 升高17 例。国际妇产科联合会(International Federation of Gynecology and Obstetrics,FIGO)患 者 分 期 如 下:Ia 期16 例(59.3%),Ic 期7 例(25.9%),IIa 期4 例(14.8%)。所有患者术前常规行MRI 平扫、增强和扩散加权成像(diffusionweighted imaging,DWI)扫描。
2.扫描方法
检查使用1.5T 或3.0T MR 超导扫描仪(Avanto/Verio,Siemens,Erlangen,Germany),相控阵体部线圈。如安装金属节育环扫描前均已取出。患者仰卧位,平静呼吸。采用自旋回波序列(spin echo,SE),平扫选择横断面T1WI及抑脂(TR/TE: 340ms/10ms)、横断面及矢状面T2WI(TR/TE: 4000ms/98ms)及抑脂(TIRM法)。增强扫描对比剂为钆喷替酸葡胺(Gd-DTPA,浓度0.5mmol/ml,拜耳先灵,柏林,德国),剂量20ml,注射速率2 ~3ml/s,经肘静脉快速注射后行横断面和矢状面及冠状面T1WI 抑脂扫描(3D Vibe,TR4.89ms,TE2.38ms, 层 厚4mm, 层 距0mm)。DWI 采用单次激发平面回波成像序列横断面 扫 描(TR/TE:3200/80ms),b 值0s/mm2和1000s/mm2。扫描层厚5mm,层间距1.2mm,矩阵256×256,视野340mm×340mm,激励次数4。扫描范围从髂骨上缘平面至耻骨联合平面,病灶超出常规扫描范围时扩大扫描。
3.图像分析
由两位从事腹盆部影像诊断的医师共同对MRI图像进行分析,意见不同时讨论达成一致。观察内容包括:①肿块部位、大小、形态;②肿块类型:实性为主(实性成分>2/3)、囊实性(囊性或实性成分介于1/3 ~2/3 之间)、囊性为主(囊性成分>2/3);③分房:单房或多房;④囊液信号:T1WI以邻近子宫外肌层为参照物分为低、中、高信号,T2WI 以邻近子宫外肌层和膀胱内尿液为参照物分为低、中、高信号;⑤壁结节或实性成分;⑥病灶边界及囊实性交界面清晰度;⑦强化程度:以邻近子宫外肌层强化程度为参照,分为轻中度强化和明显强化;⑧实性成分ADC 值:在实性区域画尽量大的圆形区域,测量三次取平均值;⑨伴发腹水、种植、转移等。
结 果
1.常规MRI 特征
27 例患者MRI 发现27 个肿瘤,肿瘤均为单侧,起源于右侧卵巢15 个、左侧卵巢12 个;最大径5.8 ~27.9cm,平均(15.7±5.8)cm,其 中4例 最 大 径<10cm,18 例 最 大 径10 ~20cm,5 例>20cm;病灶形态呈类椭圆形22 个(81.5%),分叶状5 个(18.5%);按囊实性成分占比分为实性为主4 个(14.8%)、囊实性8 个(29.6%)、囊性为主15个(55.6%);单房4个(14.8%),多房23个(85.2%),合并蜂窝状子房15 个;实性成分T1WI 为等或稍低信号、T2WI 为稍高信号;T1WI 序列囊性成分呈均匀低信号21 个(77.8%)、部分囊腔内囊性成分呈等或高信号6 个(22.2%);T2WI 囊液呈均匀高信号23 个(85.2%)、部分囊腔内囊液呈中或低信号4个(14.8%);8 个病灶囊壁上存在壁结节;病灶边界或囊实性交界面模糊16 个(59.3%)、清晰11 个(40.7%);增强后实性成分明显强化23 个(85.2%),轻中度强化4 个(14.8%);不伴腹水9 例(33.3%),少量腹水16 例(59.3%),中大量腹水2 例(7.4%);所有病例均未发现同侧卵巢存在,所有患者均未发现腹腔种植和淋巴结转移 (图1 ~3) 。
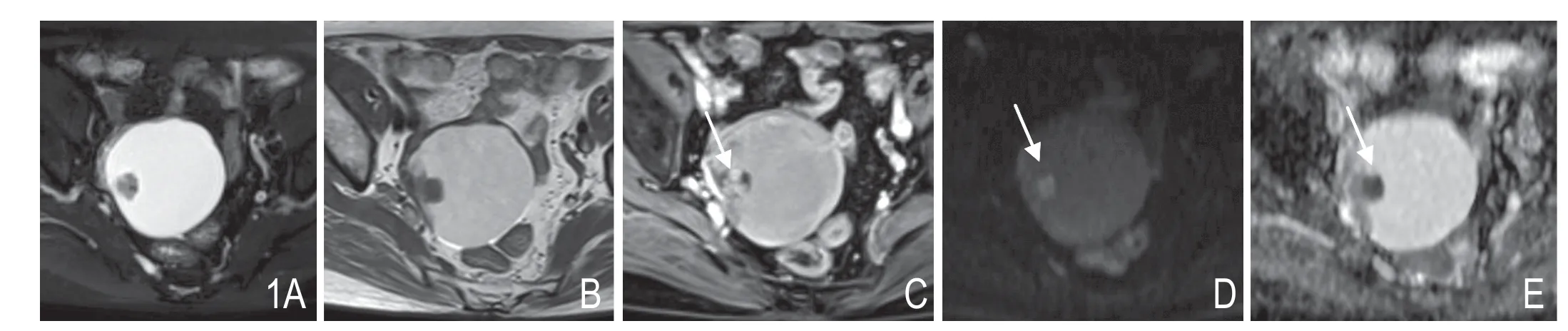
图1 女,68 岁,右侧卵巢黏液性腺癌Ia 期。A. T2WI FS 示单房囊性为主肿块,边界清晰,囊实性交界面清晰,囊液呈高信号,实性成分呈稍高信号。B. T1WI 平扫示囊液呈高信号,实性成分呈低信号。C. T1WI FS 增强示实性成分明显强化。D、E. DWI (b=1000s/mm2)示实性成分呈高信号,相应ADC 图呈明显低信号,ADC 值0.895×10-3mm2/s。
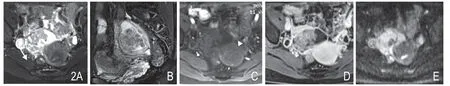
图2 女,50 岁,右侧卵巢黏液性腺癌Ic 期。A、B. 横断面及矢状面T2WI FS 示实性为主肿块,边界模糊不清(白箭)。C. T1WI FS 平扫示实性成分呈中等信号,与子宫(白箭头)相仿。D. T1WI FS 增强示实性成分中等强化。E. DWI(b=1000s/mm2)示实性成分呈高信号。
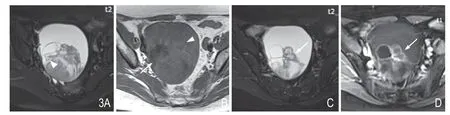
图3 女,63 岁,右侧卵巢黏液性腺癌Ic 期。A. T2WI FS 示多房囊实性肿块,囊实性交界面模糊不清(白箭头)。B. T1WI 平扫示囊液信号不等,部分呈低信号(白箭)、部分呈等信号(白箭头)。C. T2WI FS 示小分房内囊液呈中低信号(白箭)。D. T1WI FS 增强示小分房囊壁较厚、呈环形强化。
2. DWI 特征
DWI 结合表观扩散系数(apparent diffusion coefficient,ADC)图可清晰显示全部27 个肿瘤的实性成分及增厚分隔,实性区域表现为DWI 高信号,相应ADC 图呈低信号,测量MOC 实性区三次的平均ADC 值为( 0.600 ~1.394)10-3mm2/s,平均(1.025±0.182)10-3mm2/s。
讨 论
1. MOC 的临床概况
MOC 好发于39 ~50 岁女性,临床症状无明显特异性,往往肿瘤较大时引起腹胀、腹痛时才来就诊[4-5]。本组患者中位年龄47 岁,涵盖育龄期妇女及绝经期妇女,提示MOC 发病年龄并无明显特征性。而随着健康体检的普及,更多的患者就诊原因为体检发现腹腔占位或肿瘤标志物异常而来就诊。本组因有腹痛、自觉腹块等典型临床症状而就医者仅占全部患者的37%,从而就诊时因肿块较小、肿瘤处于较早分期等导致影像学表现不典型。目前临床多应用血清肿瘤标志物CA125 作为卵巢癌的筛查和早期诊断,但敏感度和特异度均不高。Moss 等[6]的一项研究中显示一组CA125 异常升高的患者中仅20%为卵巢癌,其余为非妇科恶性肿瘤(26%)或其他良性肿瘤,故术前精确定位和定性困难。此外,MOC 诊断时多为早期,预后相对卵巢其他病理类型的恶性肿瘤好,研究[7]显示MOC 的5 年生存率为57.2%,远优于卵巢浆液性癌的16.8%。患者的手术方案与浆液性卵巢癌有很大不同,对于I 期MOC 育龄患者可采取保留生育功能的手术[4]。因此,阐明MOC 的影像学表现,提高术前诊断的准确性,对指导手术方案的制定具有重要意义。
2. MOC 的MRI 表现
到目前为止,MOC 的影像学仅见零星个案报道或在综合性影像学研究中泛泛描述,我们还未发现针对MOC 的影像学研究。总结MOC 的MRI 表现,具有以下影像学特点:①单侧发生的巨大类圆形肿块。本组肿瘤均为单侧发生,类圆形占81%,平均最大径达(15.7±5.8)cm。②肿块呈囊性为主或囊实性,多房占85%。囊壁上可有壁结节,多房病灶中有65%可见蜂窝样分房存在。我们既往的研究发现[8],卵巢良性黏液性囊腺瘤和交界性黏液性肿瘤的多房囊性表现分别占91%和90%,但黏液性交界性肿瘤出现蜂窝样分房的概率要明显高于良性肿瘤,可能提示蜂窝样分房与肿瘤恶性程度有一定相关性。③囊性成分信号多变。多表现为T1WI 均匀低信号、T2WI 均匀高信号,近1/4 肿瘤可见T1WI 等或高信号、T2WI 等或低信号的小分房或蜂窝样分房。囊液因含不同黏稠度的黏蛋白而信号有所差别,一般随着黏稠度的上升导致T1WI 信号有不同程度升高、T2WI 信号不同程度减低而呈多样性;另外,肿瘤的出血也可能是导致局部囊液信号的原因。④病灶边界或囊实性交界面模糊征,占59%,该征象在既往研究中尚未有人提及,我们认为出现肿瘤边界和囊实性交界面模糊征象可能说明病灶较高的侵袭程度,有利于恶性肿瘤的诊断,而MRI 由于良好的软组织分辨率可很好地观察到这一有价值的征象。⑤实性成分DWI 呈明显高信号,ADC 图呈低信号。提示肿瘤实性成分存在明显的水分子扩散受限,由于肿瘤实性部分细胞核比例升高,细胞排列相对致密而导致细胞内外间隙均较小。Li等[9]研究认为DWI 可以提高鉴别卵巢来源良恶性肿瘤的诊断符合率,如对肿瘤实性成分进行ADC 值测定,在形态学的基础上增加定量分析,可能对MOC的诊断及鉴别诊断有一定帮助。⑥实性成分呈多明显持续性强化。提示血供较为丰富,但强化方式和强化程度难以标准化。动态增强扫描因可对肿瘤强化做半定量和定量分析从而精确评估肿瘤灌注情况,可能提供一定的诊断依据,但目前还缺乏MOC 的动态增强表现研究。⑦病灶同侧卵巢未见。本组病例均未发现肿瘤同侧存在正常卵巢或部分卵巢,这也与既往报道恶性肿瘤中未发现正常卵巢的结果一致[10]。
3. MOC 的鉴别诊断
3.1 与卵巢上皮来源其他黏液性肿瘤鉴别:①卵巢良性黏液性囊腺瘤:常表现为单侧巨大多房占位,但肿瘤边界较清楚,很少出现蜂窝样子房,无明显实性成分或乳头状突;少部分含实性成分较少的MOC与良性黏液性囊腺瘤单凭形态学鉴别有一定困难。②卵巢交界性黏液性肿瘤:为低度恶性肿瘤,也常表现为巨大多房囊性肿块,囊腔可常见蜂窝样分房,也可发现囊壁的增厚或乳头状突起等征象[8],其形态学与MOC 尤其是FIGO I 期MOC 重叠较多、鉴别较困难。MRI 功能成像特别是ADC 值测量可能有一定的鉴别诊断价值,但目前缺乏相关研究。
3.2 与卵巢上皮来源其他恶性肿瘤鉴别:①卵巢浆液性腺癌:肿瘤多为囊实性,囊壁伴有明显乳头状突起,但一般以单房多见,肿块大小多小于MOC。②卵巢子宫内膜样癌:多发生于绝经后或围绝经期女性[11],临床常见阴道不规则流血,呈囊实性但囊性分房较少,半数肿瘤的囊液呈T1WI 高信号,壁结节呈桑葚状或绒毛毯状。③卵巢透明细胞癌:肿瘤为单房囊性为主、实性成分较明显,呈偏心生长[12]。④恶性Brenner 瘤:非常罕见,目前多为个案报道,确诊需病理检查。
3.3 与卵巢转移癌鉴别:卵巢转移瘤可为囊实性或囊性为主肿块,但患者相对年轻,临床一般有明确原发肿瘤病史,多为胃肠道肿瘤转移而来,且双侧卵巢转移相对多见[13],肿瘤体积相对较小,可资鉴别。
综上所述,MOC 的MRI 表现具有一定特征性:常表现为单侧、类圆形、多房囊性或囊实性肿块,蜂窝样分房多见;囊性成分T1WI 信号可高低不等、T2WI 等或低信号易出现在较小囊腔,实性成分弥散明显受限且血供丰富。但影像学表现与卵巢其他类型黏液性肿瘤和卵巢上皮性卵巢癌和转移性肿瘤尚有一定重叠,尚需进一步对照研究。
