超声引导下腹横肌平面阻滞联合全身麻醉在腹腔镜结直肠癌根治术中的应用效果
2019-02-12鞠峰张先杰赵枝富
鞠峰 张先杰 赵枝富
全身麻醉是腹腔镜结直肠癌根治术主要的麻醉方式,可保证适当的麻醉深度,但单纯全麻存在用药量大、麻醉镇痛效果一般等局限性[1-2]。超声引导下腹横肌平面阻滞通过超声引导将麻醉药物精确注入腹横肌平面,从而对其支配腹部腹壁的神经产生阻滞作用,联合全身麻醉可产生镇痛效果叠加,提高麻醉效果,近年来已逐渐被应用于多种腹腔镜手术中,成为临床上常用的辅助麻醉方式[3-4]。但是,超声引导下腹横肌平面阻滞联合全麻在腹腔镜结直肠癌根治术中的应用效果未明确,本研究比较其与单一全身麻醉的应用效果,以期提高手术麻醉效果。
1 资料与方法
1.1 一般资料
选取2017年6月至2019年6月在德阳市人民医院行腹腔镜结直肠癌根治术的患者为研究对象。纳入标准:⑴经病理学检查确诊为结直肠癌;⑵美国麻醉医师学会(American society of anesthesiologists,ASA)分级Ⅰ~Ⅱ级;⑶年龄>18岁;⑷无精神病病史;⑸无麻醉药物过敏史;⑹由同一团队实施腹腔镜结直肠癌根治术。排除标准:⑴有凝血功能障碍或出血倾向;⑵有甲状腺功能异常、Addison病以及心肝、肾等疾病;⑶术前1个月内有激素、抗炎、放化疗等治疗史。共100例患者符合标准纳入研究,依据随机数字表分为对照组和观察组,每组50例。两组患者性别、年龄、ASA分级、体质指数、临床分期、病理类型、分化程度、肿瘤位置、术中出血量、手术时间、保肛及造瘘情况比较,差异无统计学意义(P>0.05),见表1。本研究经医院伦理委员会审批通过。
1.2 麻醉方法
麻醉前做好消毒铺巾、开放静脉通道、心电监护等准备。对照组术中予全身麻醉,麻醉诱导依次为静脉注射1.5~2.5 mg/kg丙泊酚、0.15 mg/kg顺式阿曲库铵、0.1~0.5 μg/kg舒芬太尼,诱导后气管插管、机械通气(呼吸频率为12次/min,吸呼比为1∶2,潮气量为8 mL/kg),术中以0.1~0.2 μg/(kg·min)舒芬太尼、4~8 mg/(kg·h)丙泊酚维持(脑电双频指数在40~60)。
表1 观察组和对照组患者一般资料比较[n(%)/±s]Tab.1 Comparison of general information between observation group and control group[n(%)/±s]
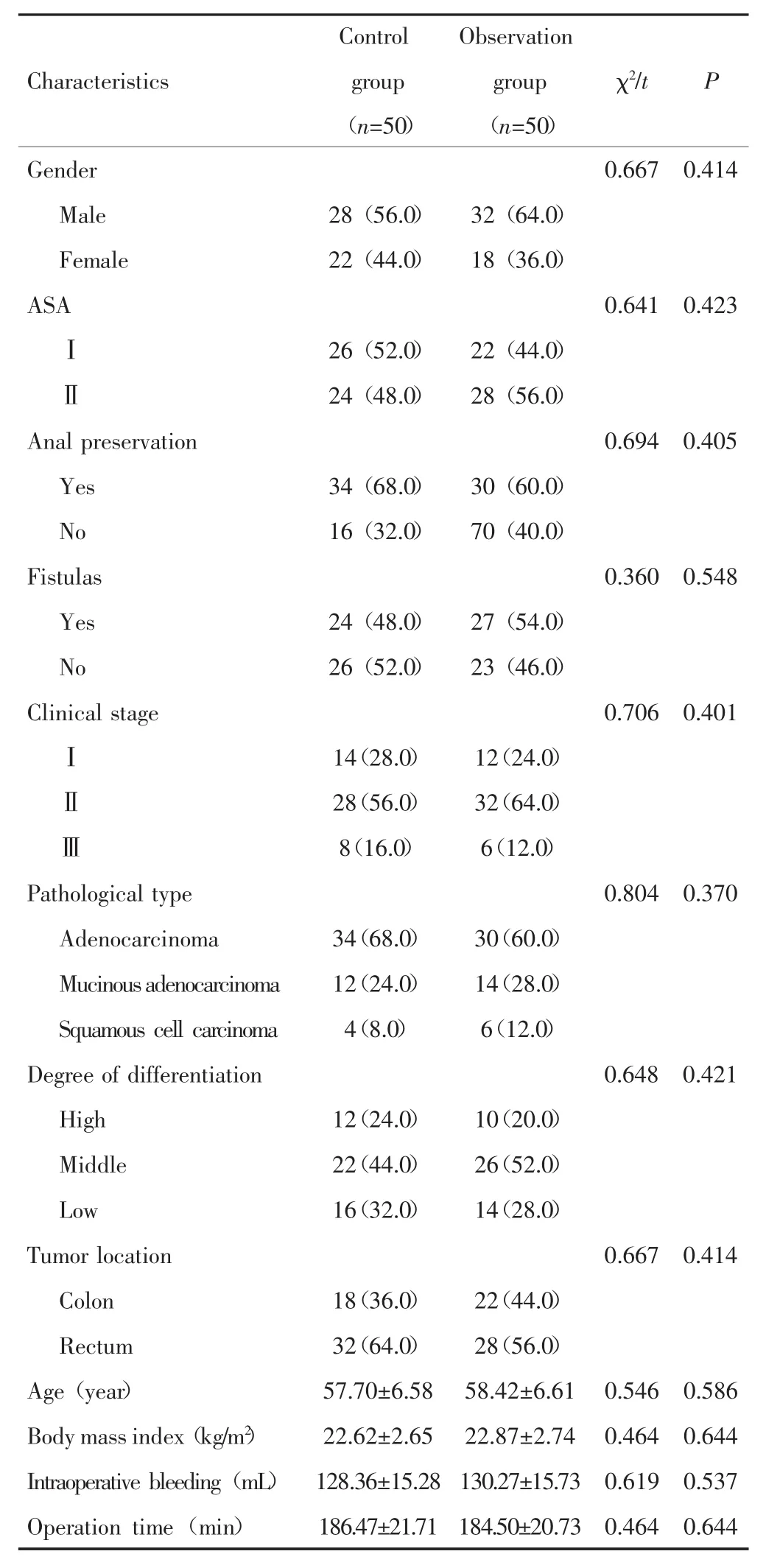
表1 观察组和对照组患者一般资料比较[n(%)/±s]Tab.1 Comparison of general information between observation group and control group[n(%)/±s]
Characteristics Control group(n=50)Observation group(n=50)χ2/t P Gender 0.667 0.414 Male 28(56.0) 32(64.0)Female 22(44.0) 18(36.0)ASA 0.641 0.423Ⅰ26(52.0) 22(44.0)Ⅱ24(48.0) 28(56.0)Anal preservation 0.694 0.405 Yes 34(68.0) 30(60.0)No 16(32.0) 70(40.0)Fistulas 0.360 0.548 Yes 24(48.0) 27(54.0)No 26(52.0) 23(46.0)Clinical stage 0.706 0.401Ⅰ14(28.0) 12(24.0)Ⅱ28(56.0) 32(64.0)Ⅲ8(16.0) 6(12.0)Pathological type 0.804 0.370 Adenocarcinoma 34(68.0) 30(60.0)Mucinousadenocarcinoma 12(24.0) 14(28.0)Squamous cell carcinoma 4(8.0) 6(12.0)Degree of differentiation 0.648 0.421 High 12(24.0) 10(20.0)Middle 22(44.0) 26(52.0)Low 16(32.0) 14(28.0)Tumor location 0.667 0.414 Colon 18(36.0) 22(44.0)Rectum 32(64.0) 28(56.0)Age(year) 57.70±6.58 58.42±6.61 0.546 0.586 Body mass index(kg/m2)22.62±2.6522.87±2.740.4640.644 Intraoperative bleeding(mL) 128.36±15.28 130.27±15.73 0.619 0.537 Operation time(min) 186.47±21.71 184.50±20.73 0.464 0.644
观察组在对照组基础上联合超声引导下腹横肌平面阻滞。麻醉前采用超声扫描仪的6~13 MHz探头置于患侧髂脊与肋缘下连线中点,在腋中线上作轴位扫描并寻找腹横肌平面,以平面内技术穿刺至腹横肌平面内(腹内斜肌与腹横肌两低回声图像的间隙),回吸无血、无阻力后缓慢推注20~25 mL 0.1%罗哌卡因(宜昌人福药业有限责任公司,国药准字H20103636,10 mL∶100 mg),然后进行全身麻醉,方法同对照组。术毕前30 min停用所有麻醉药物,入麻醉恢复室并开启静脉自控镇痛泵(参数设置为持续剂量2 mL、按压剂量2 mL/次、锁定时间15min、药液1μg/mL舒芬太尼100 mL),患者自主呼吸恢复、神志清楚后拔除气管插管,观察30 min。
1.3 观察指标
⑴分别于麻醉前(T0)、切皮时(T1)、癌灶切除时(T2)、术毕时(T3)记录平均动脉压(mean arterial pressure,MAP)、心率(heart rate,HR),评估血流动力学;⑵记录丙泊酚、舒芬太尼等用药量;⑶记录呼之睁眼时间、拔气管时间、完全苏醒时间等;⑷采用视觉模拟评分法(visual analogue scale,VAS)[5]分别于T0 和术后 2 h、12 h、24 h、48 h、72 h 评估疼痛情况,总分10分,评分越高表示疼痛越剧烈;⑸记录术后24 h内镇痛泵按压次数、补救性镇痛次数,评估镇痛满意度,总分10分,0~3分为不满意,4~7分为满意,8~10分为非常满意,满意率=[(满意数+非常满意数)/总例数]×100%;⑹记录不良反应,包括恶心、呕吐、头晕、嗜睡等。
1.4 统计学方法
采用SPSS 22.0软件进行数据分析。计数资料以例数(百分比)[n(%)]表示,组间比较采用 χ2检验;计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验,同组不同时间的比较采用配对t检验。以双侧P<0.05为差异有统计学意义。
2 结果
2.1 两组患者血流动力学比较
对照组和观察组T0时的MAP、HR比较,差异无统计学意义(P>0.05);但观察组 T1、T2、T3 时的 MAP、HR均低于对照组,差异有统计学意义(P<0.05),见表2。

表2 观察组和对照组患者MAP、HR比较Tab.2 Comparison of MAP,HR between observation group and control group
2.2 两组患者全麻用药量和苏醒时间比较
观察组丙泊酚用量、舒芬太尼用量和呼之睁眼时间、拔气管时间、完全苏醒时间明显低于对照组,差异有统计学意义(P<0.05),见表 3。

表3 观察组和对照组患者全麻用药量、苏醒时间比较Tab.3 Comparison of general anesthesia dosage,recovery time between observation group and control group
2.3 两组患者痛疼情况比较
对照组和观察组T0时的VAS评分比较,差异无统计学意义(P>0.05),但观察组术后 2 h、12 h、24 h、48 h、72 h的VAS评分均低于对照组,差异有统计学意义(P<0.05),见表 4。
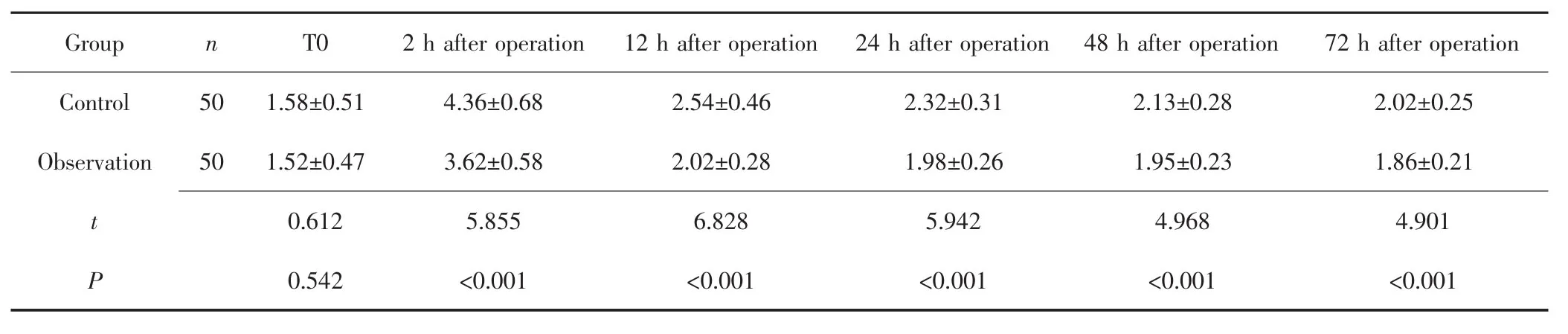
表4 观察组和对照组患者VAS评分比较(分)Tab.4 Comparison of VAS scores between observation group and control group(score)
2.4 两组患者镇痛效果比较
术后24 h内观察组镇痛泵按压次数、补救性镇痛次数均低于对照组[(3.23±1.03)次 vs(4.51±1.16)次,t=8.251,P<0.001;(2.62±0.51)次 vs(3.26±0.58)次,t=8.287,P<0.001]。对照组镇痛不满意9例、满意25例、非常满意16例,镇痛满意率为82.0%;观察组镇痛不满意2例、满意30例、非常满意18例,镇痛满意率为96.0%,两组镇痛满意率比较差异有统计学意义(χ2=5.005,P=0.025)。
2.5 两组患者不良反应比较
对照组发生恶心2例、呕吐2例、嗜睡1例、头晕2例,不良反应发生率为14.0%;观察组发生恶心1例、呕吐1例、嗜睡2例、头晕1例,不良反应发生率为10.0%,两组患者不良反应发生率比较差异无统计学意义(χ2=0.379,P=0.538)。
3 讨论
结直肠癌腹腔镜根治术中常采用全身麻醉[6-7],术中需应用大量的麻醉性镇痛药及镇静药,易导致术后恶心、呕吐、嗜睡、头晕等药物不良反应,不利于转归[8-9]。腹横肌平面具有支配腹部腹壁的神经,其位于腹内斜肌、腹横肌之间,通过注入局麻药物阻滞此区域神经可对腹部产生良好的镇静镇痛作用,提高麻醉效果[10-11]。罗哌卡因具有阻断神经兴奋与传导、抑制神经细胞钠离子通道的作用[12-13]。目前超声引导被广泛应用于神经阻滞中,可将麻醉药物精确注入目标神经区域,达到良好的阻滞作用[14-15]。本研究观察组采用横肌平面阻滞联合全身麻醉,结果MAP、HR、VAS评分及镇痛泵按压次数、补救性镇痛次数均明显低于对照组,镇痛满意率亦高于对照组,与既往研究[2-3]结果相当。说明通过超声引导将麻醉药物精确注入腹横肌平面,从而对其存在支配腹部腹壁的神经产生阻滞作用,有效阻碍了腹部手术区域疼痛传导通路传入低级交感中枢,进一步减轻切皮、癌灶切除、术毕缝合等创伤性操作刺激,与全身麻醉联合应用,有助于更好地稳定患者的血流动力学波动,提高患者镇痛效果和满意度。
本研究还发现观察组丙泊酚、舒芬太尼用量和呼之睁眼时间、拔气管时间、完全苏醒时间亦明显低于对照组,说明超声引导下腹横肌平面阻滞联合全麻能够有效减少麻醉用药量,促进患者快速苏醒。超声引导下腹横肌平面阻滞能够对腹部手术区域产生有效的镇静镇痛作用,在此基础上联合全身麻醉可产生镇痛效果叠加,减少患者疼痛反应,使术中所需丙泊酚、舒芬太尼等麻醉药物用量减少,降低了麻醉药物对患者脑部的抑制作用,有利于患者更快苏醒。但是两组患者不良反应发生率无明显差异,可能是超声引导下腹横肌平面阻滞联合全麻虽然增加使用了罗哌卡因等局部麻醉药物,但相应减少了全身麻醉的药物用量,尤其是阿片药物用量(舒芬太尼)明显减少,故未增加不良反应发生率,说明该法具有良好的安全性。
综上所述,相较单独全身麻醉,超声引导下腹横肌平面阻滞联合全麻可有效改善腹腔镜结直肠癌根治术患者镇痛效果,稳定血流动力学,减少全身麻醉用药量,促进患者更快苏醒,且具有良好的安全性,值得临床推广应用。
