ERCC1、TYMS和RRM1在宫颈癌组织中的表达及与化疗疗效的关系
2019-02-12周文王佳丽谭碧波莫凌昭
周文 王佳丽 谭碧波 莫凌昭
宫颈癌是我国女性第二大常见恶性肿瘤,近年来发病率呈上升及年轻化趋势[1-2]。手术是宫颈癌最主要的治疗方法,但对于存在淋巴结转移、手术切缘阳性等复发高危因素的患者,化疗是重要的辅助治疗手段。宫颈癌具有高度异质性,同一化疗方案不同患者疗效不尽相同,而肿瘤细胞耐药或不敏感是化疗失败的主要原因[3-4]。因此,寻找化疗敏感及耐药靶点,对选择化疗方案,改善预后尤为关键。核苷酸切除修复交叉互补基因1(nucleotide excision repair cross complementary gene1,ERCC1)和核苷酸还原酶M1(nucleotide reductase M1,RRM1)为化疗耐药基因[5],而胸苷酸合成酶基因(thymidine synthase gene,TYMS)与化疗疗效密切相关[6]。本研究通过检测与宫颈癌预后密切相关的ERCC1、TYMS、RRM1在宫颈癌组织中的表达,并分析其与患者临床病理特征及化疗疗效的关系,以期为化疗疗效和预后评估寻找新的靶点。
1 资料与方法
1.1 研究对象
收集2016年1月至2016年12月于广西医科大学附属肿瘤医院经病理检查确诊的宫颈癌患者术后标本33例。所有患者术前均未接受手术或放化疗治疗,术后采取以铂类为主的化疗方案,临床病理及随访资料完整。本研究已通过本院伦理委员会审批,患者及家属知情同意并签署同意书。
1.2 治疗方法
化疗前所有患者均行妇科体格、血常规以及生化常规等检查,无化疗禁忌证。所有患者均采用以铂类为主的化疗方案。顺铂70 mg/m2,静脉滴注;吉西他滨1 g/m2,静脉滴注,d1、8,21 d 为 1 个周期,4~5 个周期。常规给予护肝、护胃、抗过敏、止吐等对症支持治疗。
1.3 RT-PCR法检测ERCC1、TYMS及RRM1 mRNA的表达
4%~10%中性福尔马林溶液固定标本,由厦门艾德生物医药科技股份有限公司检测ERCC1、TYMS和RRM1 mRNA表达水平。按照AmoyDx FFPE样品RNA分离试剂盒说明书提取总RNA,测定RNA的纯度及含量,再根据逆转录试剂盒说明书将RNA逆转录成cDNA。以β-actin为内参,进行实时荧光定量PCR检测。PCR反应:94℃5 min,1个循环;94℃15 s,60 ℃ 20 s,72 ℃ 20 s,10 个循环;94 ℃ 15 s,58 ℃ 35 s,72 ℃ 15 s,30 个循环。2-△△Ct法计算 ERCC1、TYMS和RRM1 mRNA的表达量。实验重复3次。根据基因检测结果,分别将ERCC1、TYMS和RRM1 mRNA表达量超过 3.04×10-3、2.71×10-3、10.10×10-3记为阳性表达,表达量低于 3.04×10-3、2.71×10-3、10.10×10-3记为阴性表达。
1.4 随访及疗效评价
通过再次入院、门诊复查、电话等随访方式随访,每3个月进行1次随访,随访截至2019年3月。中位随访时间32个月,平均30个月。总生存期定义为确诊至患者死亡、失访或随访截止的时间。化疗结束后依据WHO实体瘤疗效评价标准评价疗效,分为完全缓解(CR):肿瘤完全消失,超过1个月;部分缓解(PR):肿瘤最大直径及最大垂直直径的乘积缩小达50%,其他病变未增大,持续超过1个月;疾病稳定(SD):病变两径乘积缩小不超过50%,增大不超过25%,持续超过1个月;疾病进展(PD):病变两径乘积增大超过25%。总有效率=[(CR+PR)/总例数]×100%。
1.5 统计学方法
采用SPSS 24.0软件进行数据分析。采用独立样本t检验分析ERCC1、TYMS和RRM1 mRNA表达与临床病理特征的关系;采用χ2检验比较3个基因表达与宫颈癌化疗疗效的关系;采用Pearson相关分析3个基因在宫颈癌组织中表达的相关性;采用Kaplan-Meier法计算生存率,组间比较采用Log-rank检验。以P<0.05为差异有统计学意义。
2 结果
2.1 ERCC1、TYMS及RRM1 mRNA表达及与临床病理特征的关系
33例宫颈癌组织中ERCC1、TYMS、RRM1阳性表达率分别为 78.8%(26/33)、69.7%(23/33)、75.8%(25/33)。ERCC1表达与FIGO分期、肿瘤大小、高危型HPV病毒感染、淋巴脉管癌栓、肌层浸润深度及鳞状上皮细胞癌抗原(squamous cell carcinoma antigen,SCC-Ag)水平有关(P<0.05);TYMS表达与肿瘤大小、高危型HPV病毒感染及淋巴脉管癌栓有关(P<0.05);RRM1表达与各项临床病理特征均无关(P>0.05)。见表1。
表 1 ERCC1、TYMS、RRM1 表达与宫颈癌患者临床病理特征的关系(±s,×10-3)Tab.1 Relationship between ERCC1,TYMS,RRM1 expression and clinicopathological features of cervical cancer patients(±s,×10-3)
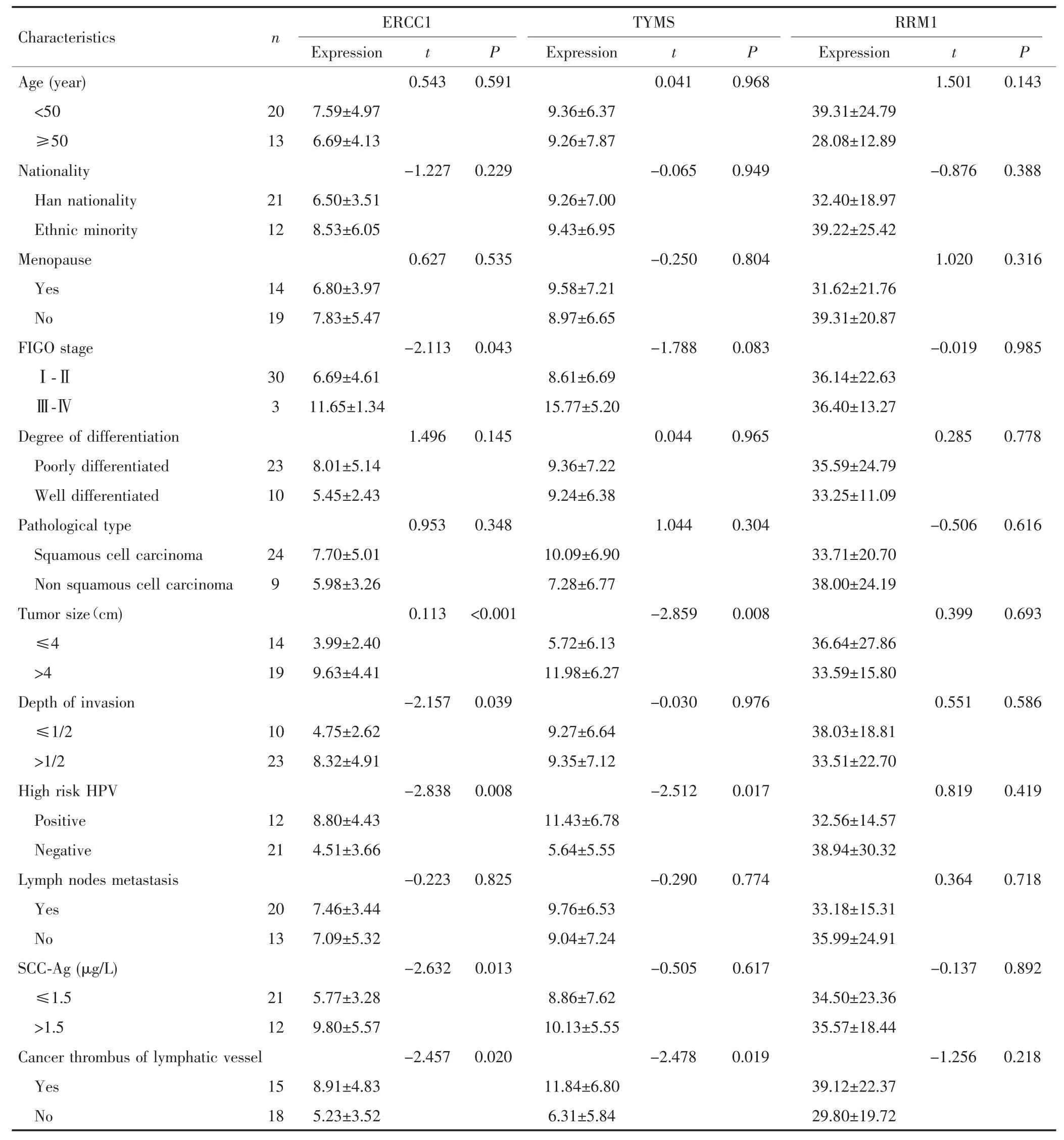
表 1 ERCC1、TYMS、RRM1 表达与宫颈癌患者临床病理特征的关系(±s,×10-3)Tab.1 Relationship between ERCC1,TYMS,RRM1 expression and clinicopathological features of cervical cancer patients(±s,×10-3)
Characteristics n ERCC1 TYMS RRM1 Expression t P Expression t P Expression t P Age(year) 0.543 0.591 0.041 0.968 1.501 0.143<50 20 7.59±4.97 9.36±6.37 39.31±24.79≥50 13 6.69±4.13 9.26±7.87 28.08±12.89 Nationality -1.227 0.229 -0.065 0.949 -0.876 0.388 Han nationality 21 6.50±3.51 9.26±7.00 32.40±18.97 Ethnic minority 12 8.53±6.05 9.43±6.95 39.22±25.42 Menopause 0.627 0.535 -0.250 0.804 1.020 0.316 Yes 14 6.80±3.97 9.58±7.21 31.62±21.76 No 19 7.83±5.47 8.97±6.65 39.31±20.87 FIGO stage -2.113 0.043 -1.788 0.083 -0.019 0.985Ⅰ-Ⅱ 30 6.69±4.61 8.61±6.69 36.14±22.63Ⅲ-Ⅳ 3 11.65±1.34 15.77±5.20 36.40±13.27 Degree of differentiation 1.496 0.145 0.044 0.965 0.285 0.778 Poorly differentiated 23 8.01±5.14 9.36±7.22 35.59±24.79 Well differentiated 10 5.45±2.43 9.24±6.38 33.25±11.09 Pathological type 0.953 0.348 1.044 0.304 -0.506 0.616 Squamous cell carcinoma 24 7.70±5.01 10.09±6.90 33.71±20.70 Non squamous cell carcinoma 9 5.98±3.26 7.28±6.77 38.00±24.19 Tumor size(cm) 0.113 <0.001 -2.859 0.008 0.399 0.693≤4 14 3.99±2.40 5.72±6.13 36.64±27.86>4 19 9.63±4.41 11.98±6.27 33.59±15.80 Depth of invasion -2.157 0.039 -0.030 0.976 0.551 0.586≤1/2 10 4.75±2.62 9.27±6.64 38.03±18.81>1/2 23 8.32±4.91 9.35±7.12 33.51±22.70 High risk HPV -2.838 0.008 -2.512 0.017 0.819 0.419 Positive 12 8.80±4.43 11.43±6.78 32.56±14.57 Negative 21 4.51±3.66 5.64±5.55 38.94±30.32 Lymph nodes metastasis -0.223 0.825 -0.290 0.774 0.364 0.718 Yes 20 7.46±3.44 9.76±6.53 33.18±15.31 No 13 7.09±5.32 9.04±7.24 35.99±24.91 SCC-Ag(μg/L) -2.632 0.013 -0.505 0.617 -0.137 0.892≤1.5 21 5.77±3.28 8.86±7.62 34.50±23.36>1.5 12 9.80±5.57 10.13±5.55 35.57±18.44 Cancer thrombus of lymphatic vessel -2.457 0.020 -2.478 0.019 -1.256 0.218 Yes 15 8.91±4.83 11.84±6.80 39.12±22.37 No 18 5.23±3.52 6.31±5.84 29.80±19.72
2.2 宫颈癌组织中ERCC1与TYMS、RRM1表达的相关性
Pearson相关分析显示,ERCC1 mRNA表达水平与TYMS mRNA 表达水平呈正相关(r=0.608,P=0.004),与RRM1 mRNA表达水平无相关性(r=0.418,P=0.152)。见表2。
2.3 ERCC1、TYMS、RRM1与宫颈癌患者化疗疗效的关系
33例患者均完成化疗计划,可评估疗效。ERCC1、TYMS、RRM1阳性表达组患者总有效率分别为46.2%、34.8%、44.0%,均低于阴性表达组患者的85.7%、90.0%、87.5%,差异有统计学意义(P<0.05),见表3。

表3 ERCC1、TYMS、RRM1表达水平与宫颈癌患者化疗疗效的关系[n(%)]Tab.3 Relationship between the expression of ERCC1,TYMS and RRM1 and the efficacy of chemotherapy in cervical cancer patients[n(%)]
2.4 ERCC1、TYMS、RRM1表达的总生存期的关系
ERCC1、TYMS、RRM1阳性表达患者3年总生存率分别为61.5%、60.9%、56.0%,均低于阴性表达患者的 100.0%、90.0%、100.0%,但 ERCC1、TYMS、RRM1阴性表达的患者的生存曲线与阳性患者比较,差异均无统计学意义(χ2=1.404,P=0.236;χ2=0.263,P=0.608;χ2=0.236,P=0.627)。
3 讨论
铂类药物是目前治疗宫颈癌的一线化疗药物[7]。研究发现铂类药物通过与DNA结合形成Pt-DNA加合物,影响DNA的复制与转录,从而造成肿瘤细胞的DNA损伤及细胞凋亡[8]。ERCC1是核苷酸切除修复途径的重要组成部分,可直接影响DNA修复的生理过程[9]。研究发现,ERCC1参与铂类药物耐药的发生,其表达水平与铂类药物化疗疗效及总生存期呈负相关[10-11]。TYMS是一种叶酸依赖性酶,其编码的胸苷酸合成酶是嘧啶核苷酸合成限速酶,也是5-FU发挥细胞毒作用的目标酶[12]。RRM1是DNA合成与修复的限速酶,也是导致吉西他滨耐药的关键靶点[13-14]。本研究检测33例宫颈癌组织中ERCC1、TYMS、RRM1的表达,发现三者阳性表达率依次为78.8%、69.7%、75.8%,且高表达ERCC1和TYMS的宫颈癌患者与不良临床病理特征有关,其中两者均高表达患者肿瘤直径更大、感染高危型HPV病毒且有淋巴脉管癌栓,ERCC1高表达患者还与更晚的FIGO分期、更严重的肌层浸润深度、更高的SCC-Ag水平有关,Pearson相关分析发现ERCC1与TYMS mRNA表达水平呈正相关。ZHU等[15]研究亦发现宫颈癌组织中ERCC1表达与淋巴结转移密切相关。郑巧荣等[16]报道TYMS表达与宫颈癌患者临床分期、淋巴结转移有关,与本研究结果一致。说明ERCC1和TYMS高表达的宫颈癌细胞浸润性更强,恶性程度更高,且可能在宫颈癌发生发展中发挥协同作用。本研究未发现RRM1表达与临床病理特征的相关性,但付娟等[17]研究显示RRM1表达与局部晚期宫颈癌患者分化程度、盆腔淋巴结肿大有关,可能与纳入对象疾病程度及治疗方案等不同有关。
本研究根据ERCC1、TYMS、RRM1表达分为阳性表达和阴性表达组,两组患者均接受4~5个周期的以铂类药物为主的化疗,进一步观察其近期和远期疗效,发现三者阳性表达的患者化疗总有效率均低于阴性表达患者,3年总生存率亦均低于阴性表达患者,但是总体生存未见统计学差异。DU等[18]研究亦发现ERCC1表达水平与非小细胞肺癌患者铂类药物化疗疗效及总生存期呈负相关。而RRM1低表达患者吉西他滨治疗疗效更显著[19]。分析原因可能是核苷酸修复系统在铂类耐药中起重要作用,而ERCC1为核苷酸切除修复途径的关键基因,其高表达可增强肿瘤细胞DNA损伤后的修复能力,致使铂类化疗药物耐药。吉西他滨主要通过阻断DNA的合成发挥抗癌作用,而RRM1高表达会加速DNA的合成,减少肿瘤细胞凋亡,从而导致肿瘤细胞对吉西他滨产生耐药。而TYMS表达增高会导致胸腺嘧啶核苷及嘌呤核苷合成增强,加速肿瘤细胞增殖。因此,三者高表达可能加强了宫颈癌患者对顺铂及吉西他滨耐药,从而降低以铂类为主化疗方案的疗效。
综上所述,ERCC1、TYMS、RRM1 高表达的宫颈癌患者侵袭性及恶性程度更高,且三者可能参与宫颈癌患者铂类药物的耐药反应,导致术后化疗疗效欠佳。ERCC1、TYMS、RRM1有望成为化疗疗效的评估指标,检测其表达可能有助于预测化疗药物敏感性和制定化疗方案,提高患者化疗有效率,从而改善预后。但本研究样本数量有限,且未排除手术、化疗药物剂量等对化疗疗效及总生存期的影响,有关结论尚需进一步研究证实。
