不同分子亚型非特殊型浸润性乳腺癌超声特征
2019-01-21郭玉萍裴书芳刘娟娟吴丽桑肖美华
郭玉萍,裴书芳,刘娟娟,吴丽桑,肖美华
(广东省医学科学院 广东省人民医院超声科,广东 广州 510080)
乳腺癌是一类分子水平高度异质性的恶性肿瘤,不同分子亚型乳腺癌的生物学特征、临床治疗和预后差异显著。既往曾有针对不同分子分型乳腺癌影像学特征的研究[1-3],但于同一病理组织类型下进行分子分型比较的研究较少。本研究选取乳腺癌中最常见的病理类型——非特殊型浸润性乳腺癌,比较不同分子分型间超声特征的差异。
1 资料与方法
1.1 一般资料 回顾性分析2016年1月—2017年12月于本院经病理确诊为非特殊型浸润性乳腺癌193例患者的临床资料,均为女性,年龄26~82岁,平均(51.7±10.3)岁。排除缺乏免疫组化结果或免疫组化分型不明确者、超声检查前已接受肿块穿刺活检或抗肿瘤治疗者,以及术前超声检查时间距离肿块穿刺活检或肿块切除术>2周者。
1.2 仪器与方法 采用Hitachi HI Vision Preirus超声诊断仪,线阵探头EUP-L74M,频率6~13 MHz。检查时嘱患者仰卧,双臂上举,充分暴露双侧乳腺,必要时取侧卧位。以乳头为中心对乳腺行轮辐状扫查,检查时探头扫查断面互相覆盖,使无检查盲区,扫查区域还包括乳晕、腋下、胸骨旁及锁骨上下区域。由2名从事乳腺超声诊断工作5年以上的医师以盲法共同观察图像,出现分歧经讨论后达成一致。超声观察内容参照乳腺成像报告及数据分析系统(breast imaging report and data analysis system, BI-RADS)[4],包括肿块大小、形状、方向、边缘、内部回声、后方回声、钙化、血流,以及乳腺肿块周围组织改变、乳腺区域淋巴结的变化。肿瘤最大径测量方法:根据肿块边缘不同情况,边缘清晰时仅测量肿块部分;边缘呈微小分叶、成角或细毛刺时应将肿块及微小分叶、成角或细毛刺一并测量;弥漫生长的肿块则尽量使肿块全貌整体显现后测量;多灶性肿块选择最显著的肿块进行测量。肿块血流程度分为血流丰富、少血流和无血流3类[5]。超声发现淋巴结且符合以下条件之一者视为可疑转移性淋巴结[6]:①淋巴结呈球形或圆形;②淋巴门消失;③皮质偏心性增厚,最大厚度≥3 mm;④髓质变薄;⑤血供呈周边型、紊乱的中央型或混合型。
1.3 乳腺癌分子分型和病理分级 采用免疫组化Envision法检测病理标本雌激素受体(estrogen receptor, ER)和孕激素受体(progestogen receptor, PR)表达,采用免疫组化法和荧光原位杂交法检测人表皮生长因子受体-2(human epidermal growth factor receptor-2, HER-2)表达。根据2013年St Gallen国际乳腺癌治疗专家共识[7],将乳腺癌分4个亚型:Luminal A-like型,ER和PR(+)、HER-2(-)、Ki-67低表达(指数<14%);Luminal B-like型,ER和/或PR(+)、HER-2(±)、Ki-67高表达(指数≥14%);HER-2过表达型,ER和PR(-)、HER-2(+);基底样型,ER和PR(-)、HER-2(-)。
病理分级采用Elston-Ellis分级法,分为Ⅰ、Ⅱ、Ⅲ级。
1.4 统计学分析 采用SPSS 20.0统计分析软件。计数资料比较采用χ2检验:4组间比较采用行×列表χ2检验,以P<0.05为差异有统计学意义;两两比较采用四格表或行×列表χ2检验,根据比较次数调整检验水准,P<0.008 3为差异有统计学意义。
2 结果
193例非特殊型浸润性乳腺癌患者中,Luminal A-like型46例(46/193,23.83%),Luminal B-like型98例(98/193,50.78%),HER-2过表达型22例(22/193,11.40%),基底样型27例(27/193,13.99%)。
2.1 肿瘤一般情况比较 4种分子亚型间,肿块最大径和淋巴结转移总体差异无统计学意义(P均>0.05);病理组织学分级总体差异有统计学意义(P<0.01),基底样型组织学恶性最高,分级以Ⅲ级为主,Luminal A-like型以Ⅰ和Ⅱ级为主,见表1。193例中,术前超声诊断淋巴结转移89例,术后病理诊断淋巴结转移57例,超声诊断淋巴结转移的敏感度为100%(57/57),特异度为76.47%(104/136)。
2.2 肿瘤超声特征比较 4种分子亚型乳腺癌之间,肿块形状、边缘、方向、内部回声、后方回声、钙化差异均有统计学意义(P均<0.01),见表2、图1~4。组间两两比较显示,基底样型有5个超声征象(形状、边缘、方向、内部回声、后方回声)与Luminal A-like型差异有统计学意义(P均<0.008 3); 4个征象(形状、边缘、内部回声、后方回声)与Luminal B-like型差异有统计学意义(P均<0.008 3); 2个征象(内部回声、钙化)与HER-2过表达型差异有统计学意义(P均<0.008 3)。HER-2过表达型有3个征象(形状、边缘、钙化)与Luminal B-like型差异有统计学意义(P均<0.008 3),1个征象(钙化)与Luminal A-like型差异有统计学意义(P=0.001)。Luminal A-like型与Luminal B-like型之间仅1个征象(方向)差异有统计学意义(P<0.001)。
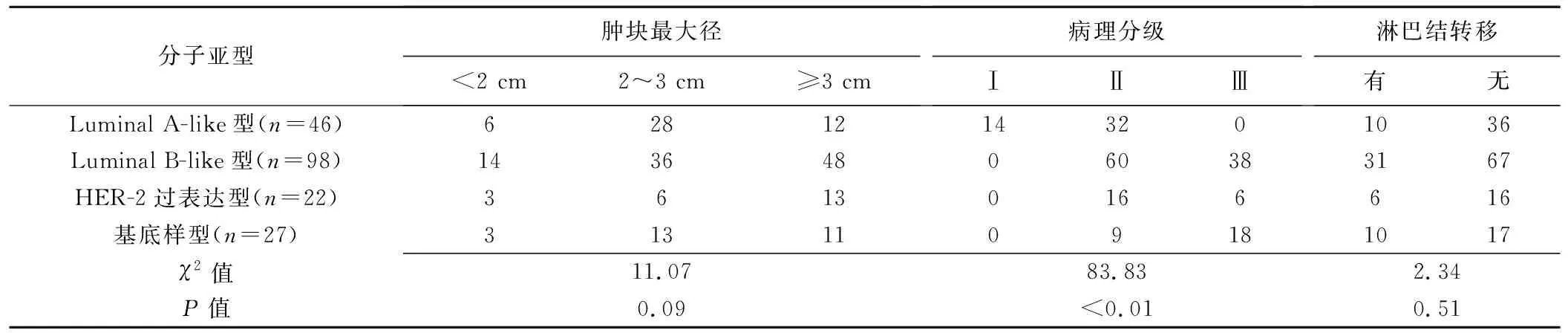
表1 非特殊型浸润性乳腺癌不同分子亚型间一般情况比较(例)

表2 非特殊型浸润性乳腺癌不同分子亚型间超声特征比较(例)
3 讨论
病理组织改变是影像学表现的基础,只有对同一病理类型的乳腺癌进行分子分型的比较,才能避免不同病理组织类型影像学差异的干扰,较准确地判断肿瘤分子生物学因素与影像学表现之间是否存在相关性。
本组193例非特殊型浸润性乳腺癌中,Luminal A-like型、Luminal B-like型、HER-2过表达型、基底样型分别占23.83%、50.78%、11.40%、13.99%,其中腔面型(包括Luminal A-like型和Luminal B-like型)最为常见。在本研究观察的7个超声征象(形状、边缘、方向、内部回声、后方回声、钙化、血流)中,Luminal A-like型与Luminal B-like型差异性并不明显,仅有1个征象(肿瘤方向)差异有统计学意义,超声区分二者有一定难度。腔面型及HER-2过表达型肿块超声特征多表现为典型乳腺癌肿块特征(形状不规则、边缘模糊、针刺状、内部低回声、微小钙化等),肿块内部血流可为少血流或多血流,血流丰富者常为较大肿块(≥3 cm),与腔面型相比,HER-2过表达型肿块内部微小钙化更为常见。在4种分子亚型中,基底样型与另外3种亚型超声图像特征差异性最大。基底样型乳腺癌被认为是一种独立的临床病理类型,其病理组织学分级在4种亚型中恶性度最高,虽具有乳腺癌的一般浸润性生长的特征,但声像图多表现为非典型乳腺癌肿块特征:形状呈椭圆形或微分叶状,边缘清楚,内部低或等或稍强回声、较均匀一致,微钙化少见。本研究所得结果与Wojcinski等[8-9]的报道一致。血流较丰富的基底样型乳腺癌易发生淋巴结转移,甚至在肿块较小即发生转移:本组10例基底样型乳腺癌伴有淋巴结转移,6例肿块内部为多血流,6例肿块最大径<3 cm,其中2例<2 cm。王琰娟等[10]认为基底样型淋巴结转移率低于Luminal B-like型及HER-2过表达型,而本研究结果显示基底样型乳腺癌淋巴结转移与其他3种分子亚型差异无统计学意义(P=0.51),分析原因为:①部分髓样癌的基因表达也是基底样型,本研究只针对非特殊型浸润性癌,剔除了预后较好的髓样癌;②本研究部分患者于超声检查后、择期手术前接受新辅助化疗,有效化疗使淋巴结术后病理转阴。

图1 患者44岁,右侧乳腺非特殊类型浸润性癌,Luminal A-like型 声像图示圆形低回声肿块,边缘模糊,后方回声无改变,无血流 图2 患者59岁,左侧乳腺非特殊类型浸润性癌,Luminal B-like型 声像图示不规则形肿块,边缘毛刺状,内部不均匀低回声,少血流 图3 患者32岁,左侧乳腺非特殊类型浸润性癌,HER-2过表达型 声像图示形态不规则肿块,边缘模糊,内部不均匀低回声,可见较多微小钙化,内部多血流,后方回声增强 图4 患者45岁,左侧乳腺非特殊类型浸润性癌,基底样型 声像图示椭圆形肿块,边缘清楚,内部均匀低回声,少血流,后方回声增强
本研究观察的7个超声征象中,6个(形状、边缘、方向、内部回声、后方回声、钙化)在4种分子类型之间总体差异有统计学意义,且根据肿块内部血流情况并不能很好地区分4种亚型,这与陈慧琪等[3,11]的研究结果不一致,但与朱庆莉等[5]研究结果相符,后者认为肿块血流丰富程度与肿块的大小、分化程度相关,与免疫组化标志物的表达无关。许萍等[12]认为乳腺癌高度浸润性肿块由于浸润性快速增长,致局部血供障碍、甚至坏死,亦无血流检出,提示相当一部分乳腺癌肿块的血流并不丰富。
本研究亦存在一些不足之处:①部分患者经新辅助化疗后淋巴结转阴,降低了超声的诊断特异度,给数据分析带来偏倚;②样本量有限,特别是HER-2过表达型例数较少。
总之,不同分子亚型的非特殊类型浸润性乳腺癌超声表现具有特征性,超声表现与分子免疫学指标有关,通过超声特征判断所属分子亚型,对指导临床治疗乳腺癌具有一定价值。
