延长放置宫腔球囊支架预防中重度宫腔粘连术后复粘的临床初探
2019-01-12曹杨邓姗陈蓉田秦杰孙爱军
曹杨,邓姗,陈蓉,田秦杰,孙爱军
(中国医学科学院 北京协和医学院 北京协和医院妇产科,北京 100730)
宫腔粘连(Intrauterine adhesions,IUA)通常是由各种原因的刮宫术对子宫内膜的不可逆损伤而造成的,是造成日后生育困难的重要独立因素,而且治疗效果较差。宫腔镜宫腔粘连分离术是在直视下有针对性地分离或切除宫腔粘连,使患者宫腔及宫颈管恢复正常形态及容积,并恢复颈管、宫腔及卵管间的正常联通,从而达到恢复正常月经、改善妊娠及分娩结局的目的[1]。该方法目前已成为治疗宫腔粘连的标准方法。但由于未能使用统一的宫腔粘连评分标准,各研究的疗效难以评估。另一方面,越是严重的宫腔粘连,术后的复粘率越高,虽然已有包括固体屏障、生物胶类材料、干细胞治疗等多种方法用于临床研究,目前尚无明确有效的方法能改善患者的生殖预后。
宫腔支撑球囊通过物理屏障效应阻隔创面之间的相互贴附,同时可以引流宫腔内出血、炎性渗出液,减少感染机会,进而降低再粘连形成率。通常球囊留置时间5~7 d。然而文献指出,宫腔粘连分离术后67%患者内膜1月内恢复,另有29%在2月内恢复,还有4%在3月内恢复[2-5]。子宫内膜恢复时间与粘连范围及程度相关,如粘连范围小于1平方厘米,内膜1个月内完全恢复生长;而对于广泛的纤维性或肌性粘连,内膜恢复开始于2个月内[6]。另外,子宫内膜恢复情况还与宫腔粘连分离术后是否有新发粘连形成相关,对于没有新发粘连形成的病例,患者内膜均于1个月内恢复;而对于有新发粘连形成的病例,约56%的患者内膜于1月内恢复[5]。且子宫内膜损伤后,纤维化过程的发生存在迟滞期,即通常在内膜损伤4~5 d后,才出现明显的纤维增殖导致粘连带抗张强度增加[7]。所以本研究采用延长放置宫腔COOK球囊支架1个月的方法,观察和评估其预防术后短期复粘的效果及其对患者生殖预后的影响。
资料和方法
一、研究对象
本研究回顾分析了2016年1月至2017年7月中国医学科学院北京协和医院妇产科妇科内分泌专业组收治的38例因中、重度宫腔粘连行宫腔镜宫腔粘连分离术患者的临床资料。所有患者均在术后宫腔内放置COOK球囊支架预防宫腔粘连复发,术后1个月左右行宫腔镜二探手术、同时取出COOK球囊支架。
二、研究方法
1.宫腔粘连评分标准:采用美国生育学会宫腔粘连评分(American Fertility Society,AFS)及欧洲妇科内镜学会宫腔粘连分级(European Society for Gynaecological Endoscopy,ESGE)标准。AFS评分标准中,5~8分为中度粘连,9~12分为重度粘连;ESGE分级中,将Ⅱ、Ⅲ级病变分为中度粘连,Ⅳ、Ⅴ级病变分为重度粘连。
2.手术方式:宫腔镜宫腔粘连分离术常规扩张宫颈口至10号,以5%甘露醇液作为膨宫液,宫腔镜(Karl Storz,德国)设定膨宫压力为100~120 mmHg,流速不超过200 ml/min。单极功率50 Hz,置镜后用针状电极划开宫颈及宫腔粘连,环状电极切除多余的瘢痕组织,酌情送病理检查,必要时分期手术。
3.防粘连处理:术毕前宫腔内放置COOK球囊支架(Cook,美国),注液5 ml,1 d后放出球囊内液体,支架延长留置;于术后第一次月经干净后3~7 d内行宫腔镜二探,同时取出COOK球囊支架并留取宫腔拭子。宫腔镜检查如发现粘连未完全切除或再次粘连,则治疗同第一次手术。
4.术后处理:术后口服戊酸雌二醇2~3 mg,2次/d×28 d,后7 d加服地屈孕酮10 mg,2次/d。2例合并子宫腺肌症患者术后予促性腺激素释放激素类似物(GnRH-a)治疗。
三、统计学分析
结 果
一、患者一般资料
本研究共纳入38例患者。患者年龄24~41岁,平均33岁。
就诊原因:月经过少或继发闭经和/或不孕,其中经量≤1/2平时量者23例(60.5%);月经点滴状7例(18.4%);继发闭经3例(7.9%),其中2例患者因宫腔残留再次清宫后出现闭经,另1例有5次宫腔操作史;5例(13.2%)不孕患者,无月经量改变的主诉,因不孕症行宫腹腔镜检查术中诊断宫腔粘连并行手术治疗。
38例患者中仅2例无宫腔操作史,但既往均有结核病史;36例有宫腔操作史,包括诊刮、各种流产、引产、分娩后清宫术、宫腔镜手术。其中宫腔操作1次者13例,占34.2%;2次者11例,占28.9%;≥3次者12例,占31.6%,最多者达6次。
二、初次手术情况
初次手术时38例患者均为中、重度宫腔粘连,美国生育学会宫腔粘连评分(AFS)5~12分,欧洲妇科内镜学会宫腔粘连分级(ESGE)Ⅱ~Va级,无Vb级患者。宫腔粘连情况分级见表1。
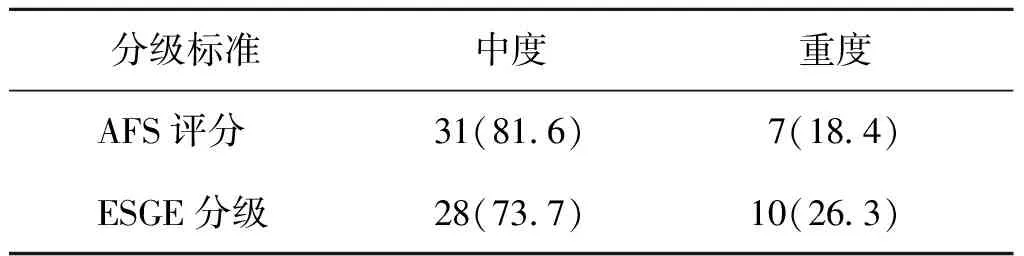
表1 初次手术时38例患者宫腔粘连情况分级[n(%)]
三、患者月经表现与宫腔粘连程度之间的关系
AFS评分与月经情况相关(P=0.004),而ESGE评分与月经情况无明显相关性(P=0.921)。但剔除AFS评分系统中月经评分后,剩余两项评分亦与月经情况无明显相关性(P=0.637)(表2)。
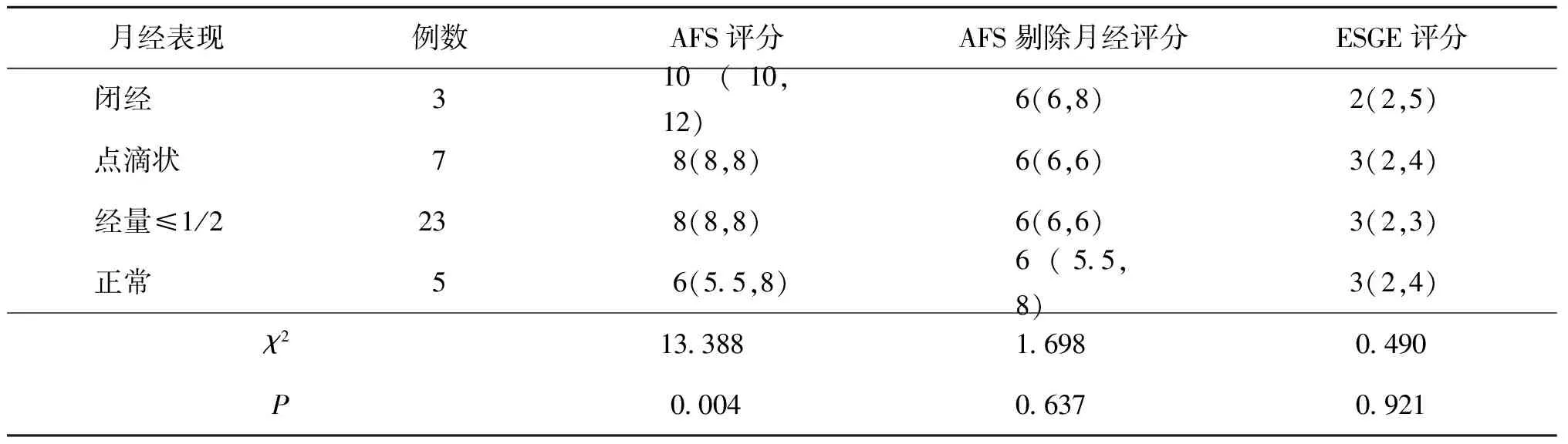
表2 月经表现与宫腔粘连程度的相关性[M(P25,P75)]
四、二探手术情况
38例患者均返院复查宫腔镜(检查/再次治疗),共行宫腔镜手术76例次,无术中出血、宫颈裂伤、肠管损伤及空气栓塞等并发症发生。初次手术/二探宫腔情况对比见表3。根据AFS评分,97.4%(37/38)病例宫腔粘连程度减轻,73.7%(28/38)达无粘连/轻度粘连;根据ESGE分级,89.5%(34/38)病例宫腔粘连程度减轻,78.9%(30/38)达无粘连/轻度粘连。AFS评分重度粘连病例,二探术中仍有57.1%为中重度粘连;ESGE分级重度粘连病例,二探术中有40%为中重度粘连。可见对于重度宫腔粘连,宫腔粘连分离手术效果仍不理想。
31例患者二探术中仅行检查镜,其中1例二探术中评分8/Ⅳ,该病例虽双侧输卵管开口不可见、宫角形态欠佳,但宫腔未见新生粘连带,宫腔容积估计接近5 ml,未进一步治疗;其余病例最高评分5/I。7例(18.4%)于二探术中再次治疗(表4)。
五、延长放置宫腔球囊支架的安全性
在充分告知和给予护理指导后,患者均可以良好地耐受球囊支架,没有患者因异常子宫出血、腹痛或异物感提前取出球囊;无球囊自行脱落病例。放置COOK球囊支架患者宫腔感染发生率7.6%(3/38)(表5);另有一例无发热、腹痛,阴拭子培养发现白色念珠菌。所有病例发现症状后立即取出宫腔支架。
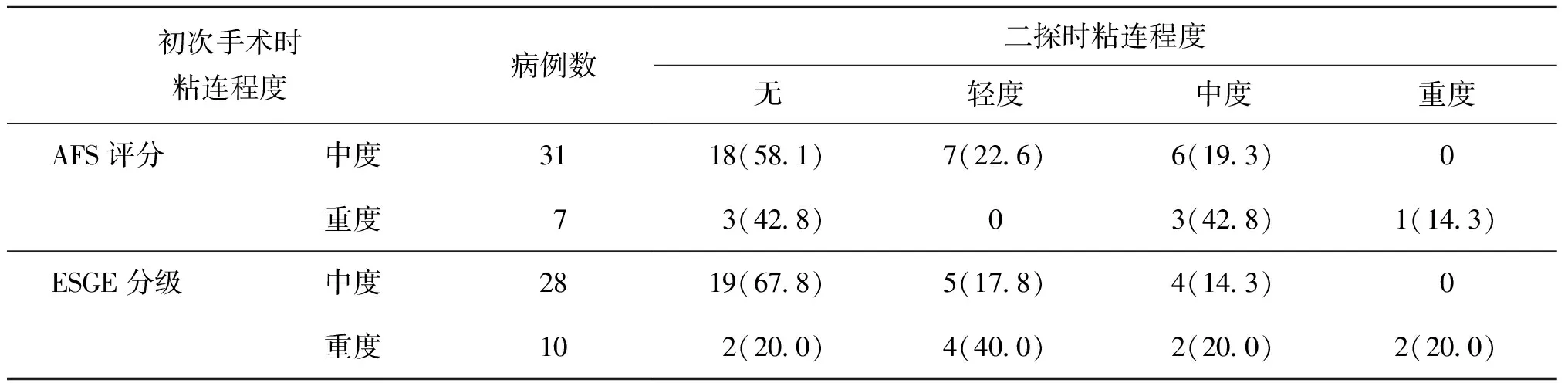
表3 初次手术/二探宫腔情况对比[n(%)]
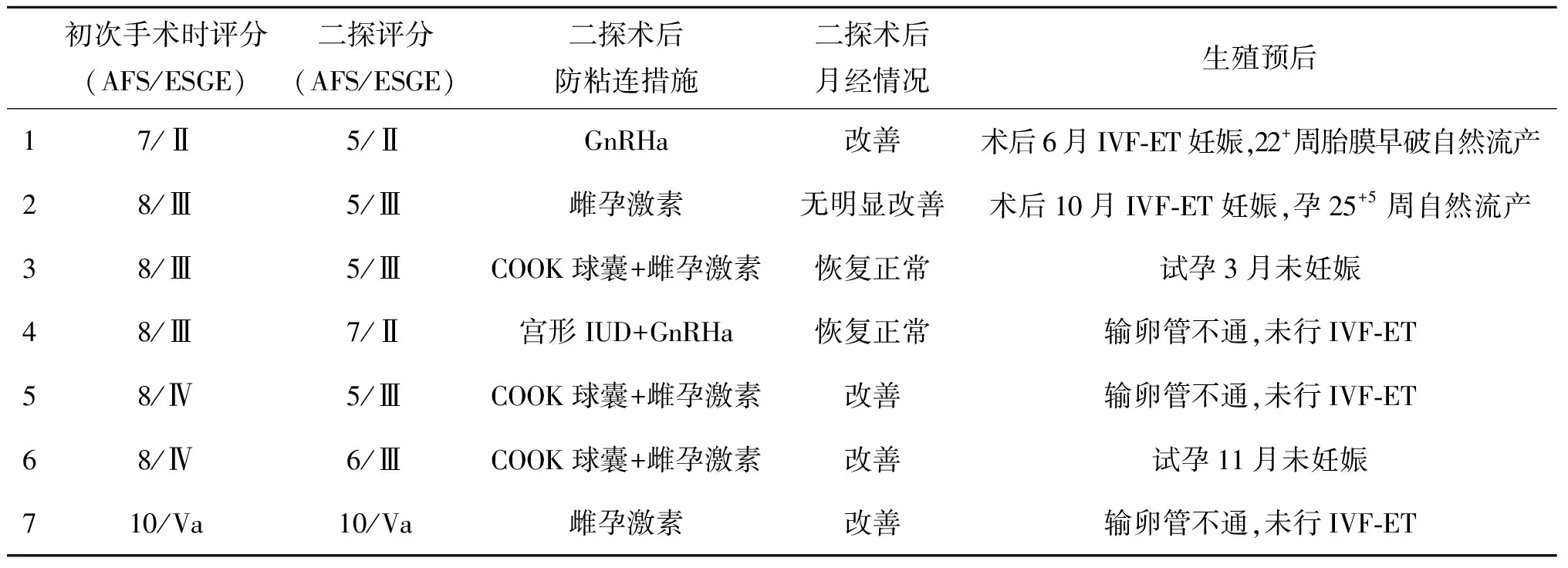
表4 二探术中再次宫腔镜治疗病例

表5 中重度宫腔粘连术后延长放置宫腔球囊支架的感染病例情况
六、月经改善情况
以初次手术时间计,至2018年2月25日,38例患者随访7~25月,平均17.5月。在33例原本有月经减少或闭经的患者中,10例(30.3%)月经恢复正常,17例(51.5%)月经改善,6例(19.2%)月经量较术前无明显改善(6/33);总有效率81.8%。5例原本月经正常的不孕患者,术后月经亦无明显变化。
七、生殖预后
38例患者中7例直接行IVF-ET;18例自然试孕,平均试孕8月(2~15月),其中5例自然妊娠,自然妊娠率27.8%(5/18),3例因试孕不成功行IVF-ET;13例暂无生育要求未试孕(其中重度粘连者6例)。10例IVF-ET患者中6例妊娠。总的术后妊娠率为44.0%(11/25),活产率8.0%(2/25),流产3例,6例目前仍处于妊娠状态(图1)。
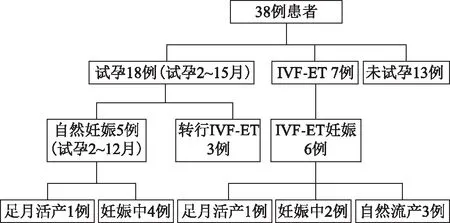
图1 38例患者生育结局
所有妊娠病例初次手术时AFS评分与ESGE分级均为中度,2例于二探术中仍为中度粘连并再次手术治疗(表6)。
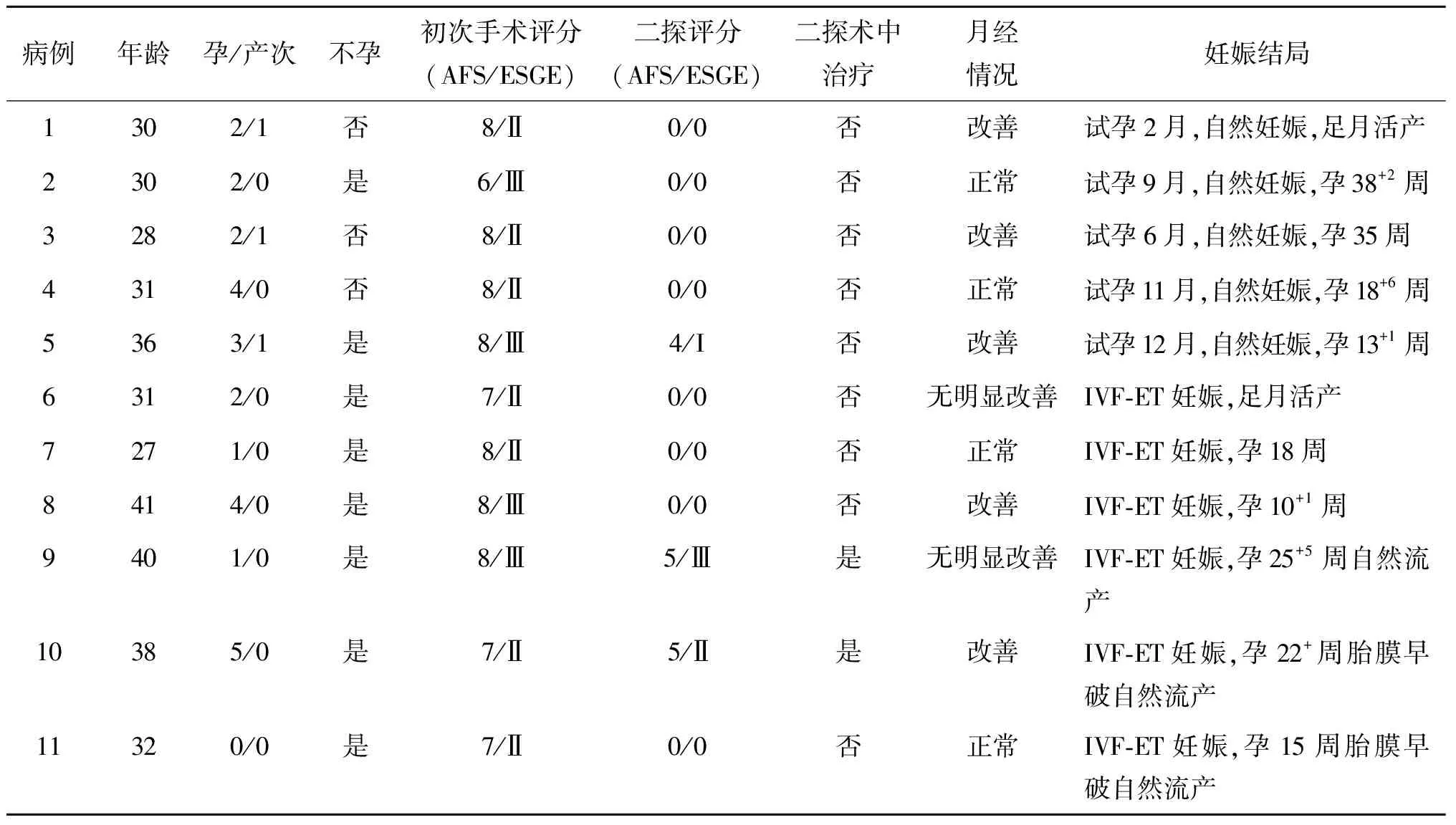
表6 11例临床妊娠患者
讨 论
本研究中将COOK球囊支架延长留置一个月,二探术中约90%的患者宫腔粘连程度减轻,超过70%的患者达无粘连/轻度粘连,仅3例发生可控的感染,不影响二探效果,初步结论是延长放置COOK球囊支架对于预防宫腔粘连术后早期复粘效果满意。经量改善的总有效率为81.8%,总的妊娠率44.0%,由于随诊时间较短,活产率仅为8.0%。
宫腔粘连分离术后复粘的预防是宫腔粘连治疗的一个重点及难点。研究发现,宫腔粘连分离术后再粘连率在轻、中度宫腔粘连为30%,重度粘连则高达62.5%,妊娠率仅22.5%~33.3%[8]。宫腔粘连分离术后宫腔再粘连的预防措施种类较多,包括固体屏障(宫内节育器、Foley尿管、球囊支架、羊膜)、生物胶类材料、干细胞治疗、雌激素治疗、改善子宫内膜血流的治疗、抗生素治疗等。固体屏障及生物胶类材料的使用可降低宫腔粘连分离术后复粘的发生率,而其对于患者生殖预后的影响仍无定论(推荐等级A);雌激素治疗亦可降低复粘的发生率(推荐等级B)[1]。Bosteels等[9]回顾分析了包含1 273例患者的16项关于宫腔镜手术后宫腔粘连预防措施的随机对照临床研究,然而由于证据质量低,无法确定各种防粘连措施对于改善患者生殖预后的有效性。对于中、重度宫腔粘连分离手术后建议酌情选择联合预防措施(推荐等级C)[8]。
宫腔支撑球囊通过屏障效应阻隔创面之间的相互贴附,能够降低宫腔粘连分离手术后再粘连的形成(推荐等级B)。推荐放置宫腔支撑球囊预防再粘连形成的方法是,通常球囊内注液或注气量≤5 ml,留置时间5~7 d(推荐等级C)。研究发现,宫腔粘连分离术后使用宫腔支撑球囊可使月经改善率达到81.4%~95.0%[8]。本研究采用的COOK球囊支架是适合宫腔形态的三角形球囊,能够更好的支撑手术分离的宫腔侧壁和宫角部,24小时内通过压迫创面止血起到重要的预防粘连作用,而后期延长放置可达到持续阻隔宫壁内聚和彼此贴附的作用。通过联合使用延长放置COOK球囊支架及雌激素治疗的方法,81.6%(31/38例)的中、重度宫腔粘连患者通过单次手术即可维持满意的宫腔形态重塑效果,其中5例在术后自然妊娠;而7例(18.4%)于二探术中再次治疗的患者,2例通过IVF-ET妊娠,但均于中孕期流产。提示满意的宫腔粘连分离术后,延长放置 COOK球囊支架可有效防止术后短期内的复粘,绝大多数患者无需二次手术,后期可改为门诊取球囊支架和门诊宫腔镜检查。少数需要二次手术的患者,其生殖预后可能更不乐观。
对于重度宫腔粘连患者,宫腔镜宫腔粘连分离术效果仍欠佳,无论是由于手术本身操作困难、导致无法充分分离所有粘连;粘连分离后大面积内膜缺损;或是普遍的术后复粘现象。在我们的研究中,AFS评分重度粘连病例,二探术中仍有57.1%为中重度粘连;ESGE分级重度粘连病例,二探术中有40%为中重度粘连;相较于文献重度粘连复粘率62.5%是较低的,说明延长放置宫腔球囊支架可有效巩固和维持宫腔粘连手术对宫腔重建的效果。后续无妊娠病例一方面可能与内膜再生的效果未能提高有关;另一方面对于这类患者,术后应考虑更为积极的实施辅助生育,而在我们的研究中,只有3例患者于生殖中心就诊,其中1例行移植。
我们的经验表明,延长放置宫腔球囊支架并不延长住院时间,在充分告知和给予护理指导后,患者可以良好地耐受支架。一项随机对照临床研究对比了宫腔镜手术后,宫腔内留置COOK球囊支架30 d患者与对照组患者(不放置球囊支架)手术前、后宫腔内细菌定植率,发现对照组细菌定植率(分别为13%和33%)与球囊支架组(分别为10%和30%)无显著差异,提示球囊支架延长留置30 d并不显著增加细菌定植率[10]。朱蕾蕾等[11]报道,134例中、重度宫腔粘连患者术后宫腔放置COOK球囊支架,并平宫颈外口剪短球囊的导管端,术后给予激素补充序贯治疗3个月经周期,3次撤退性出血后3~7 d宫腔镜下取出球囊支架,患者生殖道感染发生率0.75%,累积妊娠率为60.5%,累积活产率为20.9%。研究结果也支持COOK球囊支架延长留置(1周~3月)并不显著增加患者临床感染率。本研究中3例(7.6%)患者于留置COOK球囊支架期间出现发热或下腹痛及血象升高,尽快取出球囊支架后抗生素治疗,症状改善快,不影响二次探查。另一方面,后期可尝试于宫颈外口水平剪短球囊导管端以期减少感染并发症的发生。
关于宫腔粘连的分级评分,目前尚无任何一种分级评分标准得到国际范围内的普遍采纳,反映出每种评分标准均存在自身缺陷[8,12]。AFS和ESGE评分量表相对经典,较多被使用,但也各有特点。AFS评分系统中关注月经量的差异和宫腔粘连的范围和性质,去除月经评分后,粘连的范围和性质评分并不跟月经量减少的症状呈正相关。而与之相应的,ESGE评分强调粘连部位,宫角是否粘连、卵管开口是否可见,但缺乏对宫腔粘连范围的具体评估。ESGE评分与月经情况也无明显正相关,提示患者的月经情况并不能充分反映其宫腔粘连的严重程度和生殖预后。参考既往已经提出的多种宫腔粘连分级评分标准,我们的体会是结合两种评分系统,兼顾粘连性质、范围、部位以及内膜厚度的评分系统应该更能反映生殖预后[3,6,8,12,13-17]。
本研究的局限性在于单中心回顾性研究,且仅限于中、重度宫腔粘连的描述性研究,病例数也较少,但通过细致的分析,仍有一定的经验和体会值得分享。总而言之,延长放置宫腔球囊支架可有效巩固和维持宫腔粘连手术对宫腔重建的效果,出现的个例感染并发症均不严重而可控,绝大多数患者在距离前次手术一个月左右的二探术中无需重复治疗,月经改善和术后妊娠率均比较可观,但活产率仍不理想,可能与内膜再生的效果未能提高有关[13]。日后我们将进一步探索如何在重塑宫腔的基础上,改善子宫内膜的再生。
