腹腔镜胆囊切除术对慢性胆囊炎伴胆囊结石患者血清炎性因子及生存质量的影响
2019-01-12韩永生
韩永生
(南通市通州区二甲人民医院普外科,江苏 南通 226321)
胆囊结石是临床常见病症,在发病早期不会对胆囊组织造成明显的损伤,然而随着时间的延长,结石体积越来越大,可导致胆囊组织生理和功能受到明显的损害[1]。慢性胆囊炎系指胆囊慢性炎症性病变,可由急性胆囊炎反复发作迁延而来,也可慢性起病。胆囊结石是慢性胆囊炎的主要危险因素之一,而慢性胆囊炎可以引发胆囊结石[2],因此慢性胆囊炎患者多伴有胆囊结石,此类患者主要表现为反复发作性的右上腹痛,可伴消化不良症状,严重影响患者的生存质量。胆囊切除术是治疗慢性胆囊炎伴胆囊结石的常用方法,临床可分为腹腔镜胆囊切除术、小切口胆囊切除术和开腹胆囊切除术。随着微创理念的普及,腹腔镜胆囊切除术和小切口胆囊切除术在临床的应用率越来越高,该术式可有效减少手术创伤,但仍会引起机体的应激反应,激发体内的炎症反应。本研究旨在探讨腹腔镜胆囊切除术对慢性胆囊炎伴胆囊结石患者血清炎性因子及生存质量的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取我院在2015年1月至2017年6月期间收治的慢性胆囊炎伴胆囊结石患者80例,纳入标准:(1)所有患者均符合2014年制定的《中国慢性胆囊炎、胆囊结石内科诊疗共识意见》中的相关诊断标准[3];(2)均符合手术治疗指征,且接受手术治疗;(3)未合并心、肝、肾等重要脏器功能不全;(4)对本次研究知情同意。排除标准:(1)合并有恶性肿瘤者;(2)伴有严重内分泌疾病者;(3)随访时间不足12个月者;(4)既往有腹部手术史者;(5)妊娠期或哺乳期的妇女。根据随机数字表法将患者分为小切口组和腹腔镜组,两组均40例。其中小切口组男18例,女22例,年龄29~70岁,平均年龄(46.28±7.24)岁,单发结石31例,多发结石9 例;腹腔镜组男20例,女20例,年龄27~71岁,平均年龄(47.18±7.96)岁,单发结石33例,多发结石7例。两组患者的一般资料比较差异无统计学意义(P>0.05),本研究符合我院伦理委员会制定的相关标准,并已获得委员会的批准。
1.2 手术方法
小切口组给予小切口胆囊切除术进行治疗,患者取仰卧位,常规消毒,气管插管静吸复合全身麻醉,在右上腹直肌或右肋缘下部作切口,长5 cm左右,逐层切开腹壁,分离组织,充分暴露术野,结扎胆囊管与胆囊动脉,切除胆囊,电凝止血,关闭患者腹腔。腹腔镜组给予腹腔镜胆囊切除术进行治疗,患者取仰卧位,常规消毒,气管插管静吸复合全身麻醉,于脐孔下缘作一切口,建立气腹(术中压力控制在12~15 mmHg),随后插入10 mm套管针,将腹腔镜置入,通过腹腔镜观察腹腔内的情况,确认胆囊与周围组织的粘连情况,明确胆总管与胆囊三角的解剖位置,分离、结扎胆囊管与胆囊动脉,切除胆囊,腹腔镜探查腹腔,如无异常则释放气腹,电凝止血,关闭患者腹腔。
1.3 观察指标
比较两组患者的围手术相关指标,主要包括手术时间、术中出血量、肛门排气时间、住院时间以及术后并发症。在术前和术后1 d抽取两组患者的空腹静脉血6 mL,分离血清后采用免疫比浊法测定血清中C反应蛋白(C reactive protein,CRP)的水平,采用酶联免疫吸附试验检测血清中白细胞介素-6(interleukin-6,IL-6)和肿瘤坏死因子-ɑ(tumor necrosis factor-ɑ,TNF-ɑ)的水平,试剂盒均购自上海晶都生物技术有限公司,按照试剂盒说明书进行操作。所有患者均电话随访12个月,采用消化病生存质量指数(gastrointestinal quality of life index,GLQI)评估患者的生存质量[4],GLQI共有36项调查问卷项目,主要从主观症状、生理功能、日常生活和社会活动能力、精神心理4个方面进行评估,满分为144分,分数越高代表生存质量越好。
1.4 统计学方法
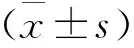
2 结 果
2.1 两组患者围手术指标的比较
腹腔镜组的手术时间、术中出血量、肛门排气时间、住院时间均低于小切口组(P<0.05),见表1。

表1 两组患者围手术指标的比较
2.2 两组患者术后并发症比较
两组患者术后总并发症发生率比较差异无统计学意义(P>0.05),见表2。
2.3 两组患者血清炎性因子比较
术前两组患者血清CRP、IL-6、TNF-α水平比较差异无统计学意义(P>0.05),术后1 d两组患者血清CRP、IL-6、TNF-ɑ水平均明显升高,且腹腔镜组血清CRP、IL-6、TNF-ɑ水平低于小切口组(P<0.05),见表3。

表2 两组患者术后并发症比较
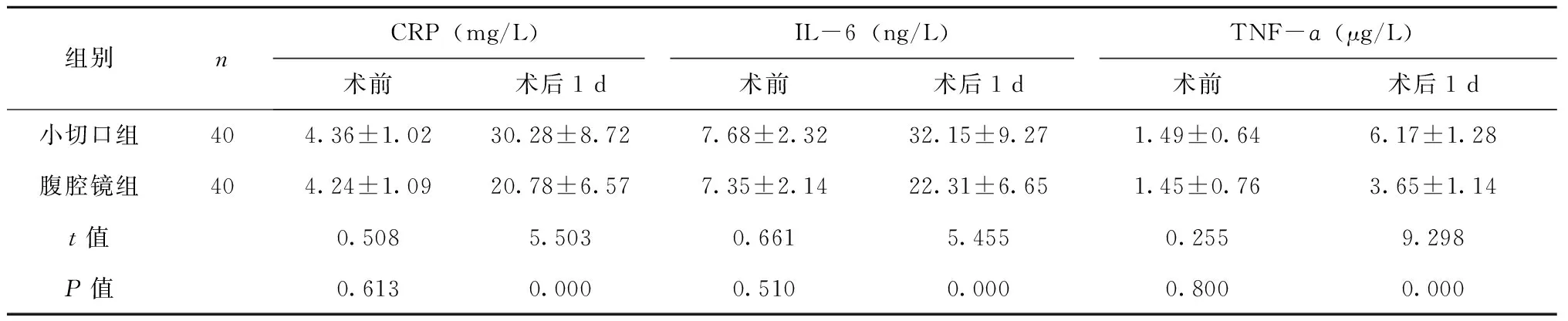
表3 两组患者血清炎性因子比较
2.4 两组患者术后12个月生存质量比较
术后12个月腹腔镜组的主观症状评分、日常生活和社会活动能力评分、精神心理评分和GLQI总分均明显高于小切口组(P<0.05),两组患者的生理功能评分比较差异无统计学意义(P>0.05),见表4。
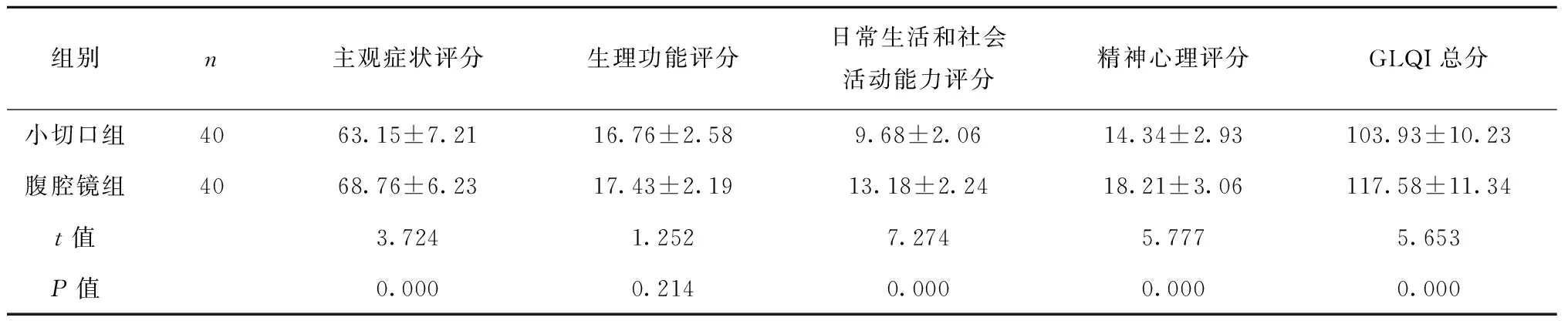
表4 两组患者术后12个月生存质量比较(分)
3 讨 论
胆囊结石可导致胆囊管梗阻,并且会损伤胆囊黏膜,导致胆囊壁出现瘢痕,引发胆囊内的炎症反应,造成胆囊功能障碍,此外结石导致的胆囊管梗阻可导致肠道细菌逆行感染,进而诱发慢性胆囊炎[5]。慢性胆囊炎伴胆囊结石在临床上非常常见,在过去几十年中传统开腹胆囊切除术是该病的主要治疗术式,然而开腹手术具有手术切口大、术中出血多、患者术后恢复慢等缺点[6]。随着医疗技术水平的不断进步,腹腔镜胆囊切除术和小切口胆囊切除术逐渐应用于临床,对慢性胆囊炎伴胆囊结石患者均有较好的临床疗效,本研究旨在分析两种术式的优劣性。
本研究结果显示,腹腔镜组的手术时间、术中出血量、肛门排气时间、住院时间均低于小切口组,而术后并发症无明显差异,在腹腔镜微创技术刚进入临床时,由于临床医师手术经验少,且操作较精细,因此手术时间较长,然而随着腹腔镜微创技术在临床的广泛应用,腹腔镜技术不断完善,临床医师也能熟练掌握该技术,进而大大降低了手术时间。此外,腹腔镜胆囊切除术切口小,对患者造成的创伤更轻微,因此患者的术中出血量较少,肛门排气时间、住院时间较短[7-8]。陈明亮等人的研究显示[9],胆囊结石患者术后体内的炎症反应会明显增强,这主要是由于外科手术会对患者机体造成一定的创伤,会引起机体的应激反应,同时患者的免疫功能会受到一定的抑制,容易诱发全身炎症反应。若术后的炎症反应过于剧烈,会对局部组织造成炎症性损伤,同时还可能会增加患者术后感染的风险,影响患者的治疗效果和预后,因此控制患者术后的炎症反应具有重要的临床意义。CRP是一种炎症敏感性指标,在机体出现炎症反应时会大量分泌,导致血清水平明显上升,IL-6是一种前炎症因子,与其受体结合后可促进机体的炎症反应,TNF-ɑ是常见的炎性因子,其本身直接参与了机体的炎症反应,并且可以促进炎症细胞分泌IL-6等炎症因子,级联放大炎症反应[10-11]。本研究结果显示,术后1 d腹腔镜组血清CRP、IL-6、TNF-ɑ水平低于小切口组(P<0.05),提示腹腔镜胆囊切除术在治疗慢性胆囊炎伴胆囊结石患者时诱发的炎症反应程度要低于小切口胆囊切除术,这可能是由于腹腔镜胆囊切除术创伤较小,因此诱发的炎症反应更轻微[12]。韩肃等人的研究显示[13],腹腔镜胆囊切除术对慢性胆囊炎伴胆囊结石患者造成的应激反应要低于小切口胆囊切除术,这可能也是导致患者行腹腔镜胆囊切除术后血清炎症因子升高幅度更小的原因之一。GLQI可用于评估胆囊疾病患者的生存质量,正常人群得分在121~125分之间[14]。本次研究结果显示,术后12个月腹腔镜组的主观症状评分、日常生活和社会活动能力评分、精神心理评分和GLQI总分均明显高于小切口组(P<0.05),这可能是由于腹腔镜胆囊切除术手术创伤更小,术后恢复快,且腹部美观度更高,因此主观感受优于小切口胆囊切除术。
综上所述,与小切口胆囊切除术相比,腹腔镜胆囊切除术治疗慢性胆囊炎伴胆囊结石患者有更好的临床疗效,且手术对患者造成的炎症反应较为轻微,术后患者生存质量更高。
