ALL患儿经SCCLG-2016方案治疗后复发的相关因素分析
2019-01-08刘仕林文飞球刘四喜李长钢
刘仕林, 文飞球, 刘四喜, 李长钢
异常造血细胞恶性增殖使正常血细胞减少的造血系统异质性疾病,称为白血病,其中急性淋巴细胞白血病(acute lymphoblastic leukemia,ALL)是最常见类型[1]。华南地区儿童急性淋巴细胞白血病治疗协作组2016方案(SCCLG-ALL-2016)在BFM2009的基础上,融合COG等多个国内外治疗方案的成功经验,专为ALL患儿制定和修正的治疗方案。目前ALL治疗目标由暂时缓解转为减少复发,争取长期无病生存,这依赖于临床危险度的准确分级和不断总结经验[2]。基于以上思考,本文对经SCCLG-ALL-2016方案治疗后复发的ALL患儿进行分析讨论,现报道如下。
1 资料与方法
1.1 临床资料 选择2016年8月至2017年8月深圳市儿童医院血液肿瘤科收治ALL患儿364例为研究对象,其中男191例,女173例;年龄1~18岁,平均(11.26±5.38)岁。
1.2 诊断标准 参照中华医学会儿科学分会制定的《儿童急性淋巴细胞白血病诊疗建议》中ALL的诊断标准[3]。
1.3 纳入标准 (1)符合ALL的诊断标准;(2)年龄1~18岁;(3)患儿家属知情同意并能配合随访。
1.4 排除标准 (1)合并继发性免疫缺陷疾病;(2)合并肿瘤;(3)伴有唐氏综合征。
1.5 方法 据患儿初诊时临床症状、细胞免疫学与生物特性及其对治疗的反应划分危险度为低危、中危、高危,接受治疗前详细检查后进行化疗前准备,酌情给予输红细胞、血小板等支持治疗,根据SCCLG-2016方案治疗选择不同强度化疗,治疗总流程为:诱导解除、巩固、再诱导和维持治疗。诱导解除阶段:泼尼松预处理7 d,诱导阶段VDLD方案[长春新碱(VCR)、柔红霉素(DNR)、左旋门冬酰胺酶(L-ASP)、地塞米松(Dexa)],CAM方案[环磷酰胺(CTX)、阿糖胞苷(Ara-C)、6-巯基嘌呤(6-MP)]早期强化治疗,低危组1轮,中危、高危组2轮。巩固治疗阶段:中危组按2 g/m2的大剂量甲氨碟呤(HD-MTX)进行4轮或(100~300)mg/m2的MTX+VCR 5轮治疗,中危组以5 g/m2的HD-MTX进行4轮,高危组以5 g/m2的HD-MTX进行2轮。再诱导阶段:VDLD方案、CAM方案如上述,低危组3轮VDLD方案,中危、高危组4轮VDLD方案。维持治疗阶段:6-MP/MTX+VCR+正定霉素(DXM)治疗。治疗结束后对所有患儿进行电话随访,随访时间为2018年1月至6月,详细了解患儿出院后的治疗情况及其生存现状,包括年龄、性别、血常规、化疗后15 d骨髓涂片(D15涂片)、化疗后33 d骨髓涂片(D33涂片)等。
1.6 预后评估 激素预处理结果敏感:激素预处理后第8天,外周血涂片原始细胞+幼稚细胞数目<1×109/L;预处理结果不敏感:预处理第8天,原始细胞+幼稚细胞数≥1×109/L。
1.7 疗效判定标准 治疗后观察患儿临床症状,检测其血红蛋白、中性粒细胞数目,以骨髓涂片检查原始、幼稚细胞数目,依照《血液病诊断和疗效标准》[3]评判治疗效果及复发情况,疗效分为完全缓解、部分缓解、未缓解和复发。
1.8 影响因素分析 依据患儿性别、年龄、种族、初诊白细胞数目、形态学分型、免疫分型、细胞遗传学分型、融合基因检测、激素预处理效果、第15天、第33天骨髓涂片结果、第15天、第33天微小残留检测(MRD)检测、危险度分级等14项候选影响因素进行筛选,并采用Logistics回归分析法分析ALL患儿经SCCLG-2016方案治疗后复发的独立危险因素。
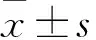
2 结果
2.1 364例ALL患儿经SCCLG-2016方案的复发结果分析 随访结果显示,364例ALL患儿中有68例复发,复发率为18.68%(68/364),其中年龄≥10岁的患儿44例,占64.71%(44/68),中高危组患儿58例,占85.29%(58/68)。
2.2 影响ALL患儿经SCCLG-2016方案治疗后复发的单因素分析 年龄、白细胞数目、融合基因(BCR/ABL基因)检测阳性率、D15 MRD水平及危险度分级是影响ALL患儿经SCCLG-2016方案治疗后复发的单因素(P<0.05)。见表1。
2.3 复发危险因素的多因素Logistics回归分析 年龄≥10岁、白细胞数目≥100×109/L及BCR/ABL基因阳性及高危是ALL患儿经SCCLG-2016方案治疗后复发的独立危险因素。见表2。
3 讨论
尽管ALL治愈率逐年上升,但仍有25%~30%的患儿复发,如何防止和降低复发率是ALL治疗中亟待解决的难点[4]。本文经SCCLG-2016方案治疗的ALL患儿复发率为18.68%,与钟淑玲等[5]应用GD-ALL-2008方案治疗后19.5%的复发率相似,低于泰国的20.9%[6]。
本研究结果显示,年龄≥10岁、白细胞数目≥100×109/L、BCR/ABL基因阳性和高危型是ALL复发的独立危险因素。有报道称,1~9岁ALL患儿预后效果显著更佳,与本文年龄≥10岁的患儿复发率较高的结果相符,原因可能与其存在T淋巴系或Ph染色体重排有关[7]。在ALL患儿的治疗过程中,白细胞计数是一个持续的预测指标,可提示治疗效果和预后,因此治疗过程持续上升的白细胞数目可能预示预后不良[8]。本研究发现,白细胞计数>100×109/L会增加患儿复发的风险,原因或与血液黏稠度相关,白细胞计数增高使血液黏滞,导致脑部微血循环障碍,形成堵塞,治疗过程易出现颅内出血或高白细胞瘀滞综合征[8]。BCR/ABL融合基因是ABL原癌基因易位至BCR基因的断裂点处形成,与Ph染色体有关,该基因持续增强酪氨酸激酶的活性,改变细胞的黏附特性,导致细胞过度增殖、分化,促进白血病的发生与发展[9]。文中可见,融合基因阳性患儿占总复发人数的66.17%,说明融合基因是复发的危险因素,与前文所述Ph染色体同为生物学型危险因素,提示深入研究基因与ALL复发的相关性,实施个性化靶向治疗,减弱该类基因的表达,或更利于预后。早期的强烈化疗,能够有效杀灭白血病细胞,减少耐药和MRD,但过高的强度或可增加治疗相关死亡和第二肿瘤的风险[10],适度的治疗强度需要依靠准确的危险度实现。本文将年龄、白细胞数目等上述危险因素纳入临床危险度分级因素中,如年龄在1~10岁,白细胞计数<50×109/L是低危患儿的筛选条件之一,分级结果包含以上独立危险因素,结果显示高危患儿的复发率显著高于中低危患儿,这说明,准确的危险度分级应全面包含可能影响预后的因素,发现低危患儿中隐藏的中危、高危患儿,加大治疗强度,减少复发风险。综合来看,各危险因素之间相互关联,预后不良患儿通常多种危险因素共存,对复发患儿进行严格、全面的危险因素认定和分析,选择强度适宜的治疗方案,避免过强或过弱治疗,是提高治愈率、减少复发率的重要因素。
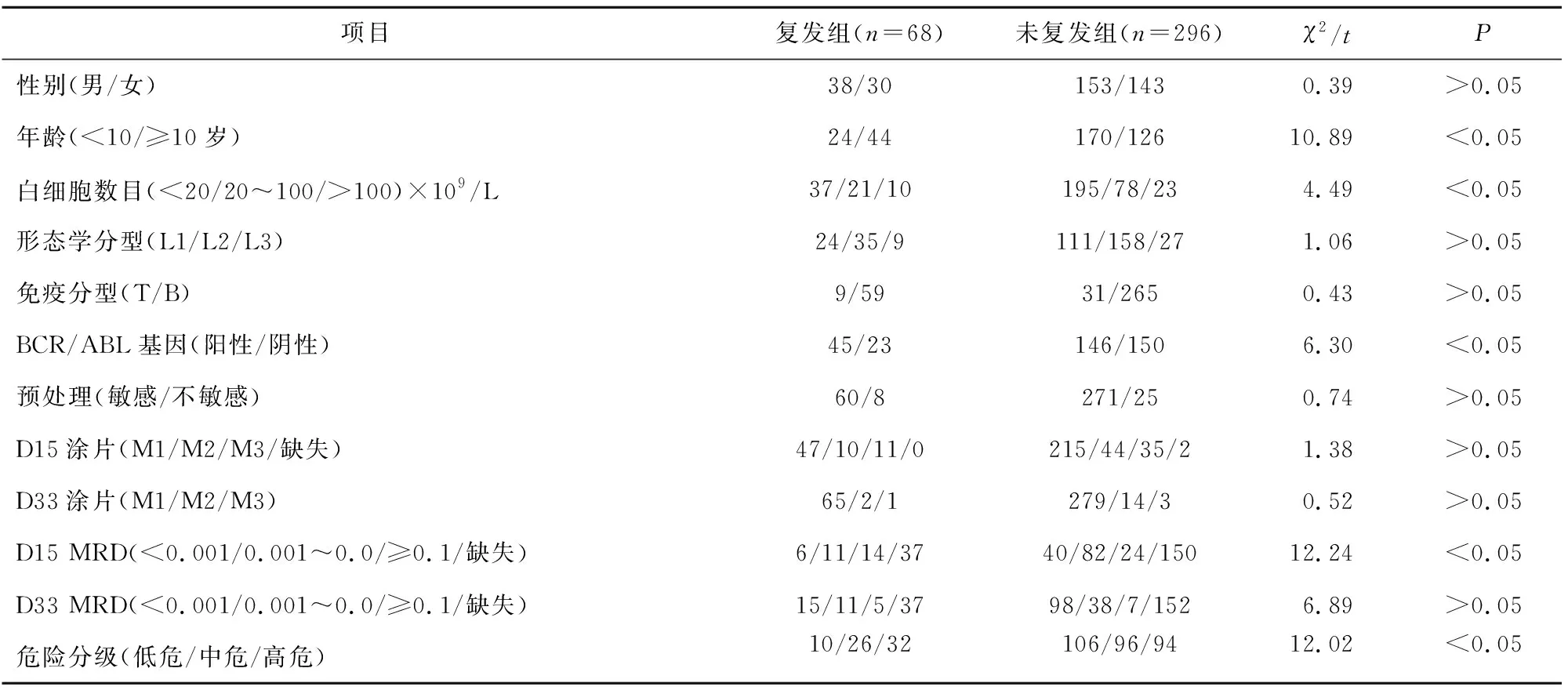
表1 复发与未复发患儿随访结果对比

表2 复发的多因素Logistics回归分析
综上所述,本研究ALL复发的独立危险因素主要锁定于生物学特征(年龄≥10岁和BCR/ABL基因阳性)、初诊临床症状(白细胞计数>100×109/L)和危险度分级(高危)三方面,进一步研究患儿生物学特征与ALL复发的关系,根据初诊症状制定更精确详细的危险度分级,有望降低患儿复发率。
