精细化护理管理对早产儿母乳喂养质量的影响
2018-12-24史甜吴艳熊蕾李仁凤王敏万华
史甜,吴艳,熊蕾,李仁凤,王敏,万华
(重庆市妇幼保健院 新生儿科,重庆 401147)
据中华人民共和国国家统计局《中华人民共和国2016年国民经济和社会发展统计公报》[1]报告,我国2016年出生人口为1786万人。世界卫生组织(World Health Organization,WHO)[2]报告显示,全球每年有1500万例早产婴儿,中国是早产数量排名第二的国家,成为世界早产儿出生大国。早产儿母乳喂养有助于改善早产儿近、远期预后,减少坏死性小肠结肠炎(necrotizing enterocolitis,NEC)、早产儿视网膜病变(retinopathy of prematurity,ROP)、支气管肺发育不良(bronchopulmonary dysplasia,BPD)的发生率[3-5]。精细化管理是运用程序化、标准化和数据化的手段,使组织管理各单元精确、高效、协同和持续运行[6]。现有研究将精细化管理理念引起医院管理中,精细化管理大致可以概括为4个字,即精、准、细、严[7]。“精”是精益求精,追求最好,将管理和护理服务做到最好;“准”是准确的信息、数据和计算,准确的工作方法;“细”是细化操作、管理和服务;“严”是严格控制偏差,严格按照标准和制度执行。本研究旨在将精细化护理管理的科学管理理念和模式引入到早期早产儿母乳喂养管理中,以期为提高早产儿母乳喂养质量提供依据。
1 对象与方法
1.1 研究对象 2016年2月至2017年3月,便利抽样法选取重庆市妇幼保健院新生儿科[包括新生儿重症监护室(neonatal intensive care center,NICU)]住院患儿为研究对象。纳入标准:(1)胎龄≤32周的早期早产儿和胎龄≤28周的极早早产儿;(2)生后24 h内收治于新生儿科。排除标准:(1)先天性胃肠道畸形;(2)出生后1周仍不能耐受胃肠道喂养者;(3)有《中国新生儿营养支持临床应用指南》[8]中的母乳喂养禁忌症者。剔除标准和脱落标准:(1)治疗过程中签字出院者;(2)不配合母乳喂养方案,无法判断效果者;(3)资料不全影响效果判断者;(4)与喂养无直接联系的死亡者。本研究通过医院伦理委员会审查批准。根据入院的先后顺序,将2016年2-7月符合纳入标准的70例患儿设为对照组,2016年7月至2017年3月符合纳入标准的74例患儿设为观察组。其中两组共脱落37例,其中11例中断送母乳,8例不配合母乳喂养方案,14例治疗过程中签字出院,2例资料不全影响效果判断,2例胎儿水肿生后3 d内死亡。本研究最终观察组纳入54例,对照组纳入53例。
1.2 方法
1.2.1 对照组 (1)健康宣教。护士在患儿入院时和每周一次公休座谈会中进行母乳喂养的宣教,告知母乳喂养的重要性。(2)采集母乳的方法:在采集母乳前应使用流动水及肥皂按照六步洗手法洗净双手、挤奶器配件煮沸消毒、清洁乳房后使用挤奶器采集母乳。(3)母乳的保存及转运:将吸出的母乳分装入收集袋或可密封的奶瓶,贴标签并注明患儿床号、姓名、住院号、采集日期和时间后放入冰箱冷藏室(0~4℃)冷藏,转送过程中应使用保温箱及冰袋等保证转送过程中母乳处于冷藏状态。(4)母乳的接收:只接收24 h内的新鲜母乳,3次/d。(5)早产儿的喂养方式:根据早产儿的吸吮情况,采用鼻饲或经口喂养母乳。
1.2.2 观察组
1.2.2.1 精细化护理框架 (1)成立专业的母乳喂养咨询团队:主要由新生儿科医生、护理人员、母乳喂养咨询师等组成,负责向观察组早产儿家庭提供权威的母乳喂养专业知识,接受和储存母乳,密切关注母乳采集情况,解决潜在及已存在的问题。(2)母乳喂养流程的改进:头脑风暴法分析现有各种流程,找出存在的问题,找出关键流程,设计新的流程方案,实行流程再造及改进。(3)制定母乳专管护士岗位及管理程序:制定岗位职责,将职责条款、责任、操作流程、操作方法等进行细化。(4)制定质量检查程序:由责任组长按检查内容要求定时对母乳喂养进行质量检查,护士长定期检查责任组长的检查情况。(5)定期对新生儿科医护人员进行母乳喂养相关知识的培训。
1.2.2.2 实施母乳精细化护理管理 (1)强化母乳喂养宣教。母乳专管护士每日评估患儿母乳吸乳量是否满足患儿医嘱所需的奶量。若母乳吸乳量大于患儿医嘱所需的奶量者,要求家长将多余的母乳密封后置-18℃以下冷冻保存,以便出院后母乳喂养;若母乳吸乳量小于患儿医嘱所需的奶量者,当面或电话通知家属勤吸乳,增加其吸乳量。(2)开展母乳喂养同伴支持(breastfeeding peer counselors,BPC)项目。建立早产儿BPC微信群,招募经过良好培训的早产儿母亲为志愿者,作为母乳喂养的同伴顾问,在微信群中向观察组患儿母亲分享母乳喂养的技术和心得,进行经验互助,鼓励和指导其采集母乳。(3)增加接奶次数,发放特殊奶牌,实行24 h随时接收母乳。(4)采集母乳的方法,母乳的保存、转运及接收,早产儿的喂养方式均同对照组。(5)促进母亲尽早泌乳的措施:本院出生的早产儿,协助母亲在产后1~6 h内开始乳汁的泵吸,首选医用电动吸乳器;指导母亲在与其早产儿分离情况下如何尽早泌乳,如每24 h吸奶8~12次,以保持泌乳量。非本院出生的婴儿,由主管医生在入院时加强母乳喂养的宣教,母乳专管护士和责任护士在婴儿出生后6 h内通过电话指导和鼓励婴儿母亲尽快开始泵奶。
1.2.2.3 精细化母乳的质量控制 (1)本研究开始前,统一对新生儿科医护人员进行母乳喂养相关知识的培训,且母乳喂养咨询团队的成员和母乳专管护士需经母乳喂养相关知识的考核合格。(2)接乳室与自体母乳库不在同一房间,故接乳治疗车上放置生物冰袋,将接收的母乳放置在冰袋上,保证母乳收集、运送、储存处于全程冷链状态。接乳时要求护理人员和患儿家长均佩戴口罩,防止飞沫污染母乳。(3)信息化管理建立母乳喂养登记本,母乳专管护士详细记录每个患儿每日母乳量、未送母乳的原因,对未送母乳的原因进行分析,并有针对性地进行个体化母乳喂养宣教。(4)将母乳喂养率、纯母乳喂养率、接收母乳的总量等,纳入科室质控项目,做到持续的质量改进,同时作为母乳专管护士的绩效考核标准,评价结果占绩效的60%。
1.3 评价指标 (1)母乳喂养情况:以总母乳量、住院期间母乳总喂养量、开始母乳喂养时间和达到纯母乳喂养时间进行评估。(2)生长发育情况:以恢复出生体质量时间和生长发育计量指标(包括体质量、身长和头围)进行评价。(3)早产并发症:NEC、ROP、BPD、宫外发育迟缓(extra uterine growth retardation,EUGR)的发生率。其中EUGR是指早产儿出院时生长发育计量指标(包括体质量、身长和头围)在相应宫内生长速率期望值的第10百分位水平以下(≤生长曲线的第10百分位)。

2 结果
2.1 两组患儿的一般资料比较 两组患儿的性别、胎龄、出生体质量、入院身长、头围、住院时间等基线资料比较,差异均无统计学意义(均P>0.05),具有可比性,见表1。
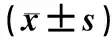
表1 两组患儿的一般资料比较
2.2 两组患儿母乳喂养情况的比较 观察组开始母乳喂养时间和达到纯母乳喂养时间均高于对照组,差异均有统计学意义(均P<0.05),两组间住院期间总母乳量和总喂养量的比较,差异均无统计学意义(均P>0.05),见表2。
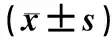
表2 两组患儿母乳喂养情况的比较
2.3 两组患儿生长发育指标的比较 出院时,观察组头围大于对照组、恢复出生体质量时间早于对照组,差异均有统计学意义(均P<0.05);出院时两组体质量和身长比较,差异均无统计学意义(均P>0.05),见表3。
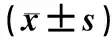
表3 两组患儿生长发育指标的比较
2.4 两组患儿早产并发症发生率的比较 两组患儿NEC、ROP、BPD、EUGR等早产并发症发生率的比较,差异均无统计学意义(均P>0.05),见表4。
2.5 不配合母乳喂养方案及中断送母乳的原因 本研究针对不配合母乳喂养及中断送母乳的19例患儿(对照组12例,观察组7例)家庭进行了原因调查,原因是路程太远8例(42.10%)、无法母乳喂养(母亲因疾病或用药不宜进行母乳喂养)6例(31.57%)、不愿母乳喂养3例(15.79%)、无母乳/母乳不足2例(10.53%)。
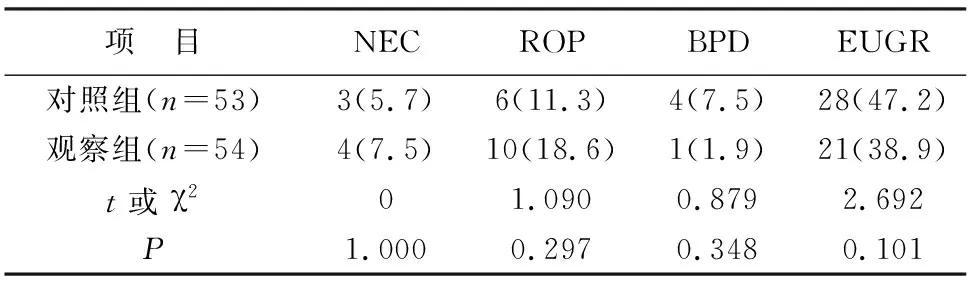
表4 两组患儿并发症发生率及住院时间的比较[n(%)]
3 讨论
3.1 精细化护理有助于提前开始母乳喂养时间 母乳喂养是婴儿营养的“金标准”,是新生儿的最佳喂养方式,目前国内外对入住NICU早产儿需母乳喂养已达成共识[9]。尽管在NICU中开展母乳喂养能获得多方面的好处,但在真正实施过程中仍存在许多困难。华西第二医院NICU的研究[10]报道,该中心的早产低出生体重儿中母乳喂养率为15.2%。吴艳等[11]研究显示,2011-2014年NICU超、极低出生体重儿的母乳喂养率为46.67%,混合喂养率为7.78%。如何更进一步提高母乳喂养率一直是WHO和我国卫计委努力的目标。与健康新生儿的母乳喂养相比,患儿因疾病、母婴分离和母乳管理困难在NICU中面临更多的挑战和困难[12]。有研究[13-14]显示母婴分离且缺乏母乳喂养支持系统的支持是造成住院新生儿母乳喂养暂停或终止的重要原因之一,缺乏对母亲正确的引导方式和支持策略是阻碍母乳喂养的重要因素。本研究结果显示,观察组开始母乳喂养时间和达到纯母乳喂养时间明显早于对照组。原因可能是通过同伴教育有效提高了产妇母乳喂养知识和技巧的掌握,增强其母乳喂养的信心,以促进其早期泌乳,这与褚桂方[15]的研究结果一致。同时,本研究实行围产一体化母乳喂养支持,母乳专管护士鼓励和帮助母亲母乳转运到病房,取得较好的母乳喂养效果,这与赵迎娟等研究结果一致[16]。
3.2 实施精细化护理对早产儿护理的应用效果 本研究结果显示,出院时两组体质量和身长比较,差异均无统计学意义。这可能与两组患儿在开奶后无母乳进行喂养时,均使用早产儿配方奶进行喂养,未使患儿每天摄入的热卡降低[17],故两组患儿出院时的身长、体质量比较无明显差异。本研究结果显示,出院时,观察组恢复出生体质量时间早于对照组,差异均有统计学意义;这可能与2016年底我科更换了温度控制更好的暖箱,使暖箱内相对湿度达到95%,故观察组的患儿水分丢失较对照组低。有研究[18-19]表明,暖箱内不同的湿度对早产儿体质量有明显的影响,能减少早产儿体质量降低程度,减少体质量恢复的平均天数。本研究结果显示,两组患儿NEC、ROP、BPD、EUGR等早产并发症发生率的比较,差异均无统计学意义(均P>0.05)。这与母乳喂养有利于减少NEC、ROP、BPD、EUGR的发生,同时能够缩短住院时间的既往研究[3-5]不符。原因可能是本科一直非常重视母乳喂养,两组患儿住院期间总奶量和住院期间总母乳量的比较差异无统计学意义,且住院期间总母乳量均高于住院期间总奶量,提示两组患儿母乳喂养率高,故尚未显现对早产并发症的影响。
3.3 进一步加强精细化护理的开展 我院作为市级危重新生儿救治中心,存在大量区县来源的新生儿。在不愿送母乳的孕产妇中有42.1%的产妇因离医院路程太远阻碍了母乳的转送,提示今后的干预方向应为主动提供母乳喂养的系统支持,早期评估、及时发现不能每天转运新鲜冷藏母乳的家庭,针对这些家庭采取加强个性化健康教育[20]、入住家庭病房、接收冰冻母乳等措施以提高母乳喂养率。除此之外,国外的研究[21]及张玉侠等[22]关于对NICU早产儿母乳喂养的多中心现况调查发现,通过建立具有母乳喂养文化包括医生、护士、母乳顾问和同伴咨询师在内的专业团队,向家庭提供专业的母乳喂养知识和专业、持续个性化的指导,能有效促进NICU早产儿的母乳喂养。
本研究未对产妇及其家属的年龄、文化教育程度等进行调查,而产妇年龄的不同,可能会影响母乳喂养相关知识的理解,家庭文化程度可能影响母乳喂养家庭认知水平,母乳喂养家庭认知水平高者更容易坚持纯母乳喂养[23],应对不同文化层次背景的家庭进行针对性宣教,进而提高宣教的效果,促进母乳喂养。本研究期间,因我科缺乏捐赠母乳,纯母乳喂养率不高,现捐赠人乳库正在建设中,目前仅供应给超低出生体重儿,今后应大力推进捐赠母乳库的完善,提高纯母乳喂养率。
