妊娠不同时期增重对新生儿出生体质量的影响研究
2018-12-19田志红李光辉张为远
郑 薇,张 莉,田志红,李光辉,张为远
妊娠期增重过多或不足均可增加不良妊娠结局的发生风险,同时影响母亲及子代远期健康。目前已经有大量研究证实,妊娠期增重过多可增加剖宫产率、产程阻滞及分娩后出血的风险[1],还可导致母亲分娩后体质量滞留及肥胖比例增加[2],同时增加分娩巨大儿、大于胎龄儿(large for gestational age,LGA)的风险[1,3-4],进而影响母儿远期健康,与代谢性疾病的发生如肥胖、糖尿病、心脑血管疾病等显著相关[5-9]。而妊娠期增重不足则会增加低出生体质量儿、小于胎龄儿(small for gestational age,SGA)的发生风险[3],同样影响远期健康。因此对妊娠期体质量的管理至关重要,但体质量管理是否存在关键时期,不同时期增重对围生结局的影响是否不同目前尚无定论。有研究指出,妊娠早期增重对分娩结局的影响更加关键[10-11],但也有研究发现,妊娠中、晚期增重对出生体质量影响更大[12-13]。因此为更好地进行妊娠期体质量管理,本研究拟分析比较妊娠不同时期增重对新生儿体质量的影响。
1 对象与方法
1.1 研究对象 选取妊娠早期在首都医科大学附属北京妇产医院建档并接受规律产检,于2014-06-01至2015-05-31在本院分娩的单胎孕妇,共纳入15 334例。排除标准:(1)双胎或多胎妊娠者;(2)妊娠前合并急慢性心脏、肝脏、肾脏疾病或其他系统严重疾病者;(3)不能或不愿配合信息收集者。本研究由首都医科大学附属北京妇产医院伦理委员会批准,所有受试者签署知情同意书。
1.2 研究方法 采用队列研究的方法,收集孕妇基线信息、妊娠期增重情况及分娩结局,分析不同时期增重对新生儿出生体质量的影响。通过临床病历系统收集孕妇的年龄、孕产史、家族史、妊娠期并发症、分娩结局,测量身高、妊娠前体质量、妊娠各期增重。
1.2.1 妊娠前体质指数(BMI)分类 按照世界卫生组织(WHO)标准将孕妇按照妊娠前BMI分为4组:低体质量组(<18.5 kg/m2,n=2 438),正常体质量组(18.5~24.9 kg/m2,n=11 052), 超 重 组(25.0~29.9 kg/m2,n=1 600)及肥胖组(≥30.0 kg/m2,n=244)。部分分析过程由于样本量的原因将超重组与肥胖组合并分析。
1.2.2 妊娠期增重 由于本院产检建档时间为妊娠16周,缺乏妊娠13周数据,因此按照妊娠早期、妊娠中期及妊娠晚期计算各期增重。根据美国医学研究所(Institute of Medicine,IOM)推荐的妊娠早期及妊娠中期平均每周增重标准,按照具体孕周对不同BMI组妊娠期增重划分为增重不足、增重适宜及增重过多3组。按IOM推荐计算各BMI组妊娠16周的适宜增重分别为2.2~4.3 kg、2.1~4.0 kg,1.4~3.4 kg 和 1.1~3.0 kg,妊娠28周的适宜增重分别为 7.4~11.1 kg、6.8~10.0 kg、4.2~7.4 kg和 3.1~6.0 kg。
1.2.3 相关定义标准 按照2014年VILLAR等[14]标准,新生儿出生体质量在同性别、同胎龄儿平均体质量第10百分位数以下和第90百分位数及以上分别定义为SGA和LGA。出生体质量<2 500 g或>4 000 g分别定义为低出生体质量儿或巨大儿。分娩孕周<37周定义为早产。妊娠期糖尿病及妊娠期高血压的诊断标准分别采用美国糖尿病协会标准[15]和《妇产科学》第8版标准[16]。
1.3 统计学方法 采用SAS 9.4软件进行统计学分析,符合正态分布的计量资料以(s)表示,非正态分布的计量资料以M(P25,P75)表示,多组间比较采用双因素重复测量方差分析;计数资料的分析采用趋势χ2检验;采用多因素Logistic回归分析LGA和SGA的影响因素。以P<0.05为差异有统计学意义。
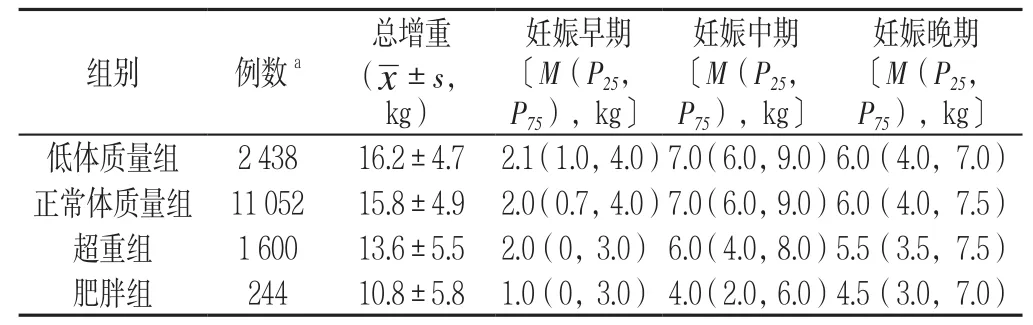
表1 不同BMI组妊娠各期增重情况〔M(P25,P75),kg〕Table1 Gestational weight gain in different trimesters stratified by prepregnancy body mass index
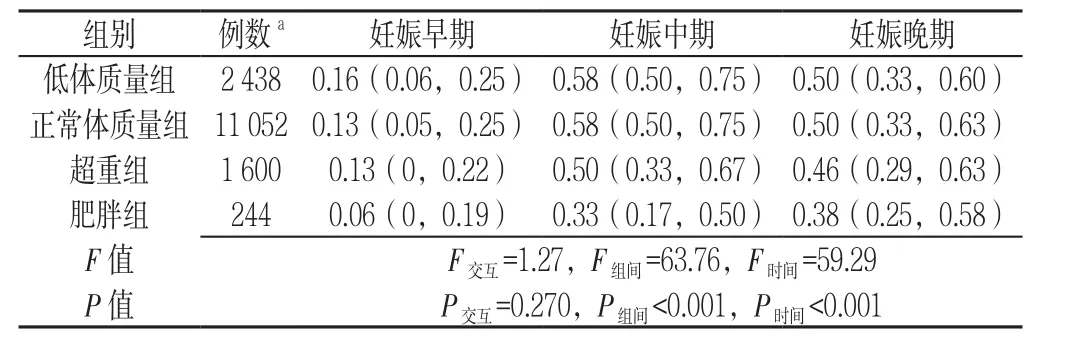
表2 不同BMI组妊娠各期增重速率比较〔M(P25,P75),kg/周〕Table2 Rates of trimester-specific gestational weight gain in different pregnancy body mass index groups
2 结果
2.1 研究对象基本信息 本研究共纳入15 334例孕妇,年龄19~47岁,平均年龄(30.3±3.5)岁;初产者13 230例(86.28%);身高(162.9±4.8)cm;妊娠前BMI(21.4±3.1)kg/m2;妊娠期增重(15.5±5.0)kg;剖宫产4 959例(32.34%);妊娠期糖尿病1 909例(12.45%);妊娠期高血压846例(5.52%);分娩孕周(38.8±1.6)周;早产儿619例(4.04%);新生儿出生体质量(3 360±475)g;巨大儿1 114例(7.26%);低出生体质量儿469例(3.06%);LGA 2 401例(15.66%),SGA 449例(2.93%)。
2.2 妊娠期增重情况 低体质量组、正常体质量组、超重组、肥胖组妊娠各期的增重情况见表1。分别有 27.62%(1 456/5 272)、73.41%(3 870/5 272) 及49.89%(2 630/5 272)的孕妇在妊娠早期、妊娠中期和妊娠晚期增重过多,而50.89%(2 683/5 272)、13.54%(714/5 272)及31.83%(1 678/5 272)的孕妇在此3个阶段增重不足(注:5 272例孕妇在妊娠早期、妊娠中期和妊娠晚期增重情况数据完整)。组别和时间对增重速率无交互作用(P>0.05);不同组别、不同时间对增重速率主效应均显著(P<0.001,见表2)。
2.3 妊娠期增重与LGA、SGA发生风险 以是否发生LGA、SGA为因变量(赋值:是=1,否=0),以年龄、分娩次数、妊娠前BMI、妊娠各期增重情况(增重不足=0,增重适宜=1,增重过多=2)为自变量进行多因素Logistic回归分析,结果显示,妊娠早期、妊娠中期增重过多增加LGA发生风险(P<0.001),增重过少增加SGA发生风险(P<0.001);妊娠晚期的增重情况对LGA、SGA的发生无影响(P>0.05,见表3、4)。
趋势检验分析结果显示,低体质量组、正常体质量组、超重肥胖组在妊娠早期随着增重增加,LGA发生 风 险 升 高(Z=4.51,P<0.001;Z=5.60,P<0.001;Z=1.32,P=0.060,见图1);各组在妊娠中期随着增重增加,LGA发生风险升高(Z=5.21,P<0.001;Z=7.53,P<0.001;Z=2.13,P=0.010,见图2)。低体质量组、正常体质量组在妊娠早期随着增重增加,SGA发生风险降低(Z=-2.94,P=0.000 2;Z=-4.20,P<0.000 1,见图3);低体质量组、正常体质量组在妊娠中期随着增重增加,SGA发生风险降低(Z=-1.62,P=0.040 0;Z=-3.66,P=0.000 1,见图4)。
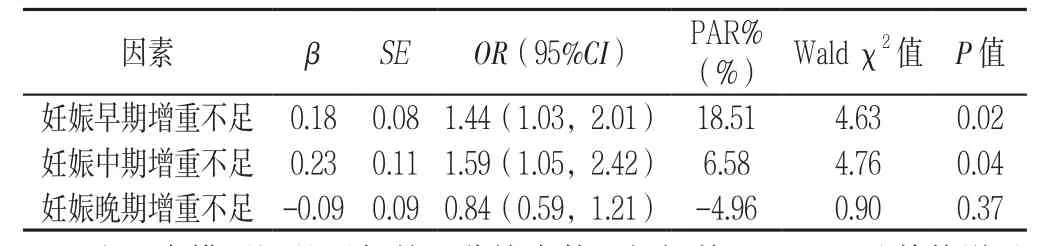
表4 妊娠各期增重与SGA发生风险的Logistic回归分析Table4 Association between trimester-specific gestational weight gain and SGA prevalence
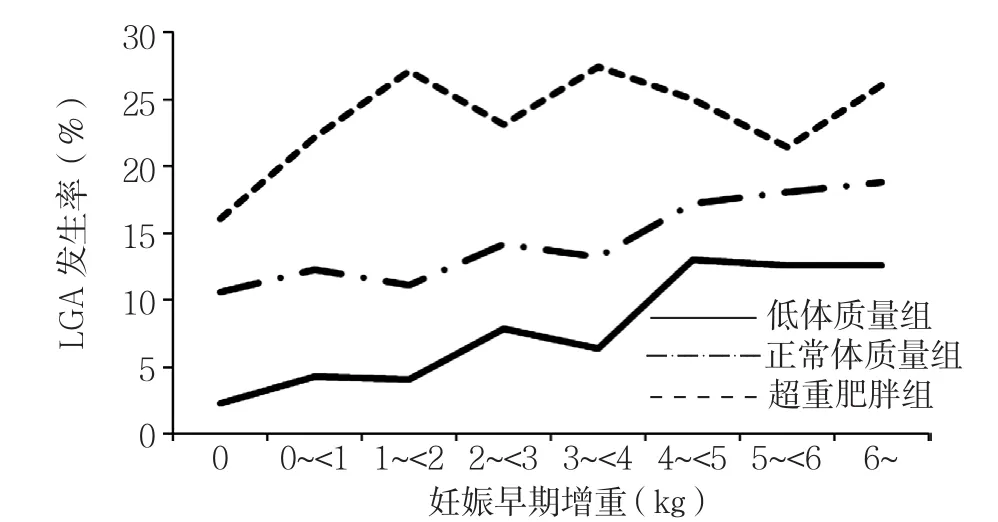
图1 妊娠早期增重与LGA发生风险的相关性分析Figure1 Gestational weight gain in early pregnancy and risk for LGA
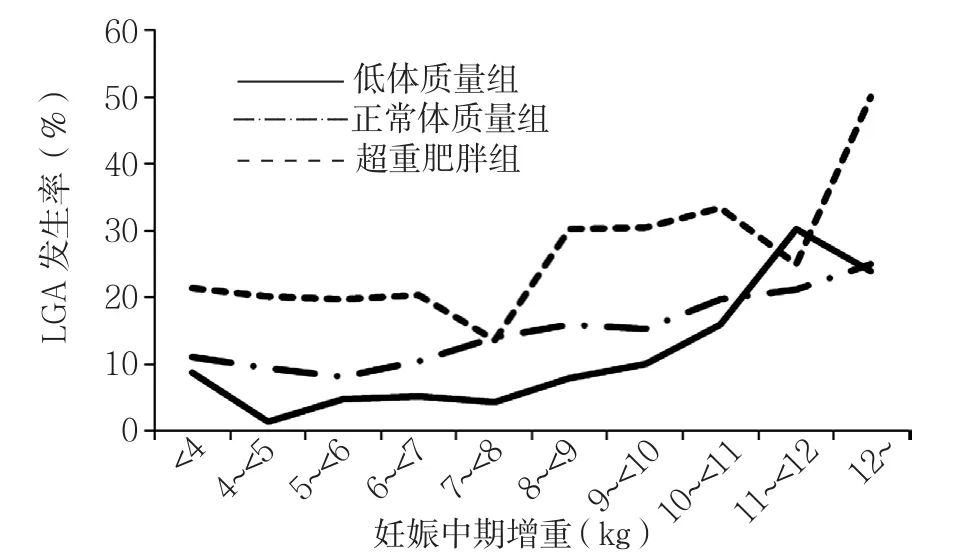
图2 妊娠中期增重与LGA发生风险的相关性分析Figure2 Gestational weight gain in mid-pregnancy and risk for LGA
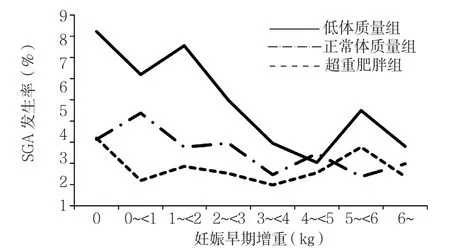
图3 妊娠早期增重与SGA发生风险的相关性分析Figure3 Gestational weight gain in early pregnancy and risk for SGA
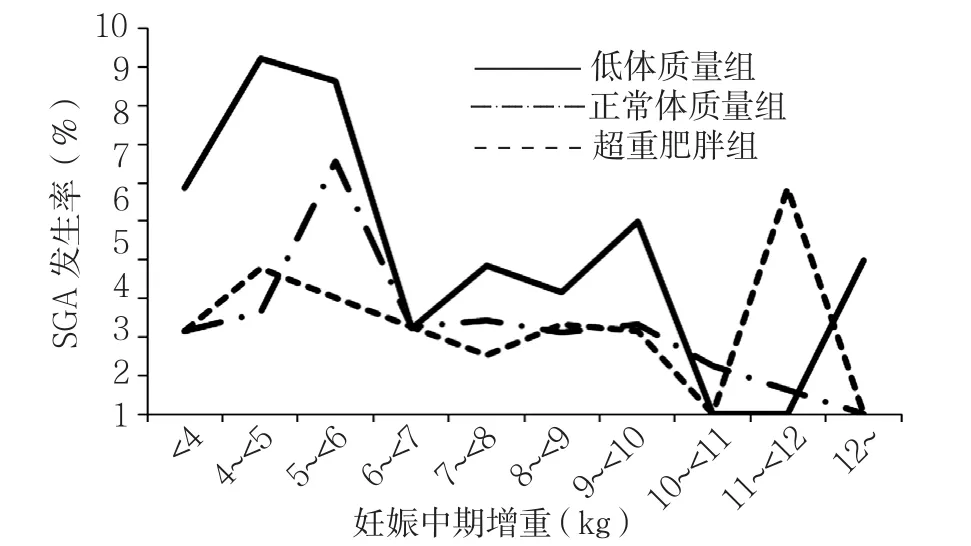
图4 妊娠中期增重与SGA发生风险的相关性分析Figure4 Gestational weight gain in mid-pregnancy and risk for SGA
3 讨论
本研究探讨了单胎孕妇妊娠早、中、晚各期增重与新生儿出生体质量的关系,研究发现LGA发生率高于SGA,妊娠早、中期增重均与LGA及SGA发生相关,其中妊娠中期增重过多的比例最高,这一时期增重对LGA发生的PAR%也最高,而妊娠早期约半数孕妇存在增重不足的问题,其对SGA发生的PAR%最高。
大量研究已经证实,妊娠期增重过多导致LGA发生风险增加,而妊娠期增重不足则增加SGA及早产风险[3,17-19]。但对于妊娠不同时期增重对新生儿体质量的影响尚无定论。近期研究表明,妊娠不同时期增重对子代出生体质量的影响不同[10,12,20-21]。CHO 等[11]在韩国人群开展的研究,以及DAVENPORT等[20]在加拿大孕妇中开展的研究发现妊娠前半期增重与妊娠期并发症及LGA、SGA等风险相关。RETNAKARAN等[22]在中国开展的研究发现妊娠早期增重与新生儿出生体质量呈线性相关。DURIE等[12]针对美国肥胖孕妇研究结果显示,妊娠中、晚期增重过多增加LGA风险,而增重过少则未发现增加SGA风险。但该研究未分别讨论妊娠中期和妊娠晚期增重对新生儿出生体质量的影响。GAILLARD等[7]在荷兰孕妇中开展的研究报道,妊娠早期增重而非中、晚期增重影响子代儿童期肥胖及心脑血管指标水平。KARACHALIOU等[21]研究发现妊娠早期增重对子代儿童期肥胖影响较大,而妊娠中、晚期增重则对LGA的发生影响较大,本研究结果与之相似。本研究发现妊娠早、中期增重均与LGA发生风险相关,但妊娠中期增重过多比例最高,同时该时期PAR%相应最高,即妊娠中期增重过多相关的LGA发生比例最高。而妊娠早期除了部分孕妇增重过多可能与LGA风险增加相关外,还有半数孕妇存在增重不足的问题,妊娠早期的增重不足可能与SGA发生风险增加相关,而LGA及SGA均可引起儿童期肥胖,出生体质量过高或过低均为宫内营养不均衡引起,通过表观遗传学的改变,影响儿童期的肥胖,以及成年后心脑血管疾病的发生风险增加[23-24]。
妊娠早、中期的增重主要代表母体组织特别是脂肪的沉积、脂肪细胞的体积增加,而妊娠后期的体质量增加主要来源于胎儿生长发育和体液的变化。妊娠早期胎儿尚未开始脂肪的蓄积,但可以通过影响母体的糖脂及氨基酸代谢影响后期的胎儿发育。这一宫内环境的变化可影响胚胎程序化,以及妊娠后期母儿的脂肪蓄积,进而影响出生结局及远期健康结局[25-26]。
本研究通过较大样本量的队列研究,探讨了妊娠各期增重对新生儿出生体质量的影响,并结合不同时期增重过高或过低的人群发生率,综合分析了不同时期增重与LGA和SGA发生风险的关系。虽然妊娠早、中期增重均与LGA及SGA发生相关,但由于妊娠早期增重不足的比例高,而妊娠中期增重过多的比例高,因此两个时期LGA及SGA风险的PAR%存在较大差异。此外,本研究结果显示LGA发生率高于SGA,因此在妊娠期体质量管理中更应避免增重过多。
本研究存在一定的不足之处,首先,妊娠前体质量为初次产检(妊娠5~6周)时自报妊娠前体质量,可能存在回忆偏倚。其次,由于建档时间为妊娠15~16周,本研究大部分孕妇未收集到妊娠13周体质量数据,这一妊娠早期的延长可能会模糊妊娠早、中期增重对出生结局的影响,然而本研究发现妊娠早、中期增重均与LGA及SGA发生风险相关,其OR值相差并不大。因此推测采用妊娠早期增重可能对分娩结局风险的评估影响不大。另外新生儿出生体质量受遗传、环境等多种因素综合影响,本研究考虑了孕妇年龄、分娩次数、妊娠前肥胖程度的作用,但结果仍可能存在其他混杂因素的影响。
综上所述,妊娠期增重过多或不足均与子代LGA或SGA的发生风险增加相关,进而影响其成年后肥胖、心脑血管疾病等远期健康风险。本研究基于队列研究,探讨了妊娠各期增重对出生结局的影响,证实妊娠早、中期可能是影响新生儿出生体质量的关键时期,而妊娠中期增重过多的比例较高,同时这一时期增重过多引起LGA发生风险也较高。按孕周制定不同的体质量管理方案,加强妊娠早、中期的体质量管理,避免体质量增加过多或不足,将有助于改善妊娠期体质量管理的效果,并改善母儿围生结局。
作者贡献:郑薇负责数据分析及文章撰写;张莉负责数据收集、数据库建立并协助数据分析;田志红协助数据分析及文章修改;李光辉负责研究设计、数据解读及文章修改;张为远负责数据解读及文章修改。
本文无利益冲突。
