人工硬脑膜联合自体脂肪组织治疗硬脊膜破裂的临床疗效研究
2018-12-19张树文叶尔扎提哈加合曼努尔哈那提沙依兰别克杨新明金格勒
杨 毅,张树文,叶尔扎提·哈加合曼,努尔哈那提·沙依兰别克,杨新明,金格勒
硬脊膜破裂是脊柱手术常见的并发症之一[1],术中若不能妥善处理可能导致术后脑脊液漏、低颅压性头痛、切口感染、颅内感染等并发症,甚至危及生命[2-3]。因此,术中妥善处理硬脊膜破裂至关重要,目前关于脊柱和颅脑手术导致脑脊液漏的处理方法较多,但通过对既往术中硬脊膜破裂患者回顾分析发现,仍有部分患者术后出现脑脊液漏[4],所以寻找一种能有效减少术后脑脊液漏发生的处理方法非常迫切。
人工硬脑膜属于生物组织工程分子材料[5],术中将其覆盖于硬脊膜破裂处,虽然能形成一定的物理屏障阻止脑脊液渗出,但是否能早期实现生物活性仍待研究。脂肪细胞作为一种干细胞,具有多向诱导分化的作用[6],将其与人工硬脑膜联合应用于硬脊膜破裂的处理,能早期促进人工硬脑膜的生物活性,从而达到早期硬脊膜修复的效果。因此,本研究采用人工硬脑膜联合自体脂肪组织与单纯人工硬脑膜治疗硬脊膜破裂,对其术后引流量、引流管放置时间、抗生素使用时间、住院时间及住院费用进行比较,为脊柱手术中硬脊膜破裂治疗方式的选择提供依据。
1 资料与方法
1.1 一般资料 选取2010年1月—2016年7月新疆医科大学第一附属医院收治的脊柱手术中硬脊膜破裂的30例脊柱疾病患者,根据手术方法将患者分为单纯人工硬脑膜组(20例)和人工硬脑膜联合自体脂肪组(10例)。
1.2 治疗方法 单纯人工硬脑膜组患者采用传统手术方法,根据硬脊膜破裂形态和缺损面积选择硬脊膜缝合方式。对于边缘整齐和无明显缺损或硬脊膜医源性切开、撕裂的患者采用0号无创带针细线进行缝合,针距<0.5 cm,根据缝合长度选择大小合适的人工硬脑膜,完全覆盖于硬脊膜缝合处;对于缺损面积>1 cm2或硬脊膜不规则切开、撕裂的患者不宜直接缝合硬脊膜,以免导致医源性硬脊膜囊局部狭窄,适当修剪硬脊膜边缘,以方便修补,剪取合适大小的人工硬脑膜,采用0号无创带针细线缝合,针距<0.5 cm,保证人工硬脑膜与硬脊膜完全闭合,严密缝合深筋膜,预防硬脊膜外无效腔形成。人工硬脑膜联合自体脂肪组采用在传统手术方法的基础上,取自体脂肪组织3~5 g,用组织剪将其剪碎,覆盖于人工硬脑膜表面。术后患者均去枕平卧,密切观察术区引流量、引流液颜色、性质及切口敷料渗出情况。同时术后8 h内预防性应用抗生素,1次/d,积极补充水分和电解质,加强营养支持。引流量<30 ml/24 h时,可拔除引流管、停用抗生素,拔除引流管后卧床观察24~48 h,若未出现剧烈头痛等脑脊液漏相关症状,可适当下床活动。
1.3 观察指标 收集患者的一般资料,包括性别、年龄、体质指数(BMI)、疾病类型以及合并症;术后于每日同一时间记录引流量,采用50 ml注射器精确计量;并记录引流管放置时间、抗生素使用时间、住院时间及住院费用。
1.4 统计学方法 采用SPSS 19.0软件进行统计学分析。计量资料以(s)表示,两组间比较采用独立样本t检验,组间术后引流量的比较采用双因素重复测量方差分析;计数资料的分析采用Fisher's确切概率法。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较 两组患者性别、年龄、BMI、疾病类型及合并症比较,差异均无统计学意义(P>0.05,见表1)。
2.2 两组患者引流量比较 处理方法与时间对引流量存在交互作用(P<0.001),处理方法及时间对引流量的影响,主效果均显著(P<0.001)。其中,术后2、3 d人工硬脑膜联合自体脂肪组引流量少于单纯人工硬脑膜组,差异均有统计学意义(P<0.05)。人工硬脑膜联合自体脂肪组术后1 d引流量多于术后2、3 d,差异均有统计学意义(t=15.060、28.460,P<0.001);人工硬脑膜联合自体脂肪组术后2 d引流量多于术后3 d,差异有统计学意义(t=7.041,P<0.001)。单纯人工硬脑膜组术后1 d引流量少于术后2、3 d,差异均有统计学意义(t=-9.235、-9.521,P<0.001);单纯人工硬脑膜组术后2 d引流量与术后3 d比较,差异无统计学意义(t=-0.948,P=0.355,见表2)。
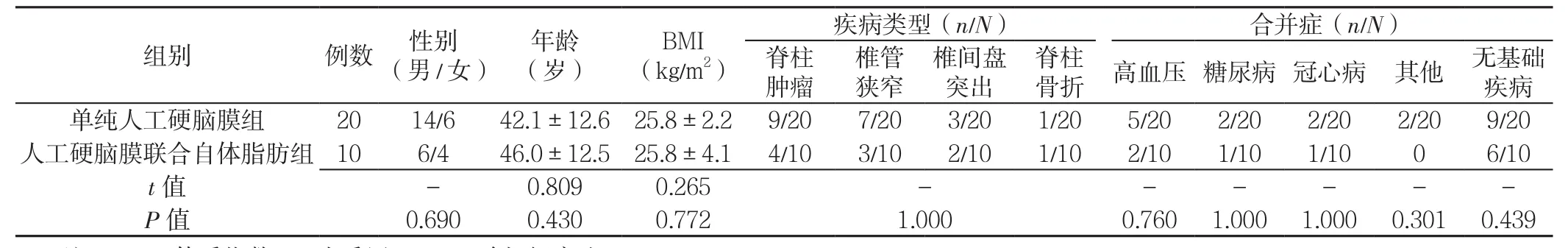
表1 两组患者一般资料比较Table1 Comparison of general data between the two groups
2.3 两组患者住院指标比较 人工硬脑膜联合自体脂肪组引流管放置时间、抗生素使用时间、住院时间短于单纯人工硬脑膜组,差异均有统计学意义(P<0.05);两组住院费用比较,差异无统计学意义(P=0.191,见表3)。
表2 两组患者引流量比较(s,ml)Table2 Comparison of drainage volume between the two groups

表2 两组患者引流量比较(s,ml)Table2 Comparison of drainage volume between the two groups
注:与单纯人工硬脑膜组比较,aP<0.05
?
表3 两组患者住院指标比较(s)Table3 Comparison of hospitalization indices between the two groups
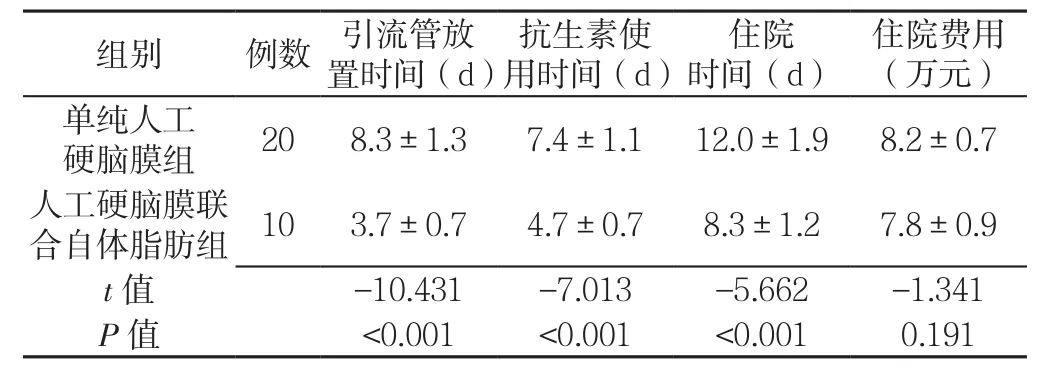
表3 两组患者住院指标比较(s)Table3 Comparison of hospitalization indices between the two groups
?
3 讨论
随着脊柱手术患者的增多,硬脊膜破裂的发生率也相对升高[7]。大部分研究以术后置管引流与局部压迫为主要治疗措施[8-9],尽管可改善患者病情,但临床疗效似乎并不理想。近年来,随着医疗器械的更新与改进,术中应用人工硬脑膜、液体明胶海绵和生物蛋白胶,可以减少脑脊液漏的发生,但仍有部分患者在术后1周内引流出大量脑脊液,出现脑脊液漏症状[10]。原因可能是,尽管使用组织工程材料人工硬脑膜,但术中只是将人工硬脑膜覆盖或缝合于硬脊膜破裂处,术后早期仅起到物理屏障的作用,是否能早期发挥组织工程材料的生物作用仍待研究[11-12]。因此,本研究在人工硬脑膜表面使用具有“种子细胞”作用的脂肪组织[13],观察是否能早期激活人工硬脑膜的生物活性,减少术后早期脑脊液的引流量,改善临床预后。
术后第1天的引流液为淡红色血性液体,主要以椎旁肌的无菌性炎性渗出及术后渗血为主,术后第2天开始逐渐变为清亮液体。本研究结果显示,人工硬脑膜联合自体脂肪组在术后第2、3天引流量明显少于单纯人工硬脑膜组,而单纯人工硬脑膜组的引流量有增加趋势。因此,自体脂肪组织的应用可以有效地减少术后引流量,原因可能是:(1)术中人工硬脑膜的覆盖或修补产生一定的物理屏障作用[14],减少了术后脑脊液的引流量;(2)脂肪组织中存在具有多向分化潜能的脂肪干细胞,术中局部应用可能分化为硬脊膜修补过程中所需的细胞结构[15-16],或脂肪组织在局部失活诱发无菌性炎性反应,大量炎性细胞迁移同时作用于人工硬脑膜[17],将人工硬脑膜由单纯支架作用转变成了具有真正生物活性的组织工程材料在体内活化,促进硬脊膜的愈合,而单纯使用人工硬脑膜依靠周围肌肉和血肿组织通过募集种子细胞完成活化的时间较长。
本研究结果显示,术中使用人工硬脑膜修补并覆盖脂肪组织可有效减少术后引流量,缩短术后引流管放置时间。研究表明引流管放置时间过长是引起局部切口感染的危险因素之一[18],因此早期拔除引流管亦可缩短术后抗生素使用时间。为了更好地同质化观察两组患者的疗效,患者均在引流量<30 ml/24 h后拔除引流管,为了避免置管通道渗液,建议在引流管拔除部位缝合1~2针,同时要求患者继续卧床1~2 d,若未出现脑脊液漏并发症后,再嘱患者逐渐下床活动。因此,对于早期拔除引流管的患者,可做到早期出院,减少住院费用,节约医疗资源。
尽管术中应用人工硬脑膜联合自体脂肪组织可减少术后引流量,做到早期拔管,缩短术后抗生素使用时间及住院时间,减少住院费用,但是术中避免不必要的硬脊膜损伤也极为重要。特别是对于多节段脊柱退变、翻修手术患者,通常局部粘连严重,解剖层次不清,术中容易误伤硬膜囊,术前应予重视,术中需精细操作。对于硬膜内肿瘤切除或产生硬膜破裂的患者,术中应妥善处理,术中引流管放置时,置管出口端要远离术区切口,尽可能从多裂肌与最长肌间隙置管,既不损害椎旁肌,也可加长术区引流管置入,拔除引流管后由椎旁肌自身收缩而封闭引流管通道。
目前,关于术中硬脊膜破裂修补方法的选择诸多,新型组织工程材料的应用提供了更多的选择,并且能明显提高硬脊膜破裂的治愈率,针对硬脊膜破裂的治疗原则正处于不断地更新及完善中。本研究采用组织工程材料联合脂肪细胞,能有效减少术后引流量,早期拔管,减少术后抗生素使用,同时有效缩短住院时间,可为临床医师提供一定参考。
作者贡献:杨毅进行文章的构思与设计,论文的修订;张树文进行研究的实施与可行性分析,撰写论文;叶尔扎提·哈加合曼进行数据收集与数据整理;努尔哈那提·沙依兰别克进行统计学处理;杨新明进行结果的分析与解释;金格勒负责文章的质量控制及审校,对文章整体负责,监督管理。
本文无利益冲突。
