原发性甲状旁腺功能亢进的临床特征分析
2018-12-19张劲松张丽娜
王 滟,张劲松,缪 刚,李 淼,周 雁,张丽娜
原发性甲状旁腺功能亢进(primary hyperparathyroidism,PHPT)是由于甲状旁腺自身病变(腺瘤、增生、癌)引起甲状旁腺激素(parathyroid,PTH)合成及分泌过多,导致血钙(SCa)、血磷(SP)代谢异常的疾病。PHPT的临床表现各异、轻重不一,大部分发病时无症状或症状无特异性,从而导致病程不明确,直至出现骨折、泌尿系结石、急性胰腺炎、高钙危象等症状时才被确诊,延误诊断的病例时有报道。国内尚缺少PHPT流行病学资料,大样本病例报道也很少见,近年临床诊治的PHPT病例有增加趋势,但查体无症状或仅PTH、SCa升高而未发现甲状旁腺病变的病例增加,提示早期轻症病例增加,同时增加了PHPT临床诊治的难度。本文回顾了北京医院诊治的687例PHPT患者的临床资料,对PHPT的临床特征进行分析,以期提高临床对PHPT的认识,做到早诊断、早治疗、长期医学观察,避免晚期重症及严重靶器官损害。
1 对象与方法
1.1 研究对象 纳入标准:依据《原发性甲状旁腺功能亢进症诊疗指南》[1],PTH>7.27 pmol/L,SCa≥ 2.03 mmol/L,SP<0.92 mmol/L,结合临床症状回顾病历诊断为PHPT;排除标准:肾功能不全、多发性骨髓瘤,可疑病例行同位素骨扫描排除骨肿瘤及骨转移瘤。回顾性选取2008—2015年北京医院内分泌科、普通外科病房、骨质疏松症门诊确诊的PHPT患者687例。
1.2 研究方法 从患者病历中收集一般资料(包括性别、年龄等)、合并症〔骨质疏松症、糖尿病、甲状腺结节、肾结石、骨折、痛风、甲状腺功能减退症、甲状腺癌、急性胰腺炎、胸腺瘤、肾上腺瘤、垂体瘤、高钙危象导致急性肾功能不全、多发内分泌腺瘤1型(MEN-1)等〕、甲状旁腺病变切除手术情况。所有患者采用PHILIPS-IU22、PHILIPS HD11XE彩色多普勒超声仪行颈部B超检查(探头L12-5),188例患者采用SienensSymbia E、SienensSymbia T16 CT仪行99Tcm-甲氧基异丁基异腈(MIBI)双时相显像,5例患者采用Discovery HD750 CT仪行CT检查,2例患者采用Achieva 3.0T PHILIPS多源发射磁共振行磁共振成像,检查甲状旁腺病变〔腺瘤、腺癌、其他(囊肿、出血及钙化、增生等)〕。
1.3 实验室检查 患者空腹12 h以上,于次日抽取外周静脉血5 ml,采用8410型离心机(日本久保田株式会社)以2 280 r/min离心5 min,留取血清,离心半径为18.72 cm,采用PTH1-84化学发光仪(美国DPC公司)检测PTH,采用甲基二甲苯酚蓝(日本和光株式会社)检测SCa、SP、血肌酐(Scr)、碱性磷酸酶(ALP)、空腹血糖(FPG)。留取24 h尿液,采用AU5421全自动生化分析仪(美国贝克曼库尔特有限公司)检测腺瘤、腺癌、未发现病变患者的尿钙(UCa)、尿磷(UP)。
1.4 分组 根据SCa水平分组,SCa>2.54 mmol/L者作为1组(348例),SCa为2.03~2.54 mmol/L者作为2组(339例);根据年龄分组,≤50岁为A组(93例),51~60岁为B组(191例),61~70岁为C组(173例),≥71岁为D组(230例);根据超声检查结果将患者分为未发现病变组(345例),腺瘤组(320例),腺癌组(8例),其他病变组(14例)。
1.5 统计学方法 采用SPSS 19.0软件进行统计学分析。计数资料的分析采用χ2检验或Fisher's确切概率法;符合正态分布的计量资料以(s)表示,多组间比较采用单因素方差分析,两两比较采用LSD-t检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用非参数检验;采用单因素Logistic回归分析和多因素Logistic回归分析PHPT患者甲状旁腺病变的影响因素。以P<0.05为差异有统计学意义。
2 结果
2.1 基本资料 687例PHPT患者中,男240例(34.9%),女447例(65.1%);年龄25~96岁,平均年龄(63.9±14.2)岁;合并症:骨质疏松症220例(32.0%),糖尿病191例(27.8%),甲状腺结节85例(12.4%),肾结石63例(9.2%),其中13例为双侧肾结石,骨折41例(6.0%),痛风35例(5.1%),甲状腺功能减退症23例(3.3%),甲状腺癌8例(1.2%),急性胰腺炎6例(0.9%),胸腺瘤5例(0.7%),肾上腺瘤4例(0.6%),垂体瘤4例(0.6%),高钙危象导致急性肾功能不全3例(0.4%),MEN-1 2例(0.3%);手术情况:103例行甲状旁腺病变切除手术,占甲状旁腺病变患者的30.1%(103/342);甲状旁腺病变:腺瘤320例(46.6%),腺癌8例(1.2%),囊肿、出血及钙化12例(1.8%),增生2例(0.3%),未发现病变345例(50.2%);实验室检查:PTH 为 11.60(8.51,16.80)pmol/L(参考范围为 1.05~7.27 pmol/L),SCa为(2.60±0.33)mmol/L(参考范围为2.03~2.54 mmol/L),SP为(0.96±0.22)mmol/L(参考范围为0.92~1.62 mmol/L),Scr为(74±28)μmol/L( 参 考 范 围 为 59~104 μmol/L),ALP为84(67,108)U/L(参考范围为30~120 U/L),FPG为(6.25±1.41)mmol/L(参考范围为3.90~6.10 mmol/L),UCa为7.3(5.2,9.0)mmol/24 h(参考范围为2.5~7.5 mmol/24 h),UP为20.5(15.9,24.6)mmol/24 h(参考范围为 16.1~42.0 mmol/24 h)。
2.2 不同SCa水平患者一般资料与甲状旁腺病变情况比较1组与2组性别、年龄、骨质疏松症所占比例比较,差异均无统计学意义(P>0.05);1组与2组甲状腺病变分布情况比较,差异有统计学意义(P<0.05);1组肾结石、骨折、甲状旁腺病变切除手术所占比例均高于2组,差异均有统计学意义(P<0.05,见表1)。
2.3 不同年龄组患者一般资料与甲状旁腺病变情况比较 不同年龄组患者肾结石、甲状腺病变分布情况比较,差异均无统计学意义(P>0.05);不同年龄组患者性别、骨质疏松症、骨折、甲状旁腺病变切除手术所占比例比较,差异有统计学意义(P<0.05);其中,A组骨质疏松症所占比例低于C组,骨折所占比例均高于B、C组,差异均有统计学意义(P<0.05);B组骨折所占比例低于D组,甲状旁腺病变切除手术所占比例高于C、D组,差异有统计学意义(P<0.05);C组骨质疏松症所占比例高于D组,骨折所占比例低于D组,差异有统计学意义(P<0.05,见表2)。
2.4 不同甲状旁腺病变组患者一般资料与实验室指标比较不同甲状旁腺病变组患者的性别、Scr、FPG、UP比较,差异均无统计学意义(P>0.05);不同甲状旁腺病变组患者的年龄、骨质疏松症、肾结石、骨折、甲状旁腺病变切除手术所占比例、PTH、SCa、SP、ALP、UCa比较,差异均有统计学意义(P<0.05);其中,腺瘤组年龄、骨质疏松症所占比例、SP、Scr水平均低于未发现病变组,骨折所占比例、SCa均高于未发现病变组,差异均有统计学意义(P<0.05);腺癌组年龄、SP均低于未发现病变组、腺瘤组,肾结石、甲状旁腺病变切除手术所占比例均高于未发现病变组,SCa高于未发现病变组、低于腺瘤组,差异均有统计学意义(P<0.05);其他病变组骨质疏松症所占比例低于未发现病变组,肾结石所占比例高于未发现病变组、腺瘤组,甲状旁腺病变切除手术所占比例高于未发现病变组,SCa均低于未发现病变组、腺瘤组,差异均有统计学意义(P<0.05,见表3)。
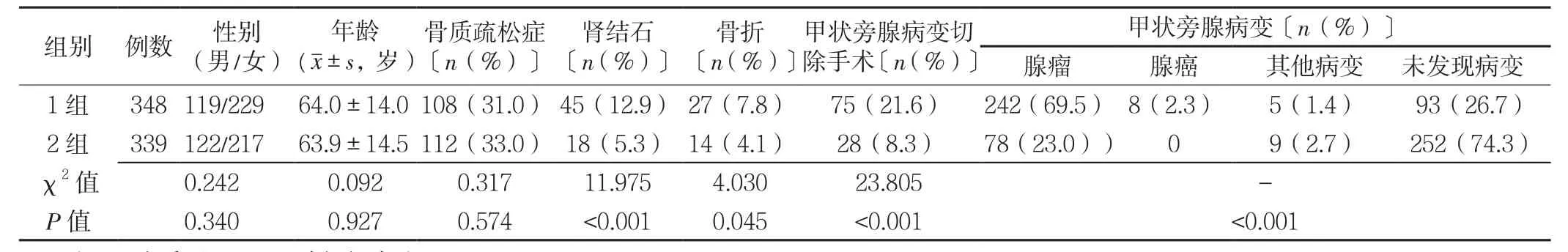
表1 不同SCa水平患者一般资料与甲状旁腺病变情况比较Table1 Comparison of proportions of PHPT patients with parathyroid lesions and other comobidities by SCa level
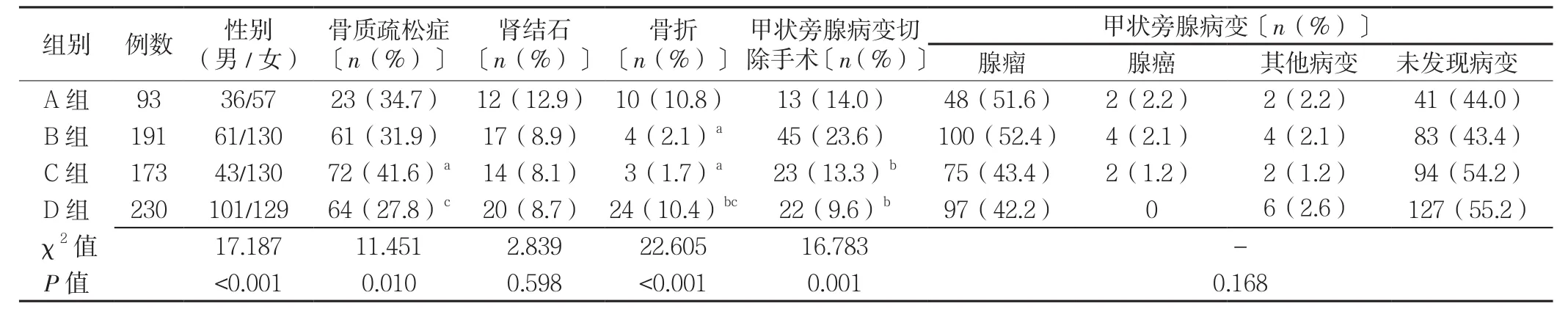
表2 不同年龄组患者一般资料与甲状旁腺病变情况比较Table2 Comparison of proportions of PHPT patients with parathyroid lesions and other comobidities by age group
2.5 单因素Logistic回归分析 以有无甲状旁腺病变(赋值:无=1,有=2)为因变量,以性别(赋值:女=1,男=2)、年龄、骨质疏松症(赋值:无=1,有=2)、肾结石(赋值:无=1,有=2)、骨折(赋值:无=1,有=2)、甲状旁腺病变切除手术(赋值:否=1,是=2)、PTH、SCa、SP、Scr、ALP、FPG、UCa、UP为自变量进行单因素Logistic回归分析,结果显示,年龄、骨质疏松症、肾结石、骨折、甲状旁腺病变切除手术、PTH、SCa、SP、Scr、ALP、UCa与PHPT患者甲状旁腺病变相关(P<0.05,见表4)。
2.6 多因素Logisitic回归分析 以有无甲状旁腺病变为因变量,以年龄、骨质疏松症、肾结石、骨折、甲状旁腺病变切除手术、PTH、SCa、SP、Scr、ALP、UCa为自变量进行多因素Logistic回归分析,结果显示,年龄、甲状旁腺病变切除手术、PTH、SCa、SP是PHPT患者甲状旁腺病变的独立危险因素(P<0.05,见表5)。
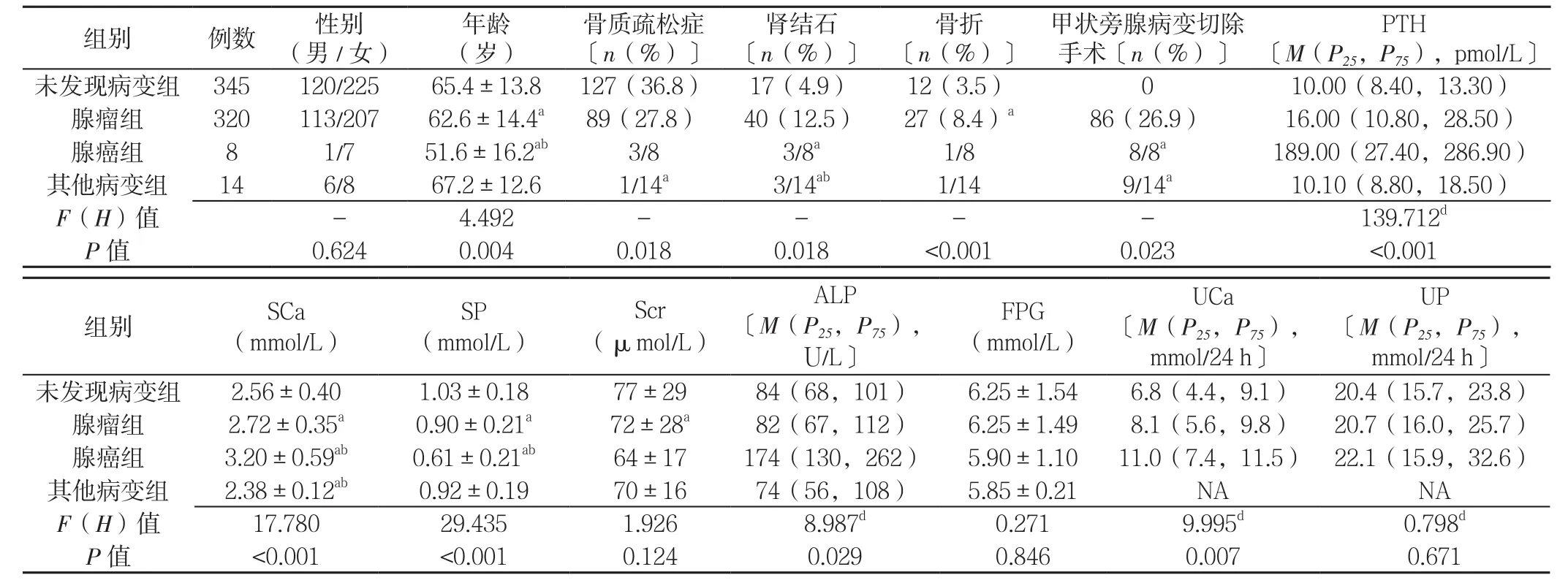
表3 不同甲状旁腺病变组患者一般资料与实验室指标比较Table3 Comparison of clinical data and laboratory test results in PHPT patients with parathyroid lesions

表4 PHPT患者甲状旁腺病变的影响因素的单因素Logistic回归分析Table4 Univariate Logistic regression analysis of the factors associated with parathyroid lesions in PHPT patients

表5 PHPT患者甲状旁腺病变影响因素的非条件多因素Logistic回归分析Table5 Unconditional multivariate Logistic regression analysis of the factors associated with parathyroid lesions in PHPT patients
3 讨论
PHPT是SCa、SP代谢异常的全身性疾病,甲状旁腺病理改变导致PTH合成、分泌增多。欧美研究发现,典型PHPT患病率女性为(17.6~48.5)/10万人年,男性为(7.2~20.9)/10万人年;不典型PHPT患病率女性为(12.6~72.2)/10万人年,男性为(4.0~15.8)/10万人年,PHPT发病率约为1%[2]。生理环境中SCa波动范围较窄,PTH是主要的钙调节激素,长期异常升高的PTH及高钙血症可导致骨质疏松症、骨折、泌尿系结石、高钙危象,重症患者可出现肾衰竭、致死性心律失常,部分患者可出现神经系统、消化系统及心血管系统症状,轻型病例和早期病例可完全无症状或仅某些生化指标异常,由于临床表现缺少特异性,增加了临床诊治的难度。近年来临床诊治的PHPT病例有增多趋势,但我国目前缺少关于PHPT流行病学的研究资料,同时大样本临床研究也不多见。本文回顾性分析北京医院诊治的PHPT临床资料,以期提高临床对PHPT的认识,避免晚期重症病例及致残性并发症。
本研究结果显示,患者平均年龄为(63.9±14.2)岁,各年龄组女性所占比例较高;342例(49.8%)PHPT患者检测到甲状旁腺病变,其中320例(46.6%)为甲状旁腺瘤,腺瘤患者PTH、SCa水平明显升高,SP水平降低,属于典型的PHPT。一项纳入249例PHPT患者的研究发现,女性患者多于男性,46.9%的患者为腺瘤,8%的患者伴有糖尿病,SCa为2.77 mmol/L[3],本研究的性别比例、SCa水平与之相似,但PTH水平、腺癌比例较低,糖尿病比例较高,可能与本研究部分资料来源于内分泌科有关。
本研究结果显示,342例患者有明确的定位诊断,103例(30.1%)行甲状旁腺病变切除手术治疗,其中甲状旁腺瘤86例(83.5%),甲状旁腺癌8例(7.8%),甲状旁腺囊肿、出血及钙化、增生9例(8.7%)。手术切除甲状旁腺可以有效治疗PHPT,使PTH、SCa在短时间内恢复正常,长期观察发现,术后骨密度逐渐提高,减少了新发椎体骨折的发生[4]。有研究发现,PHPT患者的PTH升高程度与肿瘤体积相关,如果PHPT肿瘤体积较大,PTH及SCa水平明显升高,有明显高钙血症或靶器官损害证据,应建议患者尽早手术治疗[5]。
本研究中近半数PHPT患者未发现甲状旁腺病变,其中,36.8%的患者患有骨质疏松症,6.7%患有肾结石,属于骨质疏松症和肾结石的高危人群,应该引起临床重视。PHPT缺少定位诊断在临床上并不少见,原因复杂,多见于病程早期或轻症PHPT,是否为PHPT的特殊类型目前尚不清楚。但随着病程进展,部分患者逐渐明确定位诊断,所以对该人群进行长期医学观察很有必要。PHPT与钙摄入量呈负相关[6],长期钙及维生素D摄入不足,引起PTH分泌增加,若持续得不到纠正,则可能进展为典型PHPT。本研究未检测维生素D,有待今后研究进一步完善。本研究结果显示,UCa为5.2(7.3,9.0)mmol/24 h,高于2.5 mmol/24 h,可以排除维生素D缺乏症伴继发性甲状旁腺功能亢进、家族型低尿钙高钙血症(FHH)等[7]。
甲状旁腺癌属于内分泌恶性肿瘤,较为少见,术前诊断存在一定难度。本研究的8例甲状旁腺癌均为术后病理诊断。术前1例超声诊断为甲状腺癌,1例MIBI显像诊断为甲状腺癌,甚至1例误诊为甲状腺瘤行甲状腺穿刺检查,实际穿刺为甲状旁腺组织,但仍导致漏诊[8]。
本研究中甲状旁腺增生比例为0.3%,明显低于王鸥等[9]研究结果,甲状旁腺增生与继发性甲状旁腺功能亢进鉴别非常重要,本文是回顾性研究,仅收集了资料完整的2例甲状旁腺增生。
本研究中,130例PHPT合并各种内分泌代谢疾病,其中甲状腺结节85例,甲状腺癌8例,胸腺瘤5例,肾上腺瘤4例,垂体瘤4例,MEN-1 2例。甲状腺结节患者B超检查频次高,为发现甲状旁腺病变提供条件,甲状腺结节与甲状旁腺肿瘤是否有关联目前尚不清楚[10]。
本研究显示,SCa升高是PHPT患者甲状旁腺病变的独立危险因素。SCa作为常规检查项目,使更多患者可以早期诊断。PHPT临床表现多样,687例PHPT患者分别以颈部包块、骨质疏松症、肾结石、急性胰腺炎、甲状腺结节等,就诊于内分泌科、普通外科、泌尿外科、骨科、消化科、急诊科等,部分轻症或早期病例无临床症状。PTH及SCa持续升高,最终导致靶器官损害。临床医生仅凭物理查体不易发现甲状旁腺病变,所以提高对本病的认识,常规检测SCa、PTH及颈部超声,有利于尽早明确病因。对于SCa正常或未发现甲状旁腺病变的患者,长期医学观察,合理补充钙及维生素D,纠正异常的甲状旁腺功能,避免靶器官损害。
志谢:感谢协和医科大学流行病学教研室姜京梅教授统计学指导;北京医院内分泌科满富丽博士翻译英文摘要。
作者贡献:王滟、张劲松、缪刚进行研究的实施与可行性分析;王滟、张劲松、缪刚、李淼进行数据收集;王滟、周雁、张丽娜进行数据整理,统计学处理;王滟进行文章的构思与设计,结果的分析与解释,撰写与修订论文,负责文章的质量控制及审校,对文章整体负责,监督管理。
本文无利益冲突。
