颌面部间隙感染的管理(六)
——彩色多普勒超声的诊断价值与应用
2018-12-12郭军王培赵莉莉郑文刘爱绒张浚睿陆斌李云鹏孔亮
郭军 王培 赵莉莉 郑文 刘爱绒 张浚睿 陆斌 李云鹏 孔亮
口腔颌面部存在许多筋膜间隙,由脂肪和结缔组织充填,如发生感染,这些组织可被破坏而变为炎性产物充满于间隙中,并可向相邻间隙扩散,形成的软组织感染性病变,称为间隙感染。由于颌面部处于消化道和呼吸道的上端,伴有多个腔道和窦腔,软组织解剖结构复杂,一旦发生感染,感染累及的软组织范围及病变性质必然是临床医生首先考虑的问题。目前随着彩色多普勒超声(彩超)检查技术的快速发展,其优良的软组织分辨率及对病变实时高度直观性,成为检查软组织疾病的重要手段。彩超在颌面部间隙感染这方面的应用报道较少,因此笔者搜集了我院近2 年来经临床手术或治疗证实的252 例口腔颌面部间隙感染病例的彩超影像资料进行了回顾性分析,探讨彩超在颌面部间隙感染疾病中的应用,总结了多项彩超表现及其临床应用的意义,以期能正确指导临床诊断及治疗。
1 资料与方法
1.1 研究对象
选择2016-01~2018-01于第四军医大学口腔医学院颌面外科住院并行彩超检查的颌面部间隙感染患者的病历资料,共252 例,其中男性134 例,女性118 例,平均年龄(47.82±17.61) 岁。利用Excel 2017进行相关统计计算分析。
1.2 仪器与方法
使用GE公司LOGE9、LOGIQe彩色多普勒超声诊断仪,线阵探头频率8~12 MHz;选择仪器预设的浅表小器官检查条件,首先行超声灰阶(B)常规检查,然后依次启动彩色(CF)、脉冲多普勒(PW),各项技术使用时将彩色增益调制较高水平,以不出现周围组织过多的噪声为宜,脉冲重复频率(PRF)在不出现混叠的条件下尽量调低,壁滤波(WF)亦设置在较低点。根据病灶的具体情况调整深度(D)、增益(Gn)、聚焦部位获取至少两幅相互垂直的常规二维图像及某些特征性图像。多普勒超声检查时避免持续加压,以防影响血流显示效果,同时注意调整彩色取样框大小、Gn、PRF、WF等。实际操作中依据检查者情况不同略有调整。
嘱患者取仰卧位,充分露出头颈部,采用彩超对病变区及周围组织进行常规纵横切扫查。对病变区进行重点观察和记录病灶的部位、大小、边界、受累软组织回声特点、与周围组织的关系及彩色多普勒显示情况,综合分析超声图像。
1.3 资料分析
统计的资料中,单间隙感染82 例,双间隙感染57 例,多间隙感染98例,累及口底的多间隙感染15 例。其中浆液性早期炎症56 例,炎症后期伴有脓肿形成219 例,慢性炎症伴发骨回声改变,术后证实为骨髓炎35 例。累及唾液腺炎症43 例,伴发周围淋巴结肿大156 例,伴有气体回声38 例。超声提示肿瘤伴感染,后经病理及随访证实8 例,超声引导下实时穿刺明确诊断或配合完善临床治疗者65 例。多间隙感染中术中有脓腔形成但由于部位位于骨深面(如翼颌间隙、翼腭间隙、部分颞下间隙和咽旁间隙等)超声描述未能探及或未能做出明确诊断的49 例。
2 结果与讨论
彩超由于其特有的在软组织诊断中的优势,与颌面部CT配合,在颌面部间隙感染这类疾病的诊断中,可以给临床医生提供更为详细的信息,有利于医生判断疾病的进程及严重程度,指导临床治疗决策。在与我院颌面外科合作过程中,我们认为超声检查在颌面部间隙感染中的优势主要体现在以下几个方面:①辅助诊断,明确感染进程及类型;②鉴别诊断,了解是否为伴感染类疾病;③实时精准引导治疗;④评估切开引流的时机,评价术后疗效。
2.1 辅助诊断并明确感染进程及类型
颌面部软组织间隙数量多,解剖位置较深,结构复杂,发生感染时往往互相累及。临床医生通过临床检查无法准确判断间隙受累情况。颌面部CT虽然可以提供深面软组织肿胀情况,但受限于CT值范围[1]漏诊率较高,通过彩超检查,可以大大提高诊断的准确性。
颌面部间隙感染早期在彩超中表现为软组织弥漫性略肿胀,边界欠清,回声减低或增强、增粗,分布欠均匀。彩色多普勒血流(CDFI)显示:病变区软组织血流较正常略增多、杂乱(图 1);后期脂肪结缔组织变性坏死,形成脓肿后表现为外形不规则、边界尚清的无回声区(液区),内或伴数量不等的密集中等光点漂浮(图 2~3),轻压该病变区可见液体流动或变形,其周围软组织明显肿胀,回声高低不等,分布不均匀。CDFI显示:病变区软组织血流较正常明显增多且分布杂乱,脓腔内无血流显示。通过彩超检查可以明确炎症所处阶段(浆液性炎或脓液性炎,急性炎症或慢性炎症),并可以准确给出脓腔范围、脓液性质及脓液量,为确定手术时机提供依据。
2.2 鉴别诊断并了解是否为伴感染类疾病
彩超还可以为医生提供病变周围更详细的信息,用于与其它疾病鉴别诊断。当探及病变浅层有移动的片状或聚集点状强回声且后方伴强弱不等声影时表明病灶内伴有气体回声(图 4),提示有脓腔形成;病程较长者下颌骨回声光带增粗、增强,毛糙,凹凸不平,可见连续中断,提示可能颌骨骨髓炎(图 5);唾液腺炎症表现为腺体肿大,边界尚清,外形饱满,内部回声不均匀,当有炎性坏死时可见局限性无回声区(脓腔)(图 6),也可伴有导管扩张、唾液腺潴留或结石,提示可能是腺源性感染或结石伴感染;通过探查淋巴结门型结构是否正常,CDFI显示淋巴结内血流是否有明显增多、流速加快,分布呈树枝状的特点,可以区分淋巴结炎、淋巴结脓肿或恶性肿瘤转移。
2.3 实时精准引导治疗
近年来,随着彩超检查技术的快速发展,对疾病的诊断和治疗更加形象客观,对颌面部间隙感染的治疗而言,彩超不仅能显示软组织感染的侵袭范围、脓肿形成的部位、深度及其与周围组织的关系, 而且因具有良好的软组织识别特性被临床医生作为软组织疾患诊断及术中导航[2]的首选,本研究中有65 例患者在实时超声引导下配合临床进行了穿刺诊断和治疗,并且取得了良好的效果。但要提醒的是,该类治疗须有严格的适应症,最常见的有以下2 种情况:①单间隙感染,尤其是眶下间隙或咬肌间隙感染。该类型的感染往往是牙源性感染,脓腔孤立,范围局限,通过实时引导穿刺抽吸脓液,并配合适当的生理盐水注射抽吸冲洗,可以很好的控制病情,也避免了颌下区切口术后引流疤痕的问题,更适合于对外形要求较高的患者;②孕妇或全身情况不适合手术的患者。这种情况下,超声引导下穿刺抽吸脓液,往往是姑息治疗的一部分。对于孕妇而言,手术刺激可能会对胎儿不利,通过脓液抽吸可以暂时控制病情,可考虑待生产后进一步治疗。与①相似,此种处理也是只能针对单间隙感染,有足够把握通过脓液抽吸控制病情。若是比较复杂的多间隙感染,就需要与家属详细沟,必要时果断手术切开,避免发展成为不可控的严重感染。对于全身情况不佳不适合手术的患者,往往局部间隙感染在全身疾病中已处于次要地位,通过超声引导穿刺抽吸脓液,目的是辅助姑息治疗,最佳治疗原则还是待全身情况稳定后择期手术切开引流。
2.4 评估切开引流的时机,评价术后疗效
间隙感染切开引流的时机通常是指:①皮肤张力大,触诊有波动感,局部凹陷性水肿;②急性化脓性感染,出现全身中毒症状;③压迫呼吸道有窒息的风险;④特殊类型感染,如结核性淋巴结炎已近自溃。然而实际情况下往往患者的表现不典型,例如感染早期,或咬肌间隙,深部间隙(下颌骨内侧间隙)等,通过临床检查并不能肯定脓腔形成;由于粘稠脓液CT值和邻近软组织类似,CT有时候也不能确诊。因此通过彩超检查,确定是否有脓腔形成,对于指导切开引流时机尤为重要。同时彩超还可以给医生提供脓腔范围,脓液量等信息,用于指导手术。
间隙感染患者恢复期,一般通过临床检查、实验室检查、CT及彩超综合评估患者恢复情况。对比其他影像学诊断(CT、磁共振等),由于电离辐射、费用等原因,连续动态的评估并不合适,而彩超正好可以弥补这方面的不足,作为常规术后复查和随访的检查项目。
3 彩超检查的局限性
本次研究结果表明彩超可以较好的对软组织炎症进行检查诊断及鉴别诊断,并可较为准确的检测出脓腔的存在及其范围,并判断脓液粘稠程度,准确引导临床诊断及治疗。虽然彩超在间隙感染围手术期中发挥重要的作用,但是也仍然存在着一些不足。如本研究中有伴气体回声的病变,早期超声未能探及到脓腔的3例,超声判断脓腔量与手术差别较大的5例,与文献所述超声波对含气腔结构的检查受到限制[3-4]一致;多间隙感染术中有脓腔形成,但由于部位位于骨深面(如翼颌间隙、翼腭间隙、部分颞下间隙和咽旁间隙等)超声描述未能探及或未做出明确诊断的49例,故彩超对颌面部部分深部间隙感染及脓肿形成区域由于颌骨阻挡,超声波不易探及,只能作CT或MRI检查才能明确病变范围及脓肿的存在[5-6]。
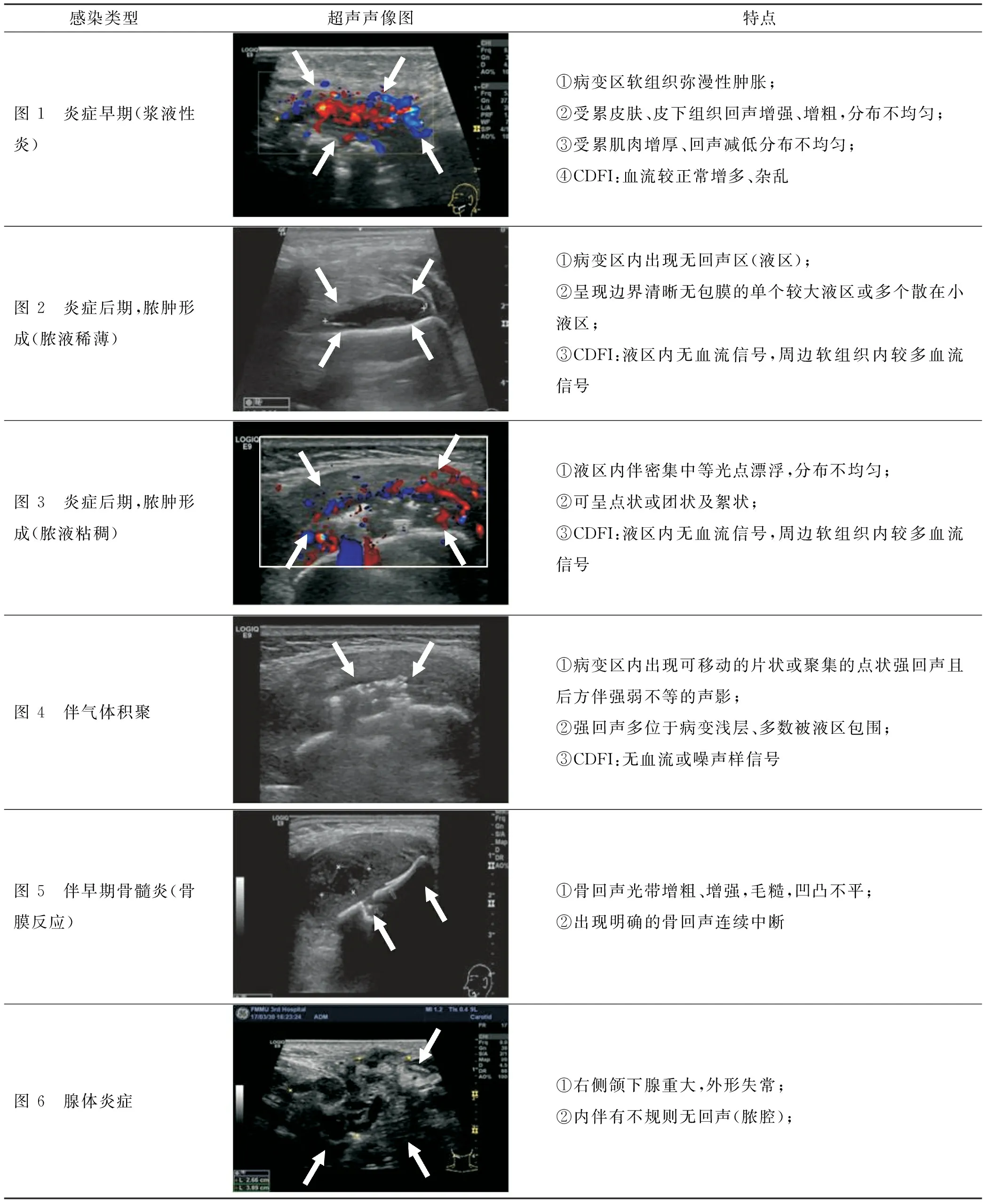
表 1 颌面部间隙感染各类型的典型超声表现
4 总 结
超声检查在颌面部间隙感染的诊断和治疗过程中发挥着重要作用,通过对我院252 例间隙感染的住院病例的彩超影像资料的整理分析,总结了彩超在间隙感染不同时期的表现(表 1)。同时通过声像图实时观察诊断及时快速诊断出感染进程、范围,有无脓腔形成,周围组织受累情况及实时引导穿刺和术后软组织恢复情况等信息总结如下(表 2),期望能够对临床工作有一定的参考意义,并推荐彩超为间隙感染诊断的首选影像学方法。
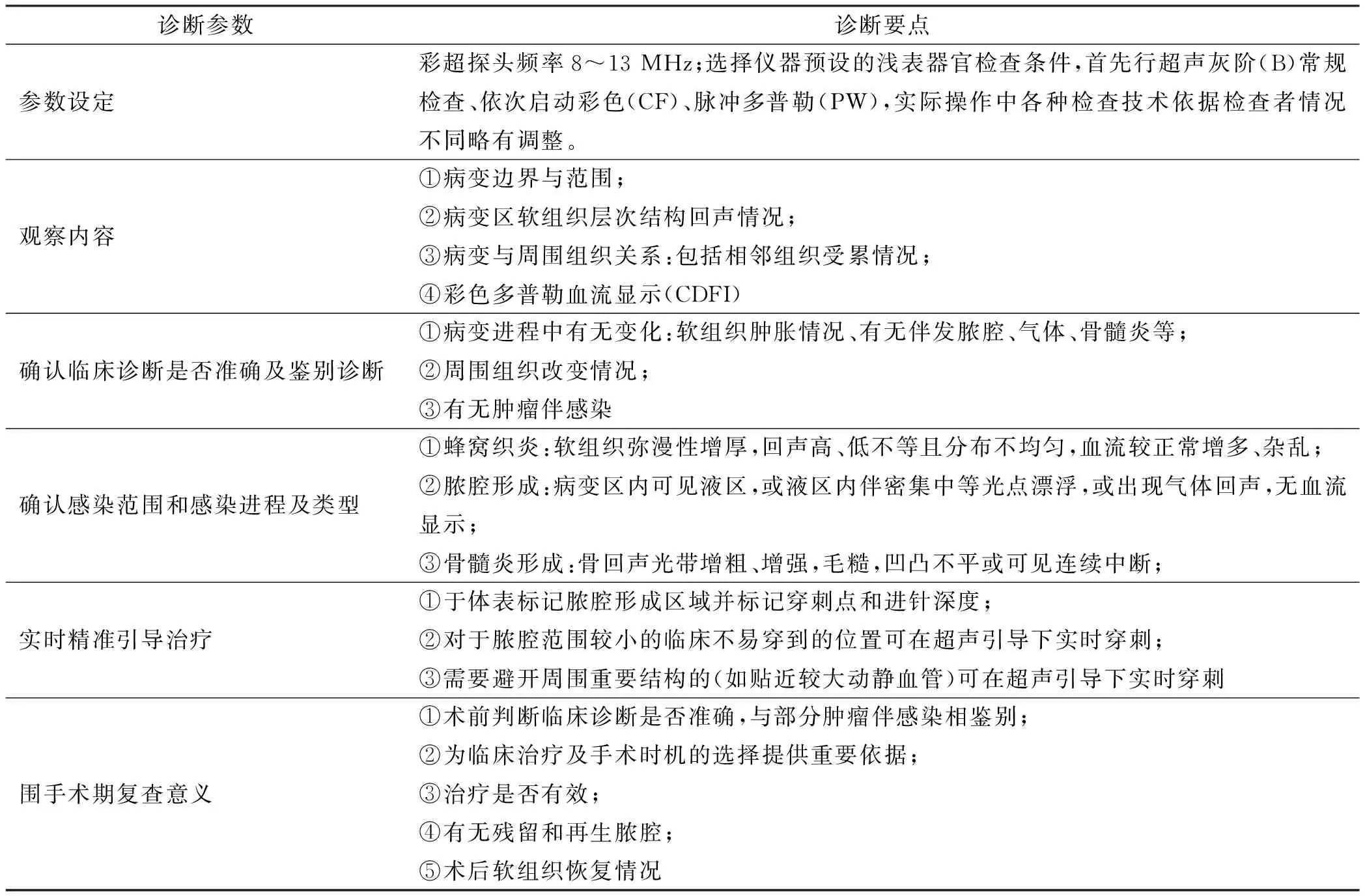
表 2 颌面部间隙感染超声诊断要点
