凶险型前置胎盘的相关因素及围生期结局分析
2018-11-22马晓丽李莲英
马晓丽 李莲英
甘肃省妇幼保健院(兰州,730050)
前置胎盘为妊娠期严重并发症之一,不仅影响胎儿正常娩出,未经正确处理者可危及母体及胎儿生命安全[1-2]。凶险性前置胎盘为其严重类型,有剖宫产史的孕妇前置胎盘妊娠,可明显增加出血、胎盘植入植入等围生期危险性及处理难度[3]。因此尽早明确相关危险因素并加以控制,对改善围生期结局有着重要价值[4-5]。目前临床上缺乏对凶险型前置胎盘相关因素的系统、全面报道,难以准确反映其发病情况及对围生期结局的影响[6]。本文回顾性分析凶险型前置胎盘的相关因素及围生期结局,为防治提供依据。
1 资料与方法
1.1 一般资料
回顾性收集本院2015年1月—2017年12月收治的凶险性前置胎盘孕妇临床资料作为观察组。入选标准[7]:MRI及B超等检查证实为前置胎盘;伴剖宫产史;单胎。排除标准:凝血功能异常;免疫性及内分泌系统病变;肝肾等脏器异常;腹腔内感染、泌尿道破裂等。选择同期本院收治的非凶险前置胎盘有剖宫产史孕妇临床资料为对照组,均为胎盘于子宫下段附着或覆盖宫颈内口,位置低于胎先露部,单胎,无剖宫产史。
1.2 分析内容
由专人以查阅病例资料方式收集并整理相关临床资料,并制定统一的调查量表,明确信息的完整性及真实性。调查内容包含:①基本信息,住院号、年龄、文化程度、居住地;②妊娠相关信息,妊娠期糖尿病、妊娠期高血压、产次、人工流产次数及剖宫产次:③孕期生活和工作情况,孕期有无饮酒、吸烟;④分娩和分娩并发症,有无产前出血、产后出血、产妇结局;⑤新生儿情况,分娩孕周、新生儿窒息、术中出血量及新生儿1分钟阿氏评分等。
1.3 统计学方法
2 结果
2.1 一般临床资料
观察组60例,孕周(32.1±1.6)周(28~36周);前置胎盘类型为边缘性19例,中央性28例,部分性13例。对照组100例,孕周(31.9±1.2)周(28~36周);前置胎盘类型为边缘性38例,中央性45例,部分性18例。两组孕周、前置胎盘类型比较无统计学差异(P>0.05)。
2.2 凶险型前置胎盘单因素分析
两组妊娠期糖尿病、妊娠期高血压比较无差异(P>0.05);观察组年龄、文化程度、居住地、产次、人工流产次数及剖宫产次与对照组有差异(P<0.05)。见表1。
2.3 凶险型前置胎盘多因素分析
将年龄、文化程度、居住地、产次、人工流产次数及剖宫产次进入logistic回归模型分析,结果显示上述各因素均为凶险型前置胎盘的独立危险因素,见表2。
2.3 两组孕产妇围生期结局比较
观察组产前出血、产后出血、早产儿、新生儿窒息及1分钟Apgar评分<7分发生率均高于对照组(P<0.05),见表3。
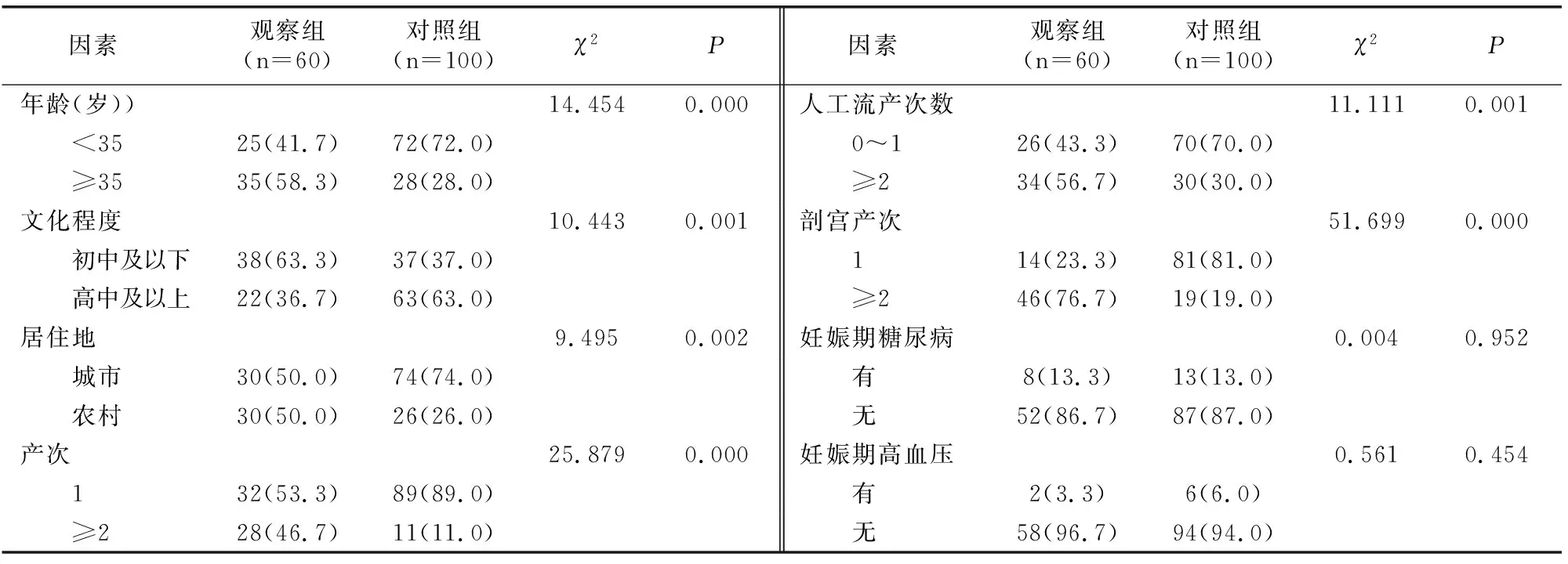
表1 两组相关资料单因素分析
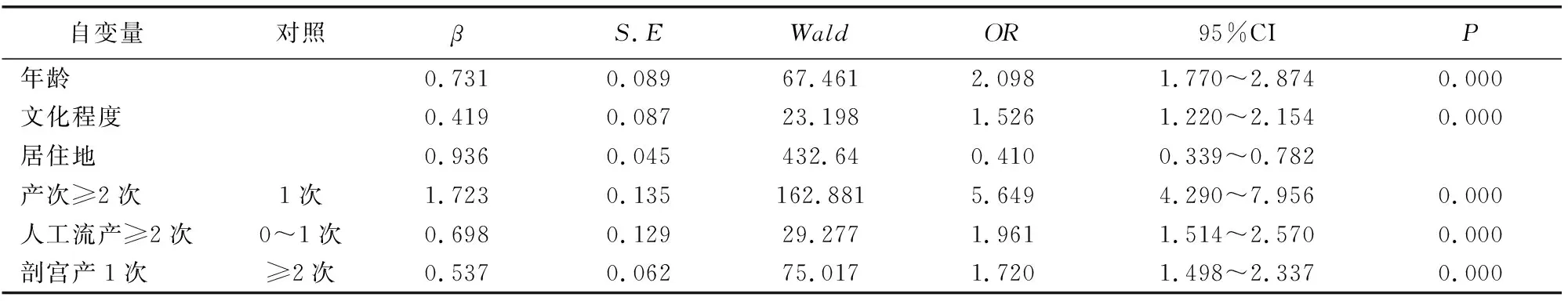
表2 凶险型前置胎盘多因素分析

表3 两组孕产妇围生期结局比较
3 讨论
凶险型前置胎盘为妊娠期严重并发症,可引起一系列严重后果,近年发病率呈上升趋势[8-9]。明确凶险型前置胎盘的危险因素具有重要价值,能够指导临床治疗。围生期危险性是近年来临床研究的一大热点,临床对于其预防及发病机制开展了多方面研究,并指出其发生可能和高龄产妇、经产妇多次剖宫产等因素相关,但各个研究由于样本量、设计方案等差异,结果尚无统一性[10-11]。
本文资料分析结果显示,年龄越大的孕妇凶险型前置胎盘的发生率越高。考虑随着年龄增长,子宫肌层动脉壁正常肌肉分布可逐渐减少,抑制动脉管腔扩张,影响胎盘血运,引起胎盘增生肥大,促进其延伸至宫颈下段,增加前置胎盘发生率,加上高龄为剖宫产的重要原因,因此相应增加凶险型前置胎盘的可能性[12]。目前临床上关于文化程度和居住地等因素对凶险型前置胎盘的相关报道较少,本结果发现文化程度低、居住在农村者凶险型前置胎盘的发生率相对较高,可能与其学历较低,加之农村无先进医疗水平,缺乏生殖保健意识,导致多次、不规范人工流产与多产,使子宫内膜受损,增加其发生率[13]。潘春红等[14]研究报道,多次孕产可能为凶险型前置胎盘的独立危险因素之一。本结果也发现产次≥2次者凶险型前置胎盘发生率明显上升。考虑与多次妊娠可引起胎盘种植处内膜受损,直接影响再次妊娠胎盘种植[15]。既往研究表明[16-17]人工流产次数越多凶险型前置胎盘发生率越高,可能与多次流产损伤子宫内膜,导致其受损部位血供不良,影响胎盘血液供应,促进其延伸至子宫下段,导致凶险型前置胎盘。本结果显示,人工流产次数≥2次者凶险型前置胎盘发生率明显增加,经多因素回归分析显示流产次数为其发生的独立危险因素,进一步支持了有关研究结果。同时本研究发现,剖宫产次数为其发生的另一危险因素,剖宫产所致的子宫瘢痕可吸引胎盘黏附或者种植于子宫下段,影响胎盘的上移,促进凶险型前置胎盘发生,且可导致蜕膜形成不良,使胎盘与绒毛容易侵及肌层甚至浆膜层,形成前置胎盘,左琴等[18]研究也支持此观点。
凶险型前置胎盘能够明显影响围生期结局,胎盘植入子宫瘢痕可影响正常肌层组织,降低其收缩能力,影响血窦闭合,增加产后出血量[19]。本文结果显示,凶险型前置胎盘的观察组产妇出血可能性明显增加,需提前终止妊娠,从而影响孕周,增加早产儿发生率。此外反复多次阴道出血可产生贫血,甚者可出现休克,导致胎儿发生窘迫与缺氧,影响1分钟Apgar评分。因此临床上为降低凶险型前置胎盘发生的风险性,需制定生育服务工作,加强生殖保健及优生优育的宣传教育,避免多次流产及孕产次导致子宫内膜受损;严格掌握剖宫产指征,最大程度地降低剖宫产率,降低凶险型前置胎盘的风险[20]。对于已发生凶险型前置胎盘者需加强出血的预防处理,改善围生期结局。
综上所述,高龄、低文化程度、居住地为农村、多产次、多人工流产次数及多剖宫产次均为凶险型前置胎盘发生的独立危险因素,临床应加强对高危孕妇的管理工作,以降低产后出血、早产等围生期结局危险性。
