转移性淋巴结比率在淋巴转移胆囊癌患者中的预后意义及预后模型建立
2018-11-14张怡钱萍
张怡 钱萍
胆囊癌是一类恶性程度较高的肿瘤,预后差,其5年总体生存率<12%[1]。胆囊癌患者早期无明显症状,难发现。随着体检及腹腔镜胆囊切除的广泛开展,其发病率逐年升高。直接侵犯肝脏和淋巴结转移是胆囊癌的主要转移方式。以往有研究根据阳性淋巴结数来判断患者的转移风险及预后,考虑到手术时有无行淋巴结清扫及清扫范围不同等因素,仅依据阳性淋巴结数目常无法准确预估胆囊癌患者的预后,其次该类胆囊癌的研究至今仍缺乏大样本的统计分析。本研究从美国国立癌症研究所“监测、流行病学和结果数据库”(Surveillance,Epidemiology and End Results,SEER)中获得大样本胆囊癌患者资料,旨在分析研究转移性淋巴结比率(metastatic lymph nodes ration,MLNR)在胆囊癌患者中预后意义,并建立基于MLNR的胆囊癌患者预后模型。
1 资料和方法
1.1 一般资料 收集SEER数据库2010—2014年间接受手术切除的淋巴结转移胆囊癌患者374例,所有患者均经组织病理诊断确诊,根据ICD-O-3组织病理诊断分型均为8140/3腺癌,并整理临床病理及随访资料。采用美国癌症联合委员会(AJCC)第7版(2010年)TNM分期系统进行病理分期。
1.2 MLNR截断值(cut-off值) 采用由X-tile软件3.6.1版本(耶鲁大学)进行确定,原理为通过计算每个可能cut-off值时所对应的生存差异P值,取最小P值时对应cut-off值为最佳值,确定最佳 cut-off值。本研究中MLNR的cut-off值为0.43,定义MLNR值<0.43为低 MLNR(MLNR1),MLNR 值≥0.43为高 MLNR(MLNR2)。
1.3 统计学处理 采用SPSS 22.0统计软件。应用肿瘤特异性死亡作为随访终点事件,肿瘤特异性生存时间(cancer-specific survival,CSS)作为预后指标,采用Kaplan-Meier法计算CSS,Log-Rank法比较组间CSS的差异,采用Univariate单因素及Cox多因素生存分析判断胆囊癌术后的独立预后因素。计算预后列线图,预后模型建立采用R软件Nomogram程序包。采用Bootstrap法重复抽样1 000次,通过计算一致性指数(C-index)进行区分度测试和绘制模型预测值与实际值的校准图进行一致性测试验证模型。P<0.05为差异有统计学意义。
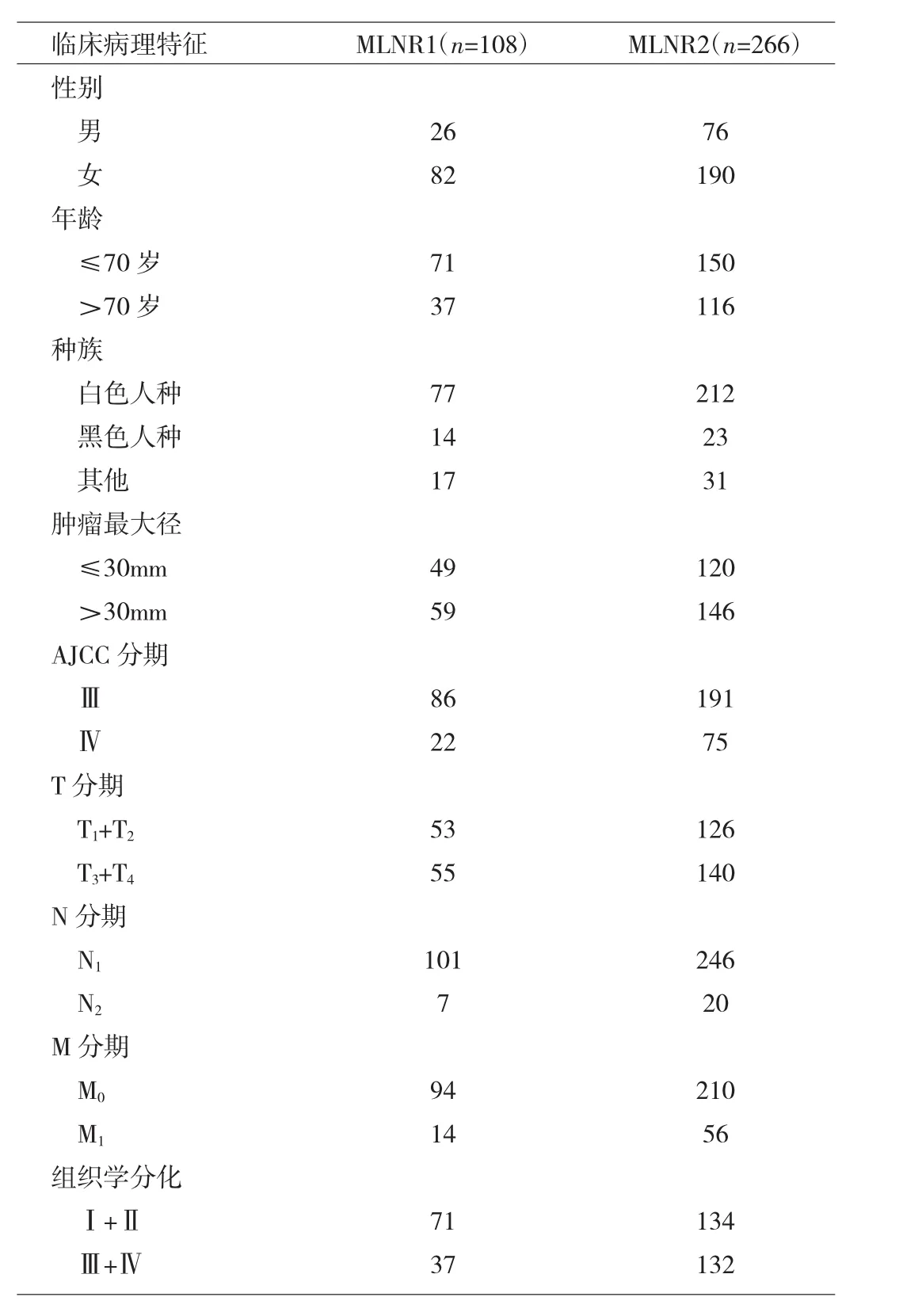
表1 374例淋巴结转移性胆囊癌患者临床和病理资料(例)
2 结果
2.1 一般情况 374例胆囊癌患者淋巴结检查数目为1~34枚,平均4.62枚;阳性淋巴结数目为1~22枚,平均1.89枚;MLNR为0.032~1,平均0.695。MLNR1患者108例,MLNR2患者266例。患者临床和病理资料见表1。2.2 MLNR对预后的影响 MLNR1组中位CSS为22(16.67~27.34)个月,MLNR2组中位 CSS为 14(11.13~16.88)个月,两组CSS间比较差异有统计学意义(P=0.006),见图 1。
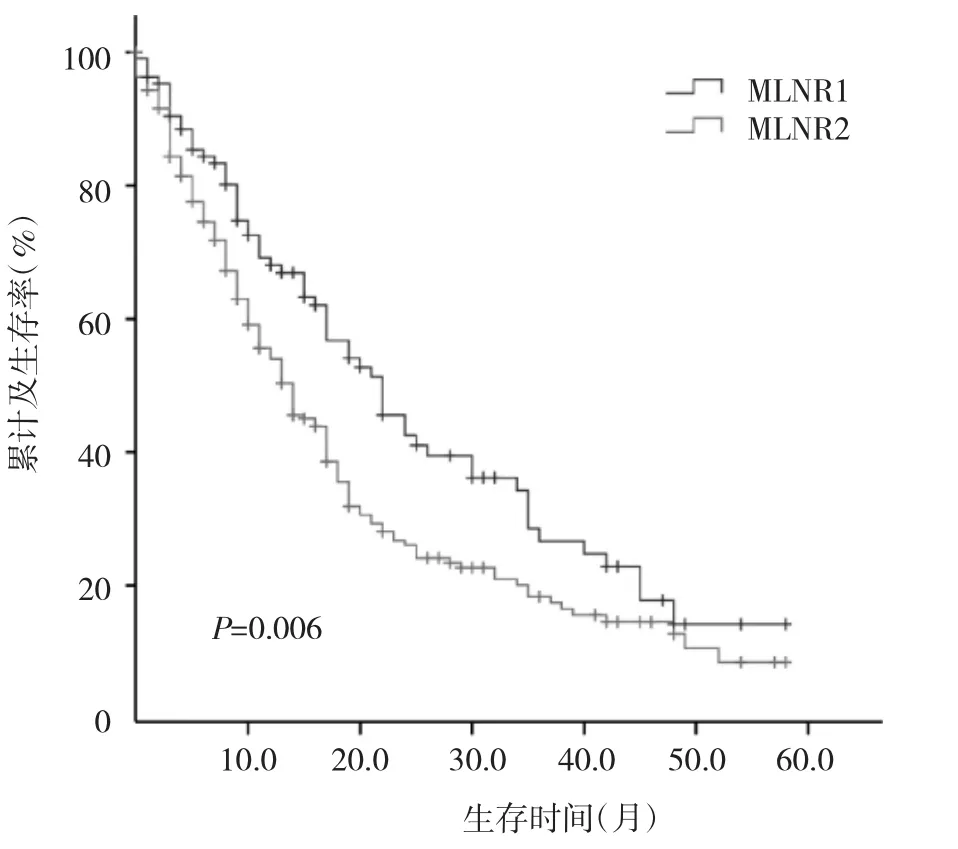
图1 MLNR1与MLNR2两组间生存曲线比较
2.3 Univariate单因素与Cox多因素生存分析 Univariate单因素分析显示MLNR、年龄、肿瘤最大径、AJCC分期、T分期、M分期、组织学分化与患者预后显著相关(均P<0.05)。将上述显著相关因素纳入Cox多因素生存分析中,MLNR、年龄、T分期、M分期均是淋巴结转移胆囊癌患者的独立预后因素(P<0.05)。其中MLNR指标中,MLNR2组对于MLNR1组患者的HR为1.364(1.015~1.831),表明高MLNR不利于患者预后。
2.4 列线图预后模型建立 根据Cox多因素分析结果,纳入年龄、T、M、MLNR 4个因素建立预测淋巴结转移的胆囊癌患者预后列线图模型。在列线图中,根据每个因素对应至上方标尺(Points)得到该因素的得分,通过对各项因素得分的相加获得总分(total points),从总分向下对应,可得到患者相对应的 0.5、1和3年CSS。列线图中,T1期为0分,T2期为12分,T3期为52.5分,T4期为 94分;M0期为 0分,M1期为 53.75分;MLNR1为0分,MLNR2为21.25分。MLNR1患者列线图模型评分较MLNR2较低,相对应的0.5、1、3年CSS均较高,见图2。
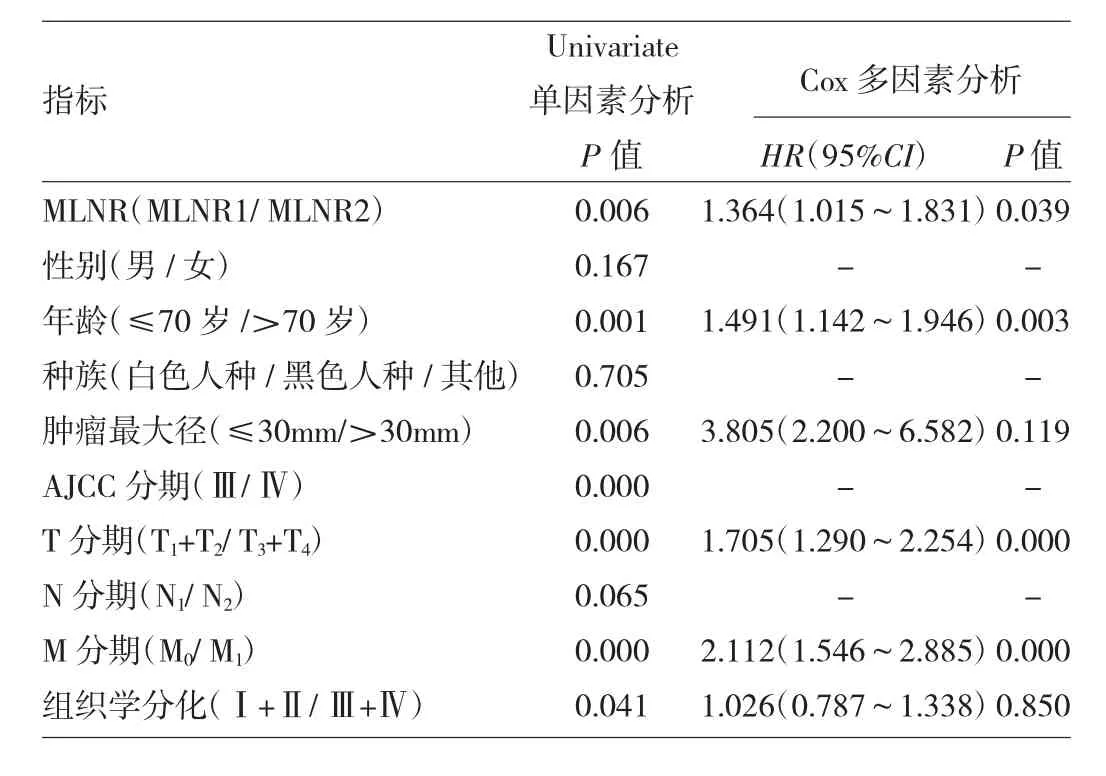
表2 Univariate单因素及Cox多因素生存分析
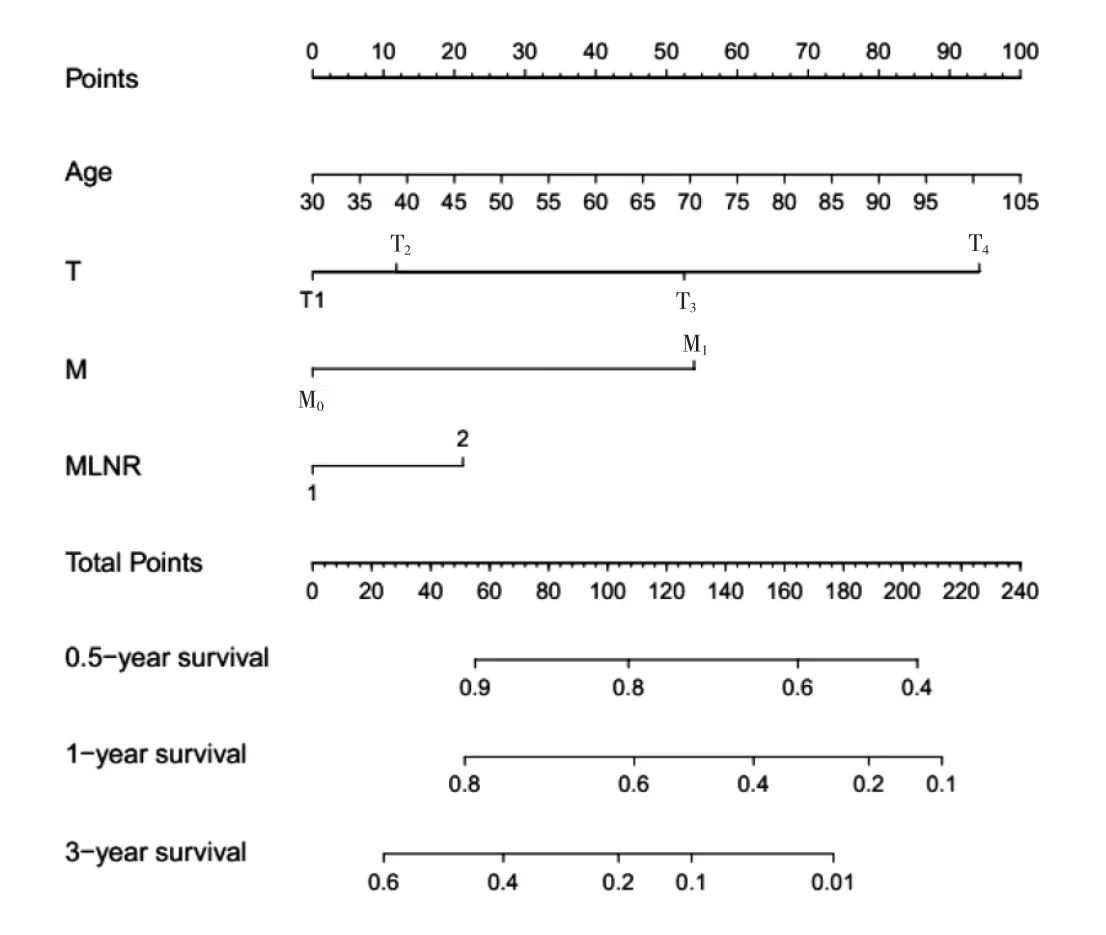
图2 淋巴结转移性胆囊癌患者预后的列线图预测模型
3 讨论
近期发布的AJCC胆道恶性肿瘤分期系统第8版对N分期方作了如下修改:取消了原有的按区域淋巴结划分方式,除肝内胆管癌外,均按转移的(阳性)淋巴结数目划分,1~3枚淋巴结阳性为N1,≥4枚为N2[2]。这表明以往胆囊癌的N分期仍存在争议,第8版的N分期是否具有更好的临床实用性和可重复性仍需要进行大量的临床验证。传统的N分期受清扫淋巴结数目的影响较大,Wu等[3]认为应进行充分的淋巴结清扫,至少要检出15枚淋巴结,以保证准确评估患者预后。但在实际临床工作中,由于患者个体、手术方式等差异,难以保证所有患者均能进行足够数目的淋巴结清扫,这势必会影响对淋巴结转移数目的准确判断,进而影响N分期的准确性,这种现象称之为“分期偏移”[4]。朱耀等[5]认为阳性淋巴结个数受到手术范围和手术技术的影响,例如淋巴结活检中发现单枚阳性淋巴结的预后显然不同于清扫多枚淋巴结却只发现一枚阳性淋巴结患者的预后,此外手术技术会影响可获得的淋巴结的总数。
MLNR是术中切除淋巴结总数中阳性淋巴结数目所占的比率。MLNR不受切取淋巴结所在部位及数量的影响,以MLNR为依据的分期方法较传统的N分期方法更具优势,是N分类方法的有益补充。近年来研究发现MLNR能够更好地预测多种恶性肿瘤的预后,包括胃癌[6-7]、结直肠癌[8]、胰腺癌[9]及乳腺癌[10]等。Bilici等[11]通过回顾性分析了202例根治性切除术后胃癌患者的临床资料指出MLNR可作为胃癌患者预后的独立预测指标,此外,通过单因素和多因素生存分析证实,MLNR及淋巴结转移阳性数目均与胃癌患者预后显著相关[7];MLNR可作为淋巴结转移阳性胃癌患者预后的独立、有效的预测指标,而淋巴结转移阳性数目则不具有独立的预后价值。在一项阴茎癌研究证实了对于患者的长期预后而言,淋巴结比率是比淋巴结数目更好的预后指标,能够有效区分不同复发危险的患者[12]。
本研究通过SEER数据库分析了较大样本量的淋巴结转移患者,结果表明高MLNR患者较低MLNR者预后更差,有统计学差异,MLNR是不良的独立预后因素。此外本研究中,根据Cox多因素生存分析结果建立了基于MLNR的列线图预后模型,可简单方便的预估胆囊癌患者预后。
尽管MLNR已经逐渐被临床和病理医师所认可,但是MLNR分层截断值尚缺乏统一标准,以往的研究采用了不同的分层方法,包括中位数、四分位数以及Nagelkerke’sr2指数等,不同的分层标准导致研究结果的差异,可能限制了其在临床工作中的进一步应用。
总之,MLNR是预测淋巴结转移的胆囊癌患者独立预后因素,其不受送检淋巴结数目的影响,有希望更准确的指导患者术后治疗、疗效评估以及预后判断。
