急性脑梗死后认知功能损害患者的睡眠障碍
2018-10-30郭秀梅
郭秀梅
(福建省省立北院省老年医院,福州,350003)
睡眠障碍是临床常见病及多发病,据中国睡眠研究会调查示,中国成年人睡眠发生率达38.2%,中老年人失眠发生率高达74.1%[1],远高于国外发达国家失眠患病率[2]。认知功能是人类大脑执行的高级功能,有多个认知域组成,多个认知域损害,即认知功能损害[3],研究表明睡眠障碍可引起或加重认知功能损害[2],同样认知功能损害亦伴随睡眠障碍[4]。本文对急性脑梗死后认知损害患者进行睡眠进行研究,探讨两者之间的关系。
1 资料与方法
1.1 一般资料 回顾性分析2016年11月至2018年7月在福建省省立医院北院省老年医院经头颅磁共振(MRI)证实急性脑梗死患者108例,2周行蒙特利尔认知功能量表评估,其中认知功能损害患者45例,男24例,女21例;年龄55~83岁,平均年龄(72.32±5.28)岁;无认知功能损害患者63例,其中男33例,女30例,平均年龄(69.83±6.34)岁。同时采用匹兹堡睡眠质量指数量表比较2组睡眠情况。
1.2 纳入标准 1)符合中国急性缺血脑卒诊治指南(2010)中的急性脑梗死诊断要点;2)发病前无认知损害及睡眠障碍,发病后能配合认知功能测试;3)病程为脑梗死后2周;4)年龄在55~83岁之间;5)患者愿意参与实验病签署知情同意书。
1.3 排除标准 1)脑梗死前认知障碍等病史,或有能引起痴呆的其他疾病如亨廷顿帕金森病等;2)脑梗死前已经诊断或正在治疗睡眠障碍;3)某些能干扰认知功评价的疾病,包括嗜酒等;4)短暂性脑缺血发作、各种脑出血、恶性肿瘤、脑积水、维生素B12或叶酸缺乏以及梅毒患者等;5)MRI检查禁忌证者;6)不能配合认知功能测试者。
1.4 方法
1.4.1 数据收集 采集急性脑梗死认知损害组与无认知损害组病例基本资料,如姓名、性别、年龄、住院时间、出院时间、住院总天数、既往史;采用PSQI评估睡眠情况,包括睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物、日间功能障碍7个因子,每个因子0~3分(0~1分正常,2~3分存在异常,睡眠质量差),总分0~21分,0~5分无睡眠障碍,≥6分存在睡眠障碍,其中6~10分睡眠质量基本正常,11~15分睡眠质量一般,16~21分睡眠质量很差。
1.4.2 研究方法 回顾性分析的方法,首先进行基线资料比较,收集资料分组为急性脑梗死后1个月有认知功能损害与无认知功能损害,比较各组男女比例、年龄和住院天数等是否存在差异。其次2组匹兹堡睡眠质量指数量表(PSQI)评分比较。
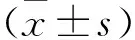
2 结果
2.1 急性脑梗死后认知损害组与急性脑梗死后无认知损害组基线资料比较 认知损害组病例数45例,男24例,女21例,平均年龄(72.32±5.28)岁,住院平均时间(21.52±5.81)d,无认知损害组病例数63例,男33例,女30例,平均年龄(69.83±6.34)岁,住院平均时间(16.48±4.18)d。认知损害组与无认知损害组比较性别、年龄和住院天数比较差异均无统计学意义(P>0.05)。见表1。
2.2 急性脑梗死认知损害组与急性脑梗死后无认知损害组 认知损害组与无认知损害组PQSI各因子分比较发现,睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物、日间功能障碍方面差异均有统计学意义(P<0.05)。见表2。

表1 急性脑梗死后认知损害组与急性脑梗死后无认知损害组基线资料比较
注:P>0.05
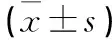
表2 急性脑梗死认知损害组与急性脑梗死后无认知损害组PSQI各因子评分比较
注:卡方检验,△P<0.05
3 讨论
脑血管病尤其是缺血性脑血管病是目前我国的主要死亡原因,脑梗死不仅具有发病率高、死亡率高、致残率高等特点,脑梗死后认知功能障碍还严重影响患者生命质量及生存时间的重要因素。临床过程中,发现脑梗死患者常出现认知功能损害,发病率为25.4%~71%[5-6],且65岁以上脑梗死后认知损害发生率明显升高[7]。脑梗死后认知损害危险因素很多,如年龄、性别、吸烟、高血压、高血脂、睡眠障碍等[8],通过控制危险因素,是预防卒中后认知损害的根本方式。睡眠障碍亦严重损害患者身心健康[9-10]。本文根据认知功能与睡眠障碍最新进展[11],着重研究急性脑梗死后认知功能损害与睡眠障碍关系。
收集急性脑梗死后2周认知损害组与无认知损害组,进行基线资料比较,分别将PSQI总分、各因子分得分进行比较,P值均小于0.05,表明认知功能损害患者睡眠障碍患病率高于非认知功能障碍者,睡眠障碍可加重是脑梗死后认知功能损害。本文仅从蒙特利尔认知功能量表(MoCA)、匹兹堡睡眠质量指数量表(PSQI)评估急性脑梗死后认知损害及睡眠障碍,评估指标略显不足,还需更深层次研究去分析急性脑梗死后认知功能损害与睡眠障碍的关系,从而达到预防急性脑梗死后认知功能损害。
