双眼急性视力丧失1例病因分析
2018-10-25曹愉庞龙
曹愉,庞龙
作者单位:1广州中医药大学广州510000 2广州中医药大学第二附属医院(广东省中医院)广州510000
1 病例资料
李某,女性,68岁,农民,因双眼视力逐渐下降半月,视物不见1 d入院。半个月前因感冒后出现双眼视力进行性下降,偶有眉棱骨疼痛,无眼红、眼胀痛、眼前暗影遮挡、视物变形变色等症状,就诊于我院门诊,诊断为“双眼球后视神经炎(待排)”。曾于外院行双眼闪光视觉诱发电位(FVEP)示:在正常参考值范围。头颅MRI+MRA示:前节突结节状异常信号影,双侧放射冠、双侧半卵圆中心及双侧额叶皮层下脑缺血梗塞灶,未见急性梗塞,建议增强扫描除外转移,双侧椎动脉颅内段上段、基底动脉起始段纤细、狭窄。遂收至我科治疗。入院时专科情况,视力:右眼无光感,左眼光感(光定位不准确)。眼压:双眼14.7 mm Hg(1 mm Hg=0.133 kPa)。 双眼前节未见明显异常。眼底见:视乳头色淡红,边界清,C/D约0.4,黄斑区未见出血、渗出、水肿。视网膜血管走形正常,周边视网膜平伏。OCT检查双眼黄斑区未见明显异常(见图 1)。
患者既往有 “冠心病”、“频发室性早搏”病史。2009年3月因“左侧乳腺癌”行左乳癌改良根治术,术后病理示左乳浸润性导管癌;2013年3月行右腋下淋巴结活检提示乳腺癌转移;同年10月胸部CT示肺、肝转移;2017年4月查ECT示全身多发骨转移癌;8月行肝癌穿刺活检术,病理示肝脏转移性浸润性导管癌。2009年至今曾行多次化疗、放疗、靶向治疗及内分泌药物治疗。
入院后检查结果,血常规:WBC 8.14×109/L,NEUT%78.1%,RBC 3.31×1012/L,Hb 100 g/L。凝血:FIB 6.11 g/L。 生化:GGT 232 U/L,UA 379μmol/L,CK-MB 56.6 U/L,LDH 319 U/L。 肿瘤标记物:CEA 27.41 ng/ml,CA125 44.21 U/ml,CA153 69.58 U/ml,AFP、CA199未见异常。颈动脉彩超:右侧颈动脉斑块形成。经颅多普勒(TCD)椎动脉彩超未见异常。颅脑MRI增强扫描:双侧放射冠及额叶皮层下脑缺血梗塞灶,未见急性梗塞;侧脑室旁脑白质变形、脑萎缩(图2)。诊断为“双眼视神经疾患(球后视神经炎?缺血性视神经病变?)”。
该患者入院第二天病情开始加重,视力加重至双眼无光感,双眼瞳孔散大,瞳孔直接及间接对光反射由减弱变为消失(入院第3 d)。治疗上,予地塞米松注射液10 mg,静滴3 d后改为甲强龙1000 mg静滴5 d冲击治疗,及疏血通注射液活血化瘀、弥可保营养神经、中药汤剂辩证口服、中医特色疗法治疗。治疗10 d后,视力未见改善。治疗期间查双眼眼压、眼底均未见异常。
住院期间请神经内科及神经外科会诊,神经外科仔细阅读颅脑MRI增强片后考虑脑膜瘤可能,并与影像科沟通后修改颅脑MRI增强意见为:前床突脑膜瘤可能性大。我科最终诊断为前床突肿瘤,并与神经外科讨论后,将该患者转至神外科治疗。
2 鉴别诊断
2.1 颅脑肿瘤
颅内肿瘤可通过影像手段为诊断提供依据。前床突肿瘤由于发病位置特殊,在解剖上与视神经及视束的关系密切,易造成视神经及视交叉受压,影响视神经、视束的血供[1],从而影响视力。在临床上可通过CT或MRI可协助诊断[2-4]。该患者的颅脑MRI增强片示前床突可见扁丘状强化灶,大小约1.5 cm×0.6 cm×1.7 cm,内部信号欠均匀(图2红箭头所示)。此肿瘤虽然在影像学上表现并不十分典型,然而在排除了其他诊断可能,并结合患者的症状体征,故考虑前床突肿瘤是最终诊断。
前床突肿瘤可以行肿瘤切除术,术后有较大的可能恢复视功能,但患者由于身体原因拒绝手术治疗,故也无法最终明确该肿瘤的性质。MRI增强扫描也可以为区分脑膜瘤与转移瘤提供证据。由他脏转移而来的脑膜瘤在MRI增强图像中可见环形增强病灶,在MRI非增强扫描T1W1的信号低于原发性脑膜瘤[5]。而原发性脑膜瘤中60%显示有硬膜尾征,对定性诊断也有所帮助。然而原发性脑膜瘤,尤其是恶性脑膜瘤也可出现环形增强病灶;而硬膜尾征并无明显特异性,也可表现在转移瘤的影像中[6]。在本病例中,虽影像科及神经科考虑脑膜瘤可能性大,但要鉴别肿瘤为原发还是继发,仍需组织病理学确定。

图1 患者李某双眼黄斑OCT及眼底图 (入院时)。1A右眼;1B左眼。OCT光学相干断层扫描
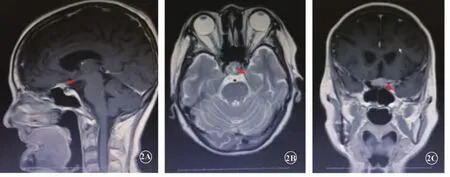
图2 患者李某颅脑增强MRI图。2A矢状位像;2B轴位像;2C冠状位像。红箭头指肿瘤部位。MRI核磁共振成像
2.2 球后视神经炎
本病例的患者在此次发病前有明确的外感病史,且发病后也偶有眉棱骨疼痛,临床表现与球后视神经炎的表现基本相符。然而该患者并无眼球压痛、转动痛及牵扯痛,前期FVEP未见异常,而VEP为球后视神经炎的敏感指标,可出现不同形式的异常表现[7]。且视神经炎的患者,经激素治疗后应有效,视力可恢复良好[8,9];而该患者激素冲击治疗后双眼视力仍为无光感,故暂不考虑球后视神经炎的诊断。
2.3 后部缺血性视神经病变
后部缺血性视神经病变(posterior ischemic optic neuropathy,PION)以急性无痛性视力丧失、多样的视野缺损、相对瞳孔反射异常为主要表现,视乳头无水肿[10]。按病因学可将PION分为三类:巨细胞动脉炎性PION、非动脉炎性PION和手术相关性PION[11,12]。其中非动脉炎性PION多与高血压、糖尿病、心脏病、周围血管疾病、头部血管疾病等全身血管疾病及烟、酒等血管危险因素有关。
本患者既往冠心病病史,颅脑MRI提示多处缺血梗塞灶、脑动脉多处狭窄等,均为PION的高危因素。除此之外,患者恶性肿瘤伴全身多发转移,不除外形成的癌栓引起的缺血。然而有研究表现全身大剂量糖皮质激素的应用可提高因PION导致的视力下降,其原因与激素可减少微血管通透性、减少视乳头微血管收缩有关[13-15]。
2.4 放射性视神经病变
放射性视神经病变 (radiation optic neuropathy,RON)是一种由头部、眶部或鼻腔部肿瘤放射治疗后引起的罕见的不可逆转的眼部并发症,可导致严重的、急性的单眼或双眼视力丧失[16],通常发生在放射治疗数月或数年后。在本病例中,患者曾于就诊前6个月因乳腺癌骨转移行共计43次放疗,且RON的眼部表现与该患者基本相符。然而该患者的放疗部位是非头部、眶部或鼻腔部治疗,因此影响相对较小。
3 讨论
本病例在一开始的诊断上就出现疑难点,在我科对该病例进行讨论后,考虑后部缺血性视神经炎的可能性更大,然而经过激素冲击治疗后视力仍为无光感,使诊断一度陷入绝境。最终在影像学上找到可致盲的颅内肿瘤,且符合患者的症状,故最终诊断为前床突肿瘤。但是,实际本患者病情中均涉及以上鉴别诊断中四种疾病,同时患者乳腺癌全身转移引起的身体状态低下等,可能对患者的视力急剧丧失均有一定关系,只是所起的作用大小不同而已。
现将本病例的诊断疑难点总结如下:(1)该患者全身疾病复杂。患者恶性肿瘤伴全身多发转移,消瘦、纳差、忧郁等恶病质表现明显;冠心病病史,全身血管情况差。以上两个原因可以是许多眼科相关疾病的高危因素及发病因素。(2)影像学特征不明显。颅脑MRI对肿瘤的诊断起着决定性的作用,然而在本病例中由于肿瘤较小、周围结构复杂等多种因素影响下,影像学特征并不明显。加之影像学医生及眼科医生对该病影像学表现的认识不足,未能及时明确诊断。(3)应加强多学科协同会诊诊断眼科疑难重症的诊疗模式。应及时请相关科室进行协同诊断,可以尽早发现以眼科症状为首诊的其他系统的疾病。(4)该病例由于病人全身基础情况差,转至神经外科后最终拒绝手术治疗,因此缺乏肿瘤的病理诊断以明确肿瘤性质为原发还是继发。
以双眼视力丧失首诊的颅内肿瘤病例并不常见,因此在临床诊疗过程中,应当更加细心、更加全面地收集病史、完善检查,若是本科室难以决断的病例,有必要请相关科室的专家教授指导以完善诊疗思路。
