玻璃体腔注射雷珠单抗联合生蒲黄汤治疗黄斑区脉络膜新生血管的疗效观察
2018-10-25郑淼郑燕林
郑淼,郑燕林
脉络膜新生血管 (choroidal neovascularization,CNV)是来自脉络膜新生血管的增生性改变,好发于人体眼部视觉最敏锐的黄斑部及其周围,严重影响视功能,是不可逆性盲的重要致病原因。据统计,湿性年龄相关性黄斑病变中,80%~90%的严重不可逆性中心视力下降是由CNV引起的;而50岁以下的CNV患者中,高度近视黄斑病变导致的CNV是其视力下降的主要原因,约占60%[1]。随着经济的发展、人口老龄化进程的加快以及近视发病率的逐年增高,CNV所造成视力丧失的危害更加普遍。
目前以雷珠单抗为代表的抗血管内皮生长因子(vascular endothelial growth factor,VEGF) 药物已被用于CNV的治疗,其有效性被大样本、多中心的随机临床试验研究所证实。但是该类药品半衰期过短只有频繁注射才能维持疗效、加之药品本身价格昂贵,同时反复注射可能增加眼部及全身副作用及并发症。因此,抗VEGF药物联合治疗已日益成为当前研究的热点。
脉络膜新生血管属于中医“暴盲”“视瞻昏渺”等范畴,陈达夫《中医眼科六经法要》指出:“眼前觉有红色,视力随之模糊……方主陈氏生蒲黄汤。”陈老认为黄斑CNV的发生与各种原因所致的络伤出血有关,治宜凉血止血。本研究在中西医对黄斑CNV认识的基础上,通过单独玻璃体腔注射雷珠单抗与雷珠单抗联合生蒲黄汤的疗效对比,探索中医药联合抗VEGF药物治疗黄斑CNV更经济有效的方法。
1 对象与方法
1.1 研究对象
本研究经成都中医药大学附属医院伦理委员会批准,所有受试者均进行知情同意并签署知情同意书。研究对象为2015年3月—2016年4月期间于成都中医药大学附属医院(四川省中医院)眼科就诊的辨证为络伤出血证的黄斑区CNV患者52例(53只眼)(原57只眼,脱落4只眼)。男性患者24例(24只眼),女性患者28例(29只眼)。年龄16~78岁,(67.5±7.8)岁;病程 7 d~38 个月,(9.18±7.00)个月。采用随机数字表法将纳入患者分为观察组和对照组,观察组纳入28例(29只眼),脱落3例(3只眼),对照组纳入28例(28只眼),脱落1例(1只眼)。纳入分析的两组患者的性别、年龄、病程等临床资料比较,差异均无统计学意义(P>0.05)。
纳入标准 (1)符合黄斑CNV诊断标准:无痛性单眼视力突然下降,或伴视物变形、中央暗点、视物遮挡;眼底检查见后极部视网膜下片状出血;光学相干断层扫描(OCT)表现为视网膜色素上皮层下团状高反射,视网膜色素上皮层或神经上皮层下积液,黄斑中心凹视网膜厚度≥250 μm,黄斑区视网膜隆起或色素上皮层脱离[2];荧光素眼底血管造影(FFA)表现为造影早期即出现呈花边状、辐射状或绒球状的高荧光新生血管形态,或仅表现为边界不清的荧光素渗漏(隐匿型)[3];吲哚菁绿血管造影(ICGA)表现为持续性异常高荧光[4]。(2)符合中医络伤出血证:单眼无痛性视力突然下降,甚或盲无所见,伴或不伴视物变形、中央暗点、视物遮挡;黄斑区可见片状出血,颜色鲜红,量较多,可伴有视衣渗出、水肿。伴或不伴全身症状,舌红,苔薄黄,脉弦细数或细涩。(3)年龄在15~78岁之间;(4)全身基础状况良好,无严重心血管系统、呼吸系统等重大疾病;(5)按需治疗,依从性好。
排除标准 (1)经检眼镜、FFA、OCT检查,诊断为非活动期病变者;(2)严重心、肺、肾等重大疾病;糖尿病、高血压、严重心血管疾病等控制不良者或其他可能影响视网膜厚度的疾病;(3)近3个月接受过其他抗VEGF药物注射、任何形式的眼底激光治疗、玻璃体切割等治疗者;(4)妊娠及哺乳期妇女。
1.2 治疗方案
对照组予雷珠单抗注射液玻璃体腔注射。术前3 d,患眼使用左氧氟沙星滴眼液滴眼,每天4次;常规检查血常规、胸片及心电图,术前行冲洗泪道检查,若均无手术禁忌指征则安排手术。手术室内,常规麻醉、消毒、铺巾、贴膜。用专用滤过取液针抽取0.05 ml(0.5 mg)雷珠单抗(诺适得,瑞士诺华公司)使用显微镊轻微固定眼球,于颞上方距角巩膜缘3.5~4.0 mm睫状体扁平部处进针,缓慢抽出针头,立即用无菌棉棒按压注射针孔,指测术眼眼压并检查光感,结膜囊涂金霉素眼膏包扎患眼。手术后第1天,检查最佳矫正视力(BCVA)、眼压、眼前节及眼底情况,左氧氟沙星滴眼液滴术眼3~4次/d,持续用药3~5 d后停药。术后1周及1~10个月每个月复查BCVA、OCT,必要时行 FFA/ICGA。
观察组采用玻璃体腔注射雷珠单抗与口服中药联合治疗,方予生蒲黄汤,原方如下:生蒲黄20 g,墨旱莲 20 g,丹参15 g,牡丹皮 15 g,荆芥炭 12 g,郁金15 g,生地黄12 g,川芎6 g。于每次玻璃体腔注药后1周起口服中药,每日1剂,水煎煮至300 ml,分3次服用,一次100 ml,饭后服用,连续服用14 d。
所有患者玻璃体腔注药均采取1+PRN治疗方案,即首次注射雷珠单抗0.5 mg,之后每个月复诊,根据患者视力、眼底检查、OCT及FFA/ICGA决定是否再次注射。具体标准参考Pr ONTO研究中所制定的标准:(1)患者自觉视物变形或遮挡症状再次加重或视力下降≥5个字母;(2)眼底检查黄斑区有新的出血病灶;(3)OCT显示视网膜下或视网膜内积液(或OCT显示黄斑中心视网膜厚度≥250 μm);(4)FFA/ICGA显示CNV病灶渗漏增加或有新病灶出现[5-8],以上情况出现两项时,再次行玻璃体腔注射。
1.3 观测指标
分别于治疗前和每次玻璃体腔注药后1~10个月,进行以下检查。
ETDRS视力检查:操作要求严格验光后在明视条件下以字母为常规计数方法记录BCVA变化情况[9-11]。
OCT检查:以黄斑中心凹为中心,对黄斑区进行直线和平行线扫描,扫描深度20 mm,扫描长度5 mm,观察黄斑中心视网膜厚度(CRT)变化情况。
1.4 疗效判断标准
观察终点BCVA提高≥5个字母者为有效,BCVA提高<5个字母或者下降者为无效[12]。
1.5 统计学方法
统计处理采用SPSS 20.0统计软件,计量资料符合正态性分布者以均数±标准差()表示,不符合者以中位及四分位数[M(Q1,Q3)]表示。 BCVA、CRT组间比较采用重复测量资料的方差分析,并根据基线的统计学情况将其作为协变量或采用亚组分析;其他计量资料组间比较采用两独立样本t检验或Mann-Whittney U检验。计数资料组间比较采用χ2检验。检验水准α=0.05。
2 结果
2.1 最佳矫正视力(BCVA)
术前BCVA,对照组61.5±13.9,观察组38.2±20.1,均符合正态性分布(Shapiro-Wilk检验,对照组P=0.423,观察组P=0.142),观察组 BCVA低于对照组,组间差异有统计学意义(t=4.915,P<0.001)。术前视力对术后视力变化的影响较大 (F=21.987,P<0.001),且与分组间存在交互作用 (F=11.135,P=0.002),为减少术前视力对术后视力的影响,将受试者依照术前视力分为2个亚组(ETDRS字母数<47,ETDRS字母数≥47),亚组与原分组的交互作用存在统计学意义(F=4.911,P=0.031)。
分析结果显示,总体上,两组术后视力均较术前有不同程度的提高,各组内随时间变化的趋势相对一致,并存在一定的组间差异(重复测量资料的方差分析,F时间=3.120,P时间=0.005;F时间×分组=0.823,P时间×分组=0.609;F分组=4.232,P分组=0.045;F分组×亚组=4.911,P分组×亚组=0.031)。术前 ETDRS 字母数<47 者,观察组术后视力平均增加了14.6~23.8个字母,始终优于对照组,对照组视力平均增加4.0~12.5个字母,波动不大,但有随时间增加轻微的下降趋势(F时间=2.874,P时间=0.049;F时间×分组=3.014,P时间×分组=0.042;F分组=4.020,P分组=0.059)。 术前 ETDRS字母数≥47者,观察组术后视力平均增加5.5~11.0个,对照组平均增加7.1~8.8个,两组数值较为接近,但变化趋势并不相同,观察组表现为先升高后降低,随访后期低于对照组,对照组术后视力较为稳定(F时间=1.891,P时间=0.108;F时间×分组=2.684,P时间×分组=0.029;F分组=0.037,P分组=0.848)。即从现有数据看,对于术前ETDRS字母数<47者,联合生蒲黄汤疗法改善视力的效果更好,对于术前字母数≥47者两种疗法的效果大致相当。具体情况见表1,图1。
总体视力疗效:至术后10个月为止,观察组21只眼视力提高≥5个字母 (80.77%),5只眼视力提高<5个字母(19.23%),1只眼视力下降(3.85%);有效率为80.77%。对照组17只眼视力提高≥5个字母(62.96%),5只眼视力提高<5个字母(18.52%),4只眼视力下降(14.81%);有效率为62.96%。
2.2 黄斑中心视网膜厚度(CRT)
术前 CRT,对照组 394.0(313.00,482.0)μm,观察组 399.5(336.5,500.2)μm,均不符合正态性分布(Shapiro-Wilk检验,对照组P=0.045,观察组P<0.001), 两组间CRT差异无统计学意义(Mann-Whitney U 检验,Z=-0.694,P=0.488)。 以术前CRT为协变量,比较两组术后CRT变化值随时间变化的差异,修正后的结果显示,两组CRT变化值总体上较为接近,均呈现为先降低后轻度增加,对照组术后2~4个月时略有波动,术后5个月后,两组CRT变化情况趋于一致 (重复测量资料的方差分析,F时间=0.386,P时间=0.945;F时间×分组=2.125,P时间×分组=0.044;F分组=1.731,P分组=0.194)。具体见表 2、图 2。
2.3 注射次数比较
观察组注射针数为2(1,3)次,对照组注射次数为2(1,3)次。两组注射针数非正态分布,组间差异无统计学意义(Mann-WhittneyU 检验,Z=-0.875,P=0.391)。
表1 两组黄斑CNV眼治疗后不同时间最佳矫正视力(ETDRS)变化值比较(
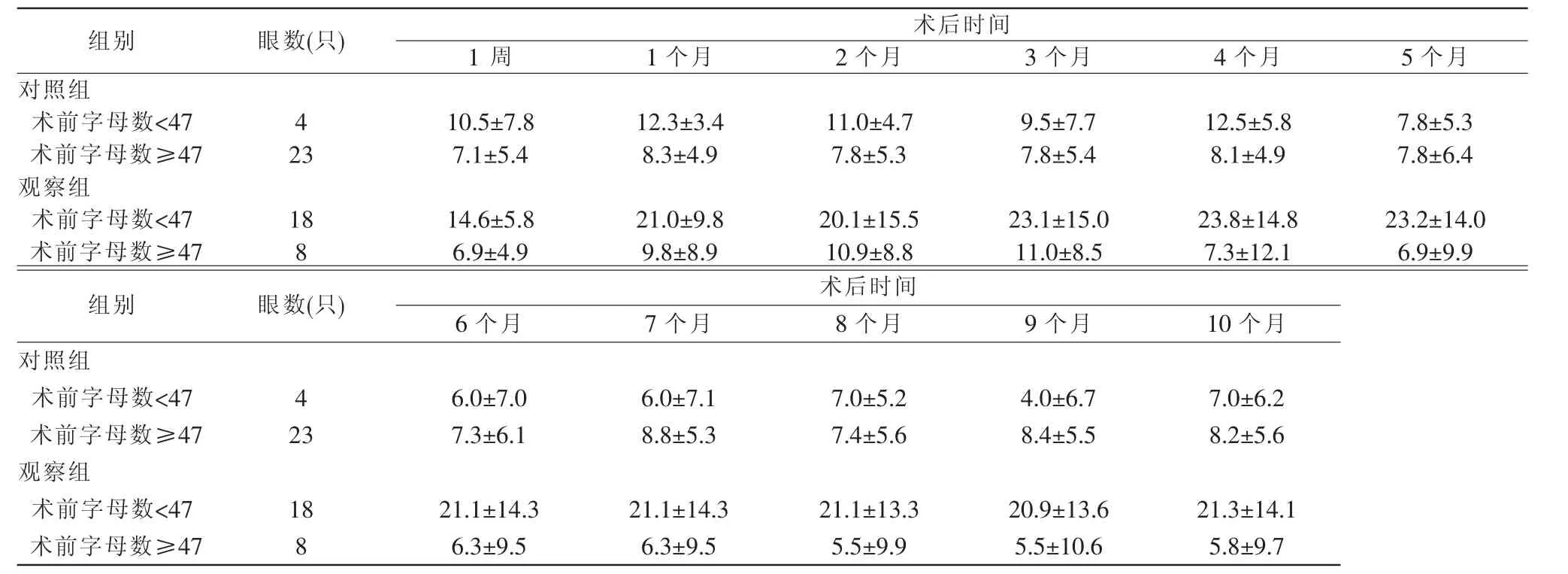
表1 两组黄斑CNV眼治疗后不同时间最佳矫正视力(ETDRS)变化值比较(
注: 变化值=术后各时点-术前。 重复测量资料的方差分析,F 时间=3.120,P 时间=0.005;F 时间×分组=0.823,P 时间×分组=0.609;F 分组=4.232,P 分组=0.045;F 分组×亚组=4.911,P 分组×亚组=0.031。 <47 亚组内,F 时间=2.874,P 时间=0.049;F 时间×分组=3.014,P 时间×分组=0.042;F 分组=4.020,P 分组=0.059;≥47 亚组内,F 时间=1.891,P 时间=0.108;F 时间×分组=2.684,P 时间×分组=0.029;F 分组=0.037,P 分组=0.848 CNV:脉络膜新生血管 ETDRS:早期糖尿病视网膜病变治疗研究视力表
?
3 讨论
各种原因所致的视网膜色素上皮层功能障碍,脉络膜新生血管自脉络膜下方向视网膜内部生长,引起Bruch膜内胶原增厚以及后弹力层断裂,致使脉络膜毛细血管通过Bruch膜的裂隙进入视网膜色素上皮(RPE)或神经上皮层下,形成脉络膜新生血管(CNV)。CNV结构不同于正常血管,其血管壁具有高通透性,极容易造成渗出和出血,或引起神经上皮层脱离,结缔组织增生,最终机化形成纤维血管瘢痕,从而造成外层视网膜组织损害而造成视力丧失。CNV多发生在黄斑区,可直接造成黄斑结构的损害,从而影响中心视力[13]。CNV继发于各种眼部疾病的退行性变:如湿性年龄相关性黄斑变性 (wet age-related macular degeneration,wAMD)、 病理性近视 (pathologic myopia,PM)、眼底血管样条纹、眼底黄色斑点症、脉络膜炎、中心性渗出性脉络膜视网膜炎,Behcet病、Vogt-小柳原田综合征、脉络膜骨瘤、脉络膜黑色素瘤、脉络膜血管瘤以及特发性脉络膜新生血管等。
雷珠单抗能非特异性地结合多个具有生物学活性的VEGF-A异构体,抑制其与同源受体结合,从而抑制新生血管形成,减少水肿及出血[14],现已被证实是治疗黄斑CNV有效且安全性高药物[15]。雷珠单抗的出现是黄斑CNV患者的福音,但是由于雷珠单抗注射液药物成本高,价格昂贵,且半衰期短,须反复注射,反复注射导致局部和全身副作用增加,因此怎样在保证治疗效果的前提下,尽可能地减少注射次数,降低患者经济负担同时尽可能地减少局部和全身副作用是当前临床研究的热点。近年来,对于寻求更为合适的注射方案的探讨从未停止过,每月治疗、6+PRN、3+PRN、PRN治疗方案等,每次探索都可能会存在过度治疗或治疗不足的风险。近期CATT(comparison of age-related macular degeneration treatments trials)研究结果显示:按需治疗组与每月治疗组可获得等效的视力收益并能尽可能减少注射次数,而这两种治疗方法相比较,前者可比后者少注射4~5次[8]。因此考虑到患者经济条件及尽可能减少眼内注射风险,该研究采用1+PRN治疗方案,即首次注射,每个月随访,根据随访情况,必要时给予再次治疗,间隔时间≥1个月。
本研究从中西医结合的角度,以新的视角探索新的治疗模式,取长补短,希望用最小的费用和最大的安全性达到治疗CNV的效果,具有一定的创新性。本研究共纳入黄斑CNV 52例(53只眼),其中湿性年龄相关性黄斑病变 [包括息肉样脉络膜血管病变 polypoidal choroidal vasculopathy,PCV)]27 只眼,PM继发CNV 20只眼,其他疾病所致黄斑CNV 6只眼。其中,对照组PM继发CNV 9只眼,AMD+PCV 14只眼,其他疾病所致黄斑CNV 4只眼;观察组PM继发CNV 11只眼,AMD+PCV 13只眼,其他疾病所致黄斑CNV 2只眼。由于各个组内每个疾病例数较少,所以未做统计学分析,但是从本研究结果个例分析来看雷珠单抗治疗PM继发CNV效果较湿性AMD(包括PCV)效果更为确切。PM继发CNV患者在治疗后黄斑出血吸收明显,中心暗点缩小,甚至消失,预后较湿性AMD(包括PCV)相对较好。考虑湿性AMD患者存在RPE、Bruch膜和脉络膜毛细血管的萎缩,黄斑区正常结构遭到不可逆损伤,从而引起视力不可逆性损伤。因此,从本研究结果来看,相对于前者,湿性AMD视力预后要差一些。但因该研究旨在研究联合中药对玻璃体腔注射雷珠单抗治疗黄斑CNV的疗效观察,所以未对不同病种所致黄斑CNV做系统统计学分析,更为准确的结论需要更大样本、更多病种、更为专一的研究和观察。

图1 两组黄斑CNV眼治疗后最佳矫正视力(ETDRS)变化值的折线图。变化值=术后各时点-术前。依照术前视力分为2个亚组,ETDRS字母数<47组,ETDRS字母数≥47组 CNV:脉络膜新生血管 ETDRS:早期糖尿病视网膜病变治疗研究视力表

表2 两组黄斑CNV眼治疗后不同时间CRT变化值比较[M(Q1,Q3),μm]

图2 两组黄斑CNV眼治疗后CRT变化值的折线图 (协变量修正后)。变化值=术后各时点-术前。以术前CRT为协变量,术前CRT=430.51 μm CNV:脉络膜新生血管 CRT:黄斑中心视网膜厚度
我们以雷珠单抗为对照,观察了联合应用生蒲黄汤对黄斑CNV的疗效。生蒲黄汤首见于《中医眼科六经法要·少阴目病举要篇》:“眼前觉有红色,视力随之模糊,甚至失明,方主陈氏生蒲黄汤。患病久者,则给以桃红四物汤,……更投以血府逐瘀汤”[16]。陈老认为此症所致出血,是少阴的里热实症,与手少阴心经的阴虚内热有所不同。而手少阴心经的阴虚内热的眼见红光,因热伤其无形之气,所以虽日久也不失明;而本病之眼前觉有红色,随即模糊失明者,是属热伤了有形之血。因血的性质,过寒则凝,过热则血液妄行逸出脉外为害。本症之起,是因少阴经脉发生热邪。脉被热伤,血液即生瘀滞;血有瘀滞,脉道循环即受阻塞;脉道循环受阻,所以,血管开裂,血即随热乱行,而窜于目中,以致失明,治宜凉血止血,活血化瘀。生蒲黄汤以生蒲黄为君药,具有止血、化瘀、利尿之功效,为止血要药[17],《本草汇言》:“蒲黄……血之上者可清……血之滞者可行,血之行者可止。”墨旱莲、生地黄、荆芥炭滋阴清热,凉血止血;郁金、牡丹皮、丹参行气活血,凉血散血;川芎行血活血。方中诸药合用,共奏滋阴凉血,活血化瘀之功。该方为眼科止血常用方,具有止血不留瘀的特点,因离经之血为瘀血,在止血的同时佐以活血,促进其吸收与消散而不致瘀血停滞为患。本研究结果显示:联合治疗组的BCVA提高情况明显高于单一玻璃体腔注药组,首次注射后1个月左右视力达到第1个高峰期,与国内外研究结果相似[18],观察终点观察组有效率为80.77%,高于对照组有效率62.96%。玻璃体腔注射雷珠单抗联合生蒲黄汤治疗黄斑区CNV可提高患者的视功能和临床疗效,减轻视网膜水肿;由本研究观察结果,尚不能认为联合生蒲黄汤能够减少玻璃体腔注射雷珠单抗治疗黄斑CNV的注射次数。但是由于该研究观察时间仅有10个月,相对较短,且存在观察样本量相对较小、未对不同病种所致黄斑CNV做系统统计学分析、在临床观察前未考虑地图状萎缩以及无应答等情况,可能会对本研究结果有影响,因此尚需更为完善的实验设计,收集更多的样本量,进行长期随访,以期得到更科学权威的研究结果。
综上所述,就本研究结果看,虽然尚不能认为联合生蒲黄汤可以减少黄斑CNV患眼玻璃体腔注射雷珠单抗的次数,但是联合治疗可提高患者的视功能和临床疗效,减轻视网膜水肿,相对仅使用雷珠单抗有一定优势。
