无骨折脱位型脊髓损伤患者外科减压术与综合保守方案治疗效果比较
2018-10-13韩向荣
韩向荣
(河南省安阳市第六人民医院骨科,河南 安阳 455000)
当前在无骨折脱位型脊髓损伤的临床治疗上,尚未有统一共识,并存在一定争议[1-2],鉴于此,笔者回顾性分析80例无骨折脱位型损伤患者的临床资料及治疗情况,旨在为临床治疗提供一定的实践经验,报道如下。
1 资料与方法
1.1 一般资料 回顾性分析我院自2013-04-2017-05收治的颈椎无骨折脱位脊髓损伤患者临床资料,按治疗方式分别筛选40例作为观察组及对照组。观察组均予以外科减压手术治疗,其中,男24例,女16例,年龄32~74岁,平均(52.47±8.19)岁;损伤原因:交痛事故 19例,高处坠落12例,跌倒损伤7例,挤压伤2例;损伤节段:C3-4节段损伤9例,C4-510例,C5-611例,C6-7 5例,C3-53例,C4-62例,合并颈椎管狭窄24例,颈椎病14例,颈椎后纵韧带骨化2例。对照组均予以综合保守方案治疗,其中,男20例,女20例,年龄30~73岁,平均(53.12±8.01)岁;损伤原因:交通事故 20例,高处坠落13例,跌倒损伤4例,挤压伤3例;损伤节段:C3-4节段损伤8例,C4-59例,C5-610例,C6-76例,C3-53例,C4-64例;合并颈椎管狭窄24例,颈椎病13例,颈椎后纵韧带骨化3例。两组性别、年龄、致伤原因、损伤节段、合并颈椎疾病类型等基础资料对比无显著差异(P>0.05),有可比性。
1.2 治疗方法 采用综合保守治疗患者入院后立即清理创口并止血,给予心电监护及氧支持,再给予甘露醇、甲泼尼龙激素治疗及单唾液酸四己糖神经节苷脂等神经营养药物、胃黏膜保护剂等综合保守治疗,并行颅骨牵引,于3周后改用头颈胸支具保护2个月。行外科减压术患者则依据患者合并颈椎疾病类型进行对应外科手术,其中合并颈椎管狭窄的24例行颈后路全椎板减压椎弓根螺钉固定术;单间隙椎间盘突出的13例患者行颈前路椎间盘切除术联合植骨融合内固定术,3例颈椎后纵韧带骨化或合并两个及以上间隙椎间盘突出患者则行椎体次全切,切除病变椎体并联合植骨融合内固定术,术后均给予抗炎、镇痛、祛水肿并解除或缓解对应并发症,术后均制定规范化运动训练计划,包括关节、肌肉、呼吸、膀胱等综合训练。
1.3 观察指标 两组均于入院时、出院后6个月复查时测定以下指标水平以对比疗效:(1)脊柱功能:采用日本骨科学会JOA评分;(2)脊柱神经功能:采用美国脊柱损伤协会(ASIA)制定的分级标准进行评价;(3)生活质量评价:应用世界卫生组织生活质量-100(WHOQOL-100)量表评价;(4)统计两组住院时间及截止随访末期因脊髓损伤加重导致的再入院率。
1.4 统计学方法 数据统计分析软件为SPSS 19.0软件包,以均数±标准差(±s)表示计量资料,两两比较经t检验;以百分率(%)表示计数资料,行卡方或连续卡方校正检验,脊柱神经分级资料采用秩和U检验,比较采用P<0.05为差异有统计学意义。
2 结果
2.1 JOA评分对比 治疗6个月后,两组肢体及躯干运动、感觉及膀胱功能均有上升,且观察组高于对照组,对比差异有统计学意义(P>0.05),见表1。
2.2 脊髓神经功能对比 入院时,两组ASIA分级情况对比无差异(P>0.05);干预后,ASIA分级均有显著改善(P<0.000),且观察组ASIA分级情况显著优于对照组(P<0.000),对比差异有统计学意义,见表2及图1-2。
2.3 生活质量对比 入院时,两组生理领域、心理领域及独立性领域分值对比无差异(P>0.05);复查时,上升分值均显著上述,且观察组显著高于对照组(P<0.05),见表3。
表1 两组无骨折脱位型颈椎脊髓损伤患者JOA评分对比(±s,分)
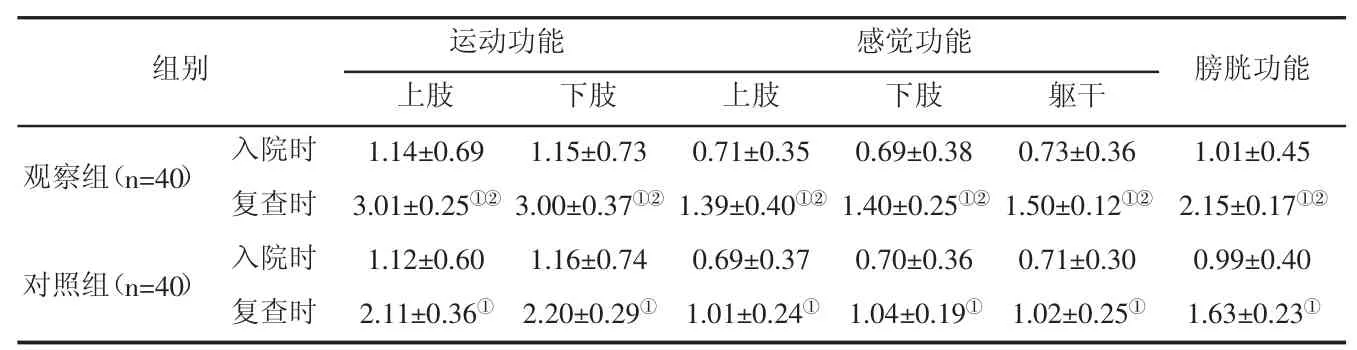
表1 两组无骨折脱位型颈椎脊髓损伤患者JOA评分对比(±s,分)
注:①组内对比,P<0.05;②组间对比,P<0.05
?
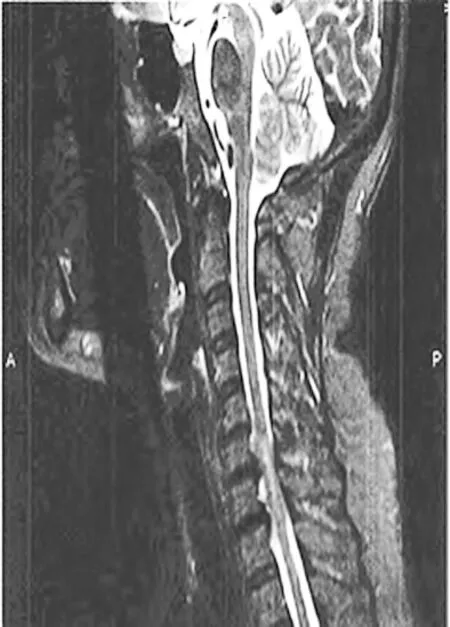
图1 术前MRI

图2 术后6个月MRI
2.4 住院时间及再入院率比较 两组均未见严重并发症,所有患者均恢复良好出院,但观察组住院时间显著短于对照组(P<0.05);对照组有 2例患者于出院7个月后因脊髓损伤加重再入院行外科减压术,见表4。

表2 两组无骨折脱位型颈椎脊髓损伤患者脊髓神经功能分级情况对比[n,%]
表3 两组颈椎无骨折脱位型患者生活质量对比(±s,分)
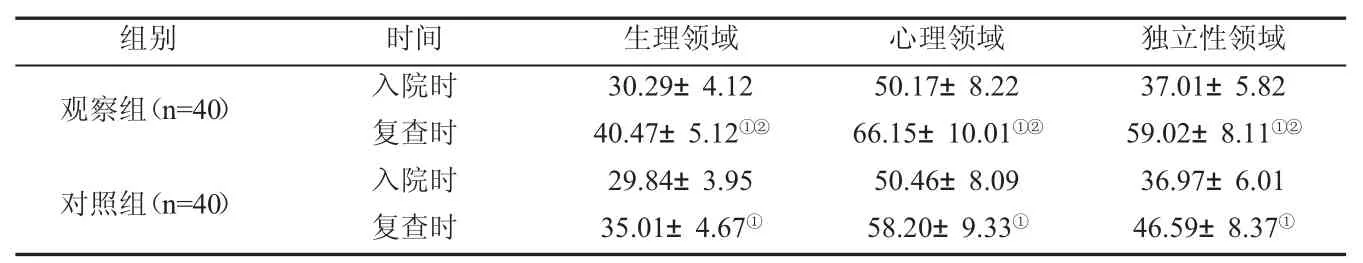
表3 两组颈椎无骨折脱位型患者生活质量对比(±s,分)
注:①P<0.05,组内对比;②P<0.05,组间对比。
组别 时间 生理领域 心理领域 独立性领域观察组(n=40) 入院时 30.29±4.12 50.17±8.22 37.01±5.82复查时 40.47±5.12①② 66.15±10.01①② 59.02±8.11①②对照组(n=40) 入院时 29.84±3.95 50.46±8.09 36.97±6.01复查时 35.01±4.67① 58.20±9.33① 46.59±8.37①
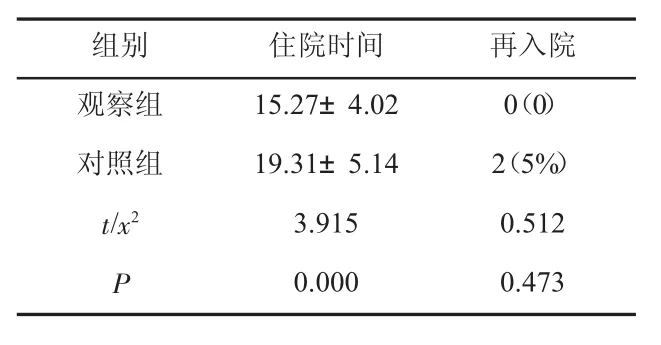
表4 两组无骨折脱位型颈椎脊髓损伤患者住院时间及再入院发生率比较
3 讨论
无骨折脱位型颈椎脊髓损伤患者多为不完全性损伤,受损脊髓节段并未对颈椎静态环境的稳定性造成影响,常规脱水剂祛水肿、激素治疗并给予神经营养类药物及一定时间的制动后不仅能预防继发性脊髓神经损伤,损伤较轻患者亦能自然恢复稳定,但随着无骨折脱位型颈椎脊髓损伤患者的增多,其局限性也日渐凸显;如陈启明等[3]报道,综合保守治疗的预后与脊髓损伤类型、损伤范围、有效颈椎管率、椎间盘突出分级、脊髓损伤分级等因素均有密切关联,认为在选择非手术综合保守治疗时应谨慎对待;且经保守治疗有一定恢复后再次出现脊髓损伤加重而入院病例亦时有发生。
而本研究经回顾性分析后亦发现,经外科减压术或综合保守治疗后6个月复查时,观察组躯干运动、感觉及膀胱功能上升及ASIA分级改善幅度均较对照组大,生理领域、心理领域及独立性领域分值亦显著较对照组高,住院时间较对照组短,且无1例脊髓均数再入院事件,提示在无骨折脱位型颈椎脊髓损伤的临床治疗中,外科减压术干预疗效更佳,这与高明勇等[4]的报道相符。究其原因,基于无骨折脱位型颈椎脊髓损伤患者多伴不同程度的颈椎病变的病理基础,一旦遭受外力,其脊髓神经便可能受损,通过早期外科减压手术能尽快解除脊髓水肿,缓解脊髓内压力,从而解除脊髓所受到的压迫,改善脊髓血流灌注,帮助获取更有效的脊髓神经恢复时间,对避免及减轻脊髓继发性损伤有重要意义,并能恢复脊柱生理弯曲及椎体高度,也更利于脊髓功能的恢复,从而促进脊髓神经早日康复,改善患者生活质量[5];且此40例患者在外科手术治疗期间,均未见血管及脊髓损伤事件发生。总而言之,笔者认为,针对无骨折脱位型颈椎脊髓损伤患者进行治疗时,应严格筛选手术及非手术治疗指征,一旦发现有脊髓受压现象,则应尽早进行外科减压术干预,并应结合伤前病理基础综合考量,如部分伤前病理基础差的患者,即使行综合保守治疗仍取得一定获益,但脊髓功能仅为部分恢复,难以维持更长远效果,而受创伤、颈椎病理基础影响,其发生创伤性机随病变的风险亦较大,严重影响患者术后生存质量[6]。
