肢体缺血后处理治疗急性脑梗死后认知障碍的临床随机对照研究
2018-10-12梁可可时雅辉李月娟刘东清赵建华
梁可可, 时雅辉, 李月娟, 刘东清, 张 龙, 潘 蕊, 赵建华
脑梗死是导致人类死亡和致残的主要原因之一。其高致残率、致死率和复发率为患者、家庭、社会带来了沉重的负担[1]。卒中可显著增加卒中幸存者的认知功能下降[2],卒中后认知障碍(Post-stroke cognitive impairment,PSCI)已成为当前国际卒中研究和干预的热点。预防PSCI的关键在于急性治疗和预防复发,但是,目前对PSCI没有一个明确的治疗策略,肢体缺血后处理(remote limb ischemic postconditioning,RIPostC)是对一个器官或组织(例如四肢)进行重复、短暂的缺血从而诱导产生内源性保护物质,起到保护另一个器官或组织受到的缺血再灌注损伤的作用[3],作为一种有效的神经保护措施,其对急性脑梗死的脑保护机制虽已得到证实,但对脑梗死后认知障碍的影响目前尚无统一定论。热休克蛋白(heat-shock proteins,HSPs)是一组应激蛋白,是在缺血等应激状态下诱导表达最敏感的一类[4],并且在受到外界刺激时,HSP27和HSP70是表达量最多的热休克蛋白[5]。本研究中我们对72 h未进行静脉溶栓的急性脑梗死患者进行随机肢体缺血后处理或对照,肢体缺血后处理组进行每天1次,每次4个周期,持续14 d的肢体缺血处理,评估其安全性、可行性及耐受性,随访90 d观察肢体缺血后处理对急性脑梗死后认知障碍的临床疗效并探讨其可能机制。
1 资料与方法
1.1 研究对象 收集2016年6月~2017年8月在河南省人民医院神经内科住院治疗的48例急性脑梗死患者作为研究对象,纳入标准:(1)年龄55~80岁;(2)发病72 h内入院,符合脑梗死诊断标准的前循环脑梗死;(3)头部磁共振弥散加权成像(DWI)上证实有新发病灶;(4)头部CT排除颅内出血;(5)美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)评分<16分;(6)既往诊断认知障碍的治疗记录,或经知情者证实病前无认知功能障碍类疾病(7)拒绝或不能进行静脉溶栓治疗或血管内治疗。
排除标准:(1)发病前改良Rankin量表(mRS)评分>2分;(2)发病前患认知障碍类疾病或其他神经精神疾病,汉密尔顿抑郁量表(HAMD)>7分;(2)出血转化:(3)既往有脑部手术史、外伤史、脑出血或其他脑部疾病,如颅内动脉瘤、血管畸形、肿瘤或多发性硬化等;(4)严重的凝血功能障碍或心脏、肝脏或肾脏疾病;(5)严重或不稳定的伴随疾病,如心房纤颤等;(6)任何可影响RIPostC治疗的软组织、肢体或血管损伤,如表浅伤口或上肢骨折等;(7)近期内溶栓患者;(8)治疗后收缩压>200 mmHg或<90 mmHg;(9)依从性、耐受性差,未能完成整个RIPostC治疗,即最终完成的循环次数<规定完成次数的80%;(10)癫痫。
采用区组随机化分组的方法将其随机纳入的48例急性脑梗死患者随机分为肢体缺血后处理组(RIPostC组,23例)和对照组(25例),两组患者在年龄、性别、基础疾病、NIHSS评分、血液学检查、IQCODE(Informant questionnaire on cognitive decline in the elderly)等一般资料上差异无统计学意义,具有可比性(见表1)。
本研究为前瞻性随机对照研究,中国临床注册号:ChiCTR1800015231,并通过河南省人民医院伦理委员会批准,所有患者或其家属均签署知情同意书。
1.2 治疗方法 两组患者均参照《中国急性缺血性脑卒中诊治指南》和《中国缺血性脑卒中和短暂性脑缺血发作二级预防指南2014》[6]进行基础治疗,并根据病情酌情给予清除自由基、改善脑内循环代谢、营养神经、预防应激性溃疡,控制血压、血糖,维持水电解质平衡等药物治疗,RIPostC组在常规药物治疗的基础上给予短暂肢体缺血后处理,即对非患侧上肢采用无创标准上肢血压袖带进行每天4个周期的反复充气(高于收缩压20 mmHg)和放气,各维持5 min,对照组每天进行4个周期的假-肢体缺血后处理治疗,仅将袖带加压至30 mmHg(此血压可刚好给予肢体一定的压力,但不造成上肢血流阻断)。持续14 d。
1.3 神经功能及认知功能评估
1.3.1 安全性评估 观察两组患者治疗结束后即病程14 d时的血液学检查指标,观察肢体缺血后处理对肝功能、凝血功能的影响;随访90 d,记录患者不良事件并进行统计学分析,对肢体缺血后处理治疗急性脑梗死后认知障碍的安全性及耐受性进行评估。
1.3.2 神经功能及认知功能评估 经过专业培训的神经内科医师对所有病例组患者于随访90 d时完成NIHSS评分、mRS评分、Barthel指数(Bathel Index,BI)评分、简易智力状态检查量表(Mini-mental State Examination,MMSE)和蒙特利尔认知评估量表(Montreal Cognitive Assessment,MoCA)检测。
1.4 血清HSP27、HSP70测定 采集所有患者入院时、病程7 d、病程14 d的肘部空腹静脉血3 ml,采用双抗体夹心酶联免疫吸附试验法(ELISA)测定HSP27、HSP70。试剂盒均购自Elabscience公司,货号:E-EL-H1860c;E-EL-H1863c。
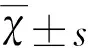
注:median(IQR):中位数(四分位数);IQCODE:老年认知功能减退知情者问卷;TIA:短暂性脑缺血发作;WBC:白细胞;RBC:红细胞;PLT:血小板;ALT:谷丙转氨酶;AST:谷草转氨酶;PT:血浆凝血酶原时间;PT%:凝血酶原活动度;APTT:活化的部分凝血活酶时间;TT:凝血酶时间
2 结 果
2.1 安全性与耐受性 本研究自2016年6月~2017年8月共有53例急性脑梗死患者登记入组,其中有4例失访,1例患者因耐受性差未能达到规定完成周期次数的80%,最终共有48例患者进行统计学分析,其中RIPostC组23例,对照组25例。
共有两例患者分别于进行远隔缺血后处理治疗的2 d和3 d出血与该治疗相关的皮下出血点。停止治疗3~5 d后,皮下出血点可自行消失。随访90 d,RIPostC组发生2例血管性事件,于病程25 d、40 d出现头晕症状,对照组发生4例血管性事件,1例患者于病程65 d复发脑梗,3例患者分别于病程21 d、30 d和70 d出现头晕症状(P=0.855)。
病程14 d时对两组患者的血液学检查结果进行比较,两组患者血液学指标差异无统计学意义(见表2)。
2.2 认知功能比较 随访90 d,对认知功能评分进行年龄及入院前NIHSS校正,RIPostC组MoCA总分高于对照组,分别为(25.26±1.48)和(23.92±1.75),校正后P=0.002。在MoCA评分量表中,视空间和执行能力、语言项目中RIPostC组优于对照组,视空间和执行能力分别为:(4.30±0.56)和(3.96±0.61),校正后P=0.047;语言项目分别为(2.13±0.82)和(1.52±0.77),校正后P=0.004,差异有统计学意义(见表3)。
2.3 神经功能比较 随访90 d,RIPostC组和对照组患者的mRS评分分别为中位数2,四分位数(1,3)和中位数3,四分位数(1.5,4),P=0.196,BI指数分别为中位数95,四分位数(75,100)和中位数85,四分位数(70,100),P=0.167,差异无统计学意义,NIHSS评分分别为中位数2,四分位数(1,5)和中位数5,四分位数(2,6.5),P=0.032,差异有统计学意义(见表4)。
2.4 血清HSP27、HSP70比较 比较两组患者病程7 d和14 d时HSP27、HSP70的浓度变化,病程7 d时,两组患者HSP27浓度变化分别为(-2.18±0.92)和(-142.24±18.61)(P=0.000),HSP70浓度变化分别为(5.79±2.06)和(-9.00±4.99)(P=0.010),差异均有统计学意义,病程14 d时,两组患者HSP27浓度变化分别为(22.55±2.06)和(-135.22±18.45)(P=0.000),HSP70浓度变化分别为(10.06±23.37)和(-12.16±4.99)(P=0.003),差异均有统计学意义(见图1)。
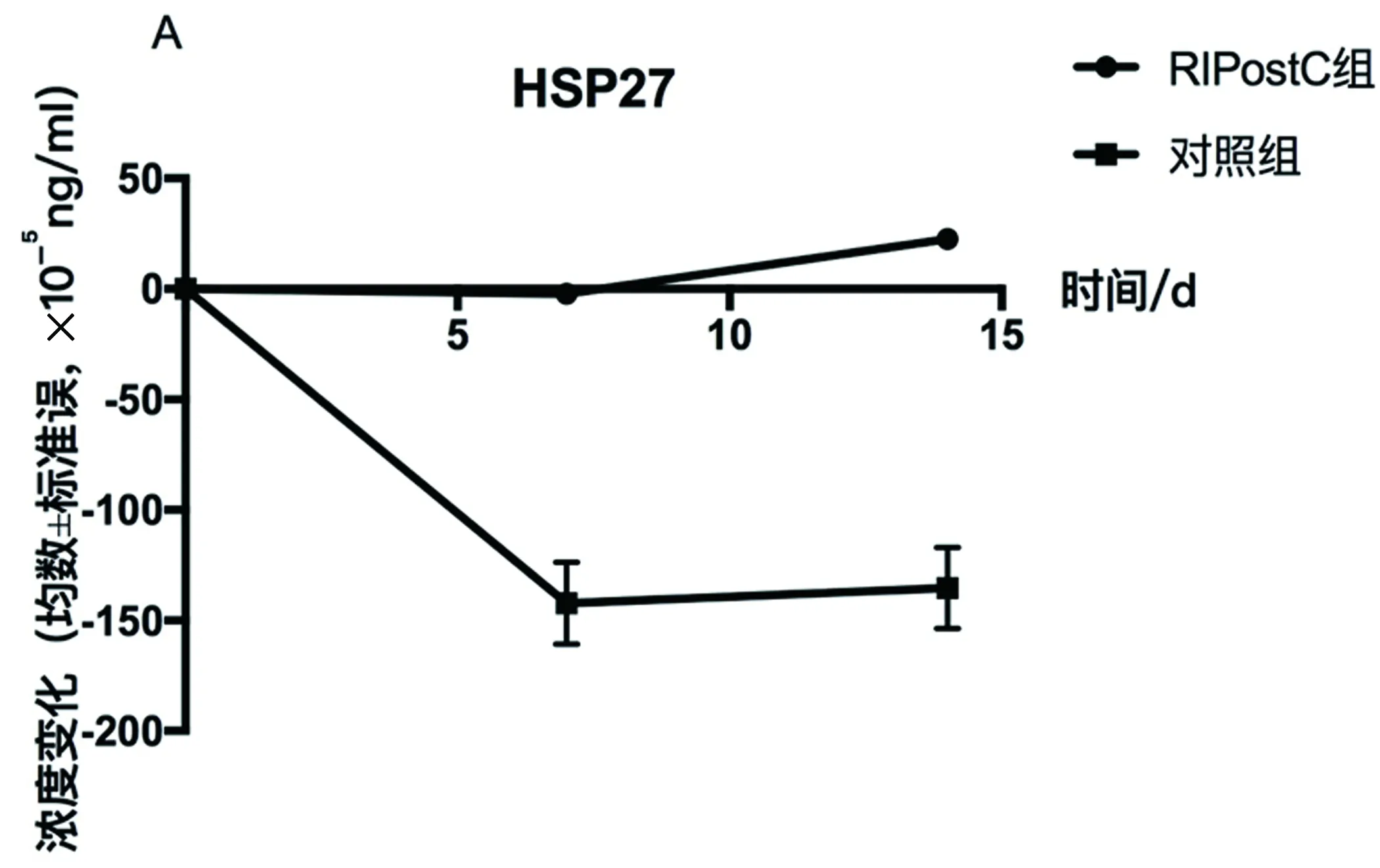
图1 A:入院时、病程7 d、病程14 d两组患者HSP27的浓度变化;B:入院时、病程7 d、病程14 d两组患者HSP70的浓度变化
3 讨 论
脑梗死是神经系统的常见病、多发病,同时也是造成患者死亡和残疾的主要原因之一。既往研究证实,肢体缺血后处理治疗急性脑梗死安全、可行。RECAST研究[7]对观察到的所有患者出现的不良事件进行分析,发现肢体缺血后处理组和对照组差异无统计学意义。我们对两组患者进行14 d的缺血处理治疗中发现,RIPostC组有2例患者出现了与肢体缺血相关的皮下出血点,随停止治疗,皮下出血点经3~5 d后逐渐消失,询问病史中发现,其中1例患者虽然血液学检查凝血功能正常,但经常鼻出血,考虑该患者出现皮下出血点可能与此有关。在对两组患者进行90 d的随访中我们发现,RIPostC组中仅有1例患者因不能耐受袖带压力而退出试验,另有2例患者出现头晕症状;对照组有1例患者复发脑梗死,3例患者出现头晕症状。我们对随访到的48例患者进行不良反应的时序检验(log-rank test),两组患者的不良反应差异无统计学意义(P>0.05)。对两组患者治疗前及治疗后的部分血常规、肝功能和凝血功能的血液学指标进行统计学分析,两组患者差异无统计学意义(P>0.05),所有患者的血液学指标均在正常范围内, 表明肢体缺血后处理不损害患者的肝功能及凝血功能。进一步证实了每天4个周期,持续14 d的肢体缺血后处理治疗急性脑梗死可耐受,具有良好的安全性、可行性。
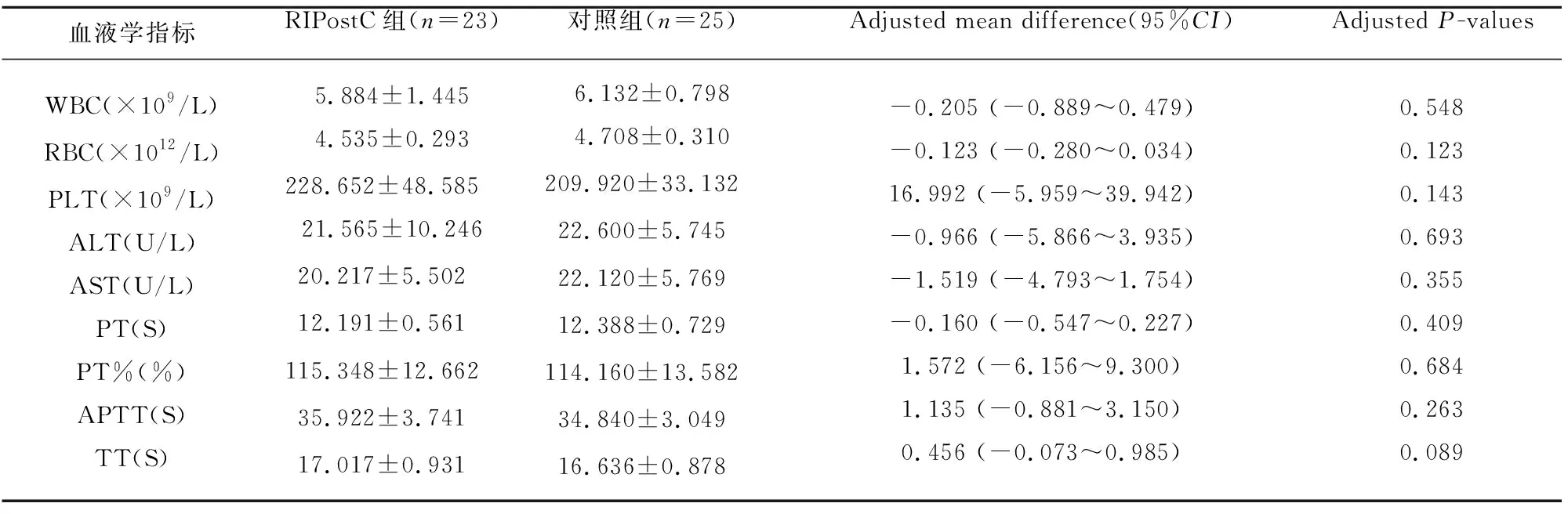
表2 两组患者病程14 d时的血液学指标比较
注:WBC:白细胞;RBC:红细胞;PLT:血小板;ALT:谷丙转氨酶;AST:谷草转氨酶;PT:血浆凝血酶原时间;PT%:凝血酶原活动度;APTT:活化的部分凝血活酶时间;TT:凝血酶时间,采用多元线性回归控制年龄及入院时NIHSS评分,*P<0.05
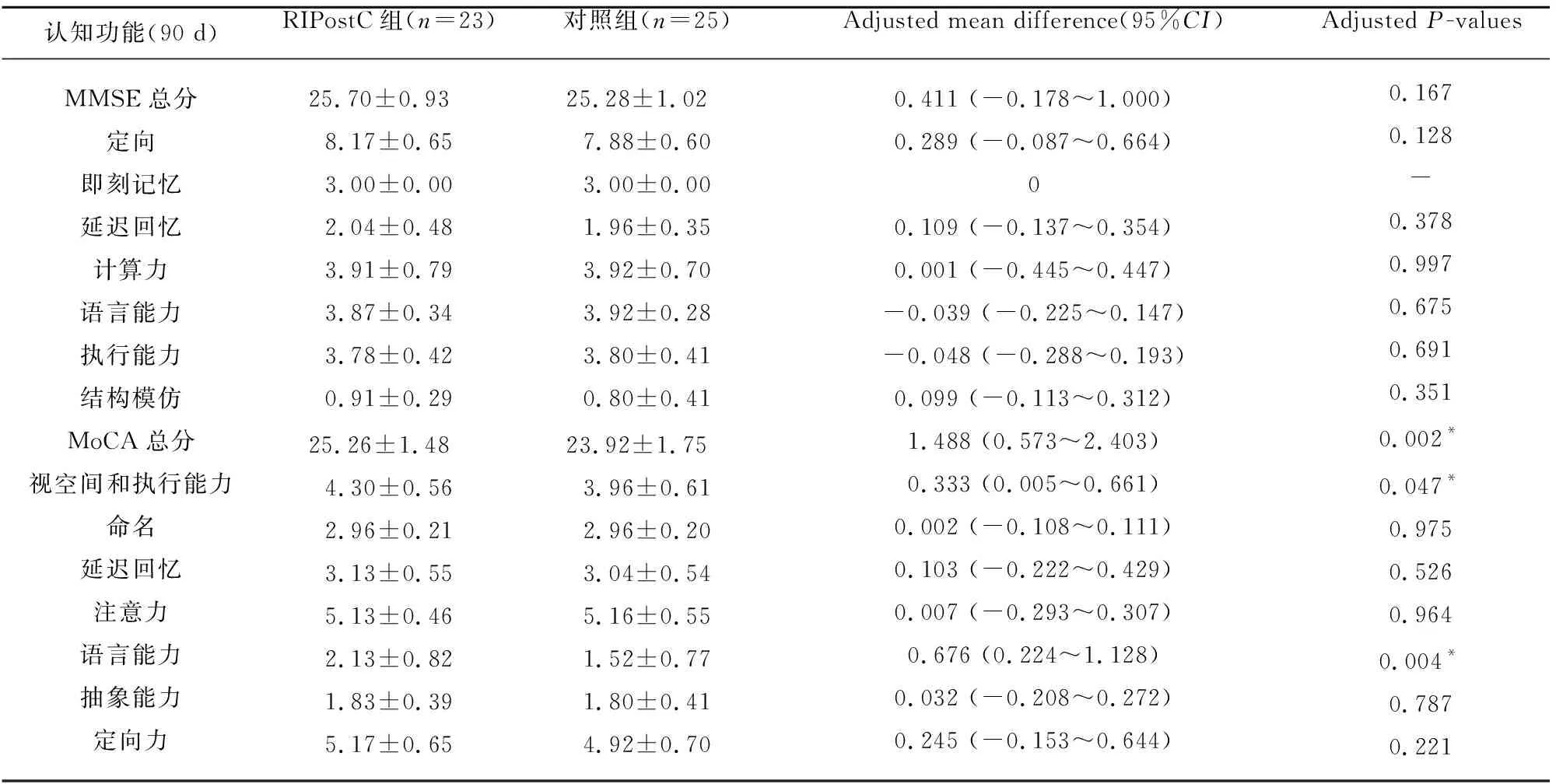
表3 两组患者90 d时认知功能比较
注:MMSE:简明精神状态量表;MoCA:蒙特利尔认知评估量表;采用多元线性回归控制年龄和入院时NIHSS评分,*P<0.05

表4 两组患者90 d时神经功能评分比较
注:Mean:均数±标准差;Median:中位数(四分位数);mRS:Modified Rankin Scale;BI:Barthel Index;NIHSS:National Institute of Health Stroke Scale;采用多元线性回归控制年龄和入院时NIHSS评分,*P<0.05
卒中后认知功能损害在脑卒中患者中普遍存在,多达72%的患者会在脑卒中后出现各种形式的认知功能障碍[8]。卒中后痴呆是造成脑卒中后神经功能残疾和死亡的主要原因之一,因此,降低脑梗死后认知障碍的发生率,减少认知功能的损伤,对脑梗死后认知障碍的防治尤为重要。Arba等[9]对脑卒中患者进行长达3 y的随访调查中发现PSCI不仅与年龄、卒中的严重程度、脑血管病危险因素相关,还有肢体的残疾有显著相关性,本研究中对急性脑梗死患者随访90 d发现RIPostC组NIHSS评分优于对照组,BI指数优于对照组,差异有统计学意义。RECAST研究[7]表明90 d时肢体缺血处理组与对照组MMSE评分无差异,但MMSE量表在检测轻度认知障碍上敏感度较低,仍需进一步研究探讨。Wang等[10]研究表明,肢体缺血后处理可减缓MoCA中视空间和执行功能子项目评分的下降,减缓脑小血管病患者的认知功能下降。我们对急性脑梗死患者随机进行肢体缺血后处理/对照,随访90 d时进行认知功能评价,发现两组患者MMSE及MMSE子项目分差异无统计学意义,MoCA总分及MoCA中视空间和执行功能、语言功能子项目分RIPostC组高于对照组,差异有统计学意义(P<0.05),提示RIPostC可减缓卒中后认知功能的下降,尤其是视空间和执行功能,语言功能方面的发展。
RECAST研究发现[7],肢体缺血处理可增加急性缺血性卒中患者HSP27的表达,另有一项研究发现,HSP70表达的增多与血管性因素相关的老年性认知障碍有关[11]。我们比较入院时、病程7 d、病程14 d两组患者血清HSP27和HSP70发现,随着脑梗死病程的延长,两组患者血清HSP27含量先下降后升高,肢体缺血后处理组明显高于对照组,肢体缺血后处理组中HSP70表达逐渐升高,对照组逐渐降低,对比90 d时认知功能的评估,提示肢体缺血后处理可能通过上调HSP27和HSP70的表达对脑梗死后认知障碍患者进行保护作用。
综上所述,肢体缺血后处理治疗急性脑梗死后认知障碍安全、有效,耐受性好,可显著减缓认知功能的损害。但本研究样本量较小,入组时并未对两组患者的认知功能进行评分,得出的结论可能存在一定偏倚,尚需进一步进行大规模临床对照研究从而得出较为客观、准确的结论。
