双吻合器PPH与直肠黏膜柱状结扎术治疗直肠黏膜脱垂比较
2018-09-28高峰
高 峰
(平顶山市鲁山县人民医院普外科,河南 平顶山 467300)
直肠黏膜层松弛下垂或套叠,脱出肛门外即为直肠黏膜脱垂,多发生于老年体弱者、产妇及儿童[1],并以排便困难、潮湿瘙痒、便血、肛门坠胀等为主要临床表现,严重影响患者生活质量[2]。目前,治疗直肠黏膜脱垂的常规术式系直肠黏膜柱状结扎术,虽可在一定程度上改善患者临床症状,但仍存在疼痛程度重、手术时间长等问题[3-4]。因此,寻找一种更为有效的术式缩短患者手术时间,减轻术后疼痛尤为重要。本研究对我院72例直肠黏膜脱垂患者进行两种治疗方式的比较,报告如下。
1 资料与方法
1.1 一般资料 将2015年8月至2017年2月在我院进行治疗的直肠黏膜脱垂患者72例纳入研究,按随机数字表法分为对照组和观察组。对照组36例,其中:男8例,女28例;年龄30~69岁,平均(46.3±8.9)岁;直肠黏膜脱垂分度:Ⅰ度5例,Ⅱ度24例,Ⅲ度7例。观察组36例,其中:男9例,女27例;年龄30~70岁,平均(46.5±9.1)岁;直肠黏膜脱垂分度:Ⅰ度5例,Ⅱ度25例,Ⅲ度6例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究已通过我院伦理委员会审核。
1.2 入选标准 (1)纳入标准:①以排便困难、肛周潮湿、瘙痒、便血、肛门肿胀、直肠脱出等为主要临床症状者;②经肛门镜检查发现直肠黏膜向下堆积造成肠腔阻塞者;③自愿签署知情同意书者。(2)排除标准:①月经及哺乳期妇女;②伴直肠肿瘤者;③并发严重的肝、肾、造血系统功能障碍者;④大便失禁,肛门括约肌及肛门松弛者。
1.3 方法 对照组行直肠柱状结扎术治疗:在扩肛后的7点位使用长18 cm的止血钳将齿状线上1.5 cm的直肠黏膜约4.5 cm处纵行夹住,并翻至肛门外侧。为使其膨胀,在黏膜下层进行消痔灵注射,贯穿式缝合于止血钳下,并在不结扎的基础上采用褥式对两针间实施缝合,之后于3点、11点位置进行结扎手术,同时将止血钳去除,术后放置凡士林纱条在肛门处并实施引流。观察组行双吻合器PPH:常规消毒铺巾,腰麻后,患者取截石位。在扩肛至4指的前提下将特制肛管扩张器置入并固定。在齿状线上2 cm处的7点位使用7号丝线行单荷包缝合,并在对侧9点位贯穿一根丝线作为牵引线,每针的进针点即为前一针的出针点,深达部分肌层,荷包缝合1周后,将缝线器取出。在荷包线上方插入吻合器(33 mm PHH03,美国强生公司),将荷包线收紧并结扎,通过带线器拉出荷包,并对荷包线进行牵引,旋转并击发吻合器,保证预定切除的直肠黏膜进入吻合器腔内。而为避免女性患者发生直肠阴道瘘,则需在阴道后壁黏膜没有损伤的情况才可进行击发。30 s后进行止血,并将吻合器旋开,旋出腔管内,对切下直肠黏膜环进行检查。在第一次吻合上方约2~3 cm处使用相同的方法进行第二次荷包缝合,并将直肠黏膜切除。手术结束后,将0.1%肾上腺素止血海绵纱条填塞吻合口。术后当日叮嘱患者屈膝侧卧,使术区肌群松弛,缓解疼痛;出现小腹坠胀疼痛者可行热敷疗法缓解,若效果不显著则使用双氯芬酸钠肠溶胶囊行对症止痛治疗。
1.4 评价指标 (1)手术相关指标:记录两组手术时间及住院时间。(2)VAS评分[5]:分别于术后第1天、第2天、第3天采用VAS评分评估患者疼痛程度,0分为无痛,10分为剧烈疼痛;(3)并发症:统计术后近期并发症(术后出血、感染等)及远期并发症(排便困难、直肠狭窄)发生率。
1.5 统计学方法 采用SPSS 21.0软件处理数据,手术相关指标及术后VAS评分组间比较行t检验,并发症发生情况组间比较用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 手术相关指标比较 观察组住院时间、术中失血量、手工缝合次数及手术时间均优于对照组,差异有统计学意义(P<0.01)。见表1。

表1 两组手术相关指标对比
2.2 术后VAS评分比较 与对照组比较,观察组术后第1天、第2天、第3天的VAS评分均较低,差异有统计学意义(P<0.01)。见表2。

表2 两组术后VAS评分对比
2.3 并发症发生情况比较 两组近期并发症及远期并发症发生率比较,差异无统计学意义(P>0.05)。见表3。
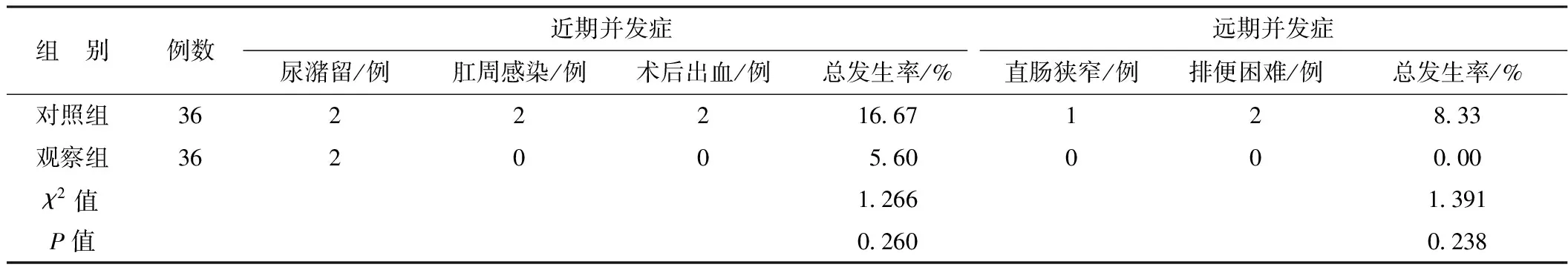
表3 两组并发症发生情况比较
3 讨 论
直肠黏膜脱垂是一种不完全性直肠脱垂,其发生的主要原因为支撑组织损伤及盆腔肌群功能减退引发的收缩无力、会阴降低[6-7]。当患者腹压增加时将造成直肠脱出肛外,严重的将合并部分乙状结肠脱出,影响患者生活及工作。因此,及时采取有效措施对患者进行治疗尤为重要。
临床上常使用直肠黏膜柱状结扎术对直肠黏膜脱垂患者进行治疗,可在切除多余直肠黏膜的基础上,有效纠正异常解剖结构,但仍存在无法将多余变性组织完全切除及术后无法将正常解剖结构完全恢复等问题[8]。本研究中,观察组手术时间、术中失血量、手工缝合次数及住院时间均少于对照组,表明双吻合器PPH的理论基础为内痔的肛垫下移,经吻合器环形将多余的直肠下端黏膜和黏膜下层切除[9-10],可在直肠黏膜切除的同时进行吻合,加之其操作较为简单,因而缩短了手术时间;同时,吻合钉形成的无菌性炎症及吻合口瘢痕的形成,有助于直肠壁肌层将直肠黏膜有效固定,促进直肠正常解剖位置恢复[11],可减少手工缝合次数,有助于经肛门排出粪便,促进患者恢复;此外,术中将直肠上段动脉分支切断,可促进痔核血量减少,充分发挥断流的作用,达到治疗的目的。本研究中,观察组术后第1天、第2天、第3天VAS评分均显著低于对照组,证实双吻合器PPH可有效减轻患者术后疼痛程度,促进患者术后恢复。双吻合器PPH可将脱垂黏膜切除,促进大便的通畅性增加,同时为防止直肠前突上方处的直肠黏膜有新的外科颈口形成,增加直肠前突修补部分组织张力[12],进而有效减少术后疼痛程度,缩短患者恢复时间。本研究中,两组并发症发生率差异不显著,表明双吻合器PPH具有和直肠黏膜柱状结扎术相似的安全性。双吻合器PPH环形切除松弛的直肠黏膜,通过倒置的圆形“三角凳”的固定形状可较好固定松弛的直肠黏膜,且时间较长,故远期效果较好。但本研究中远期效果两组比较无显著性差异,可能与样本数量较少有关,还需进一步扩大样本进行研究。
综上所述,双吻合器PPH和直肠黏膜柱状结扎术治疗直肠黏膜脱垂均具有较好的效果,但双吻合器PPH可缩短手术时间,降低术后疼痛程度,促进患者恢复。
