妊娠期胆汁淤积症并发噬血细胞综合征1例并文献复习
2018-09-27丁莎莎
张 瑜,丁莎莎
(1.南京医科大学附属苏州医院/苏州市立医院北区检验科,江苏苏州 215008;2.苏州大学附属第一医院血液病研究所,江苏苏州 215008)
噬血细胞综合征(HPS)又称噬血细胞性淋巴组织细胞增多症(HLH),是一组因遗传性或获得性免疫缺陷导致的以过度炎性反应为特征的疾病。分为原发性和继发性两类,前者为常染色体隐性遗传病,后者可由感染、免疫和肿瘤所致。婴儿或儿童HPS以原发多见,成人多为继发,病情凶险,预后不佳[1]。妊娠期继发HPS病例更为少见。本研究报道妊娠期胆汁淤积症继发HPS 1例,分析其疾病进展及经验教训,希望能够尽早诊断,为治疗提供时机,增加母体及胎儿的存活率。
1 临床资料
1.1一般资料 患者王某,女,35岁,孕23+4周,门诊拟“发热伴胎心加快4 d”于2017年7月31日收住入院。患者末次月经2017年2月18日,妊娠后在某国外医院建卡行常规妊娠监督,无特殊不适。2017年5月起自觉皮肤瘙痒,四肢较严重,日光照射后加重,自觉全身皮肤黏膜、巩膜轻度黄染,大便无异,未诊。
1.2病程 2017年7月30日无明显诱因发热,腋下温度最高达39.5 ℃,伴寒战,无鼻塞、流涕,无胸闷、气急,无恶心呕吐,无腹泻、无尿痛尿急,白细胞计数:5.71×109/L(中性粒细胞百分比:54.3%,淋巴细胞百分比:30%);红细胞计数:3.61×1012/L;血红蛋白:102 g/L,血小板计数:132×109/L;C反应蛋白:26 mg/L;尿胆原(4+),尿胆红素(3+);超声检查:单活胎,臂位,双顶径60 mm,胎心率158~164次/分钟。胎盘位置为后壁,羊水成熟度0级,羊水深度57 mm。拟病毒性急性上呼吸道感染,予头孢丙烯、清开灵、对乙酰氨基酚口服,体温下降,后体温又上升。2017年8月1日门诊复诊,血常规:白细胞计数 6.57×109/L(中性粒细胞百分比62%,淋巴细胞百分比24%);C反应蛋白:40 mg/L。尿常规:尿胆原(+),尿胆红素(+)。测体温38.9 ℃,予头孢西丁抗炎、补液治疗,效果欠佳,后收住入院。入院查体:体温,38.9 ℃;血压,124/79 mm Hg;脉搏,108次/分钟;呼吸,20次/分钟。神清、精神可。全身未及明显淋巴结肿大、皮肤无瘀点瘀斑,双下肢可见陈旧性皮疹,心、肺及妇科等查体未见阳性体征。入院完善各项常规指标,生化指标:钾3.05 mmol/L、丙氨酸氨基转移酶366 U/L、天门冬氨酸氨基转移酶646 U/L、乳酸脱氢酶734 U/L、羟丁酸脱氢酶410 U/L、总胆红素113.2 μmol/L、直接胆红素55 μmol/L、总蛋白40.8 g/L、清蛋白22.9 g/L、总胆汁酸21.4 μmol/L、C反应蛋白33.4 mg/L;甘胆酸495 μg/dL;凝血指标无异常;肝炎病毒、人类免疫缺陷病毒(HIV)抗体、梅毒抗体筛查均阴性;抗核抗体初筛及自身抗体阴性;病原体血清学检测(巨细胞病毒、风疹病毒、单纯疱疹病毒、弓形虫抗体)阴性、EBV-IgM阴性、EBV-IgA阴性、EBV-IgG阳性;肥达反应阴性;血培养阴性;T-SPOT阴性;CD3+CD8+T淋巴细胞占45.2%;分泌物培养:解脲支原体菌量≥104cfu/L。入院拟诊:“妊娠期胆汁淤积症、发热待查”。治疗上监测体温、血压、胎心胎动,予注射用丁二磺酸腺苷蛋氨酸1.0每天1次静滴保肝,熊去氧胆酸胶囊每次500 mg,每天口服2次降胆酸、枸橼酸钾口服补钾、泰诺林口服加地塞米松静滴退热。期间体温最高达39.5 ℃,治疗后下降,体温升降反复。期间外周血细胞数出现持续迅速下降,2017年8月2日查血常规,白细胞总数下降至1.46×109/L,人工复片见形态异型淋巴细胞占18%,血红蛋白下降至91 g/L。2017年8月5日白细胞总数1.0×109/L,血红蛋白85 g/L。2017年8月6日起输注白蛋白及人免疫球蛋白,并输注悬浮少白红细胞悬液,2017年8月7日白细胞总数0.75×109/L、血红蛋白105 g/L。同时继续予还原型谷胱甘肽、注射用丁二磺酸腺苷蛋氨酸、复方甘草酸苷保肝退黄,皮下注射重组人粒细胞因子注射液等升白细胞,比阿培南抗感染,血象未见明显好转。2017年8月11日检查显示铁蛋白大于1 000 ng/mL;骨髓穿刺涂片见噬血细胞。怀疑HPS转入苏州大学附属第一医院血液科继续治疗并进一步完善相关检查。免疫球蛋白G 11.4 g/L、免疫球蛋白M 0.3 g/L、免疫球蛋白A 0.5 g/L、B因子 12.3 mg/mL、Kappa轻链 647 mg/mL、Lammda轻链 466 mg/mL、补体4 0.18 g/L、补体3 0.85 g/L;CART细胞因子:IL-6 6.6 pg/mL、IL-10 26.9 pg/mL、IL-4 4.2 pg/mL、IL-2 2.4 pg/mL、IL-17A 3.9 pg/mL、IFNR 4.3 pg/mL、肿瘤坏死因子(TNF)-α 1.6 pg/mL;CMV-DNA阴性、EBV-DNA阴性。PET-CT结果无特殊异常;复查骨髓涂片见噬血细胞(图1);淋巴瘤免疫分型及染色体检查阴性;NK细胞活性缺失。根据组织细胞学会2004 HPS诊断标准,该患者符合其中5条,HPS诊断成立。治疗上继续保肝退黄,予头孢哌酮钠和舒巴坦钠抗感染、阿昔洛韦抗病毒,皮下注射重组人粒细胞因子注射液升白细胞,补充清蛋白及人免疫球蛋白,输注悬浮少白红细胞悬液等支持治疗,患者外周血象逐渐改善。由于治疗上相关药物可能对胎儿发育产生影响,家属表示理解,优先诊治孕妇,待病情稳定,于2017年8月21日行引产术,2017年8月25日,病情稳定出院。
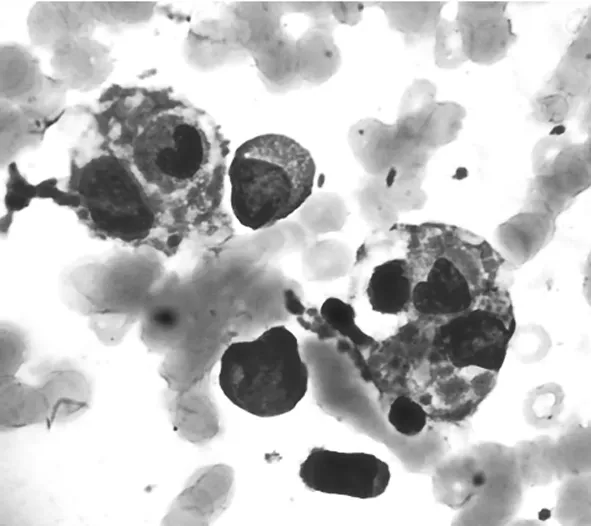
图1 骨髓中的噬血细胞(×100)
2 讨 论
本病例青年女性,孕23+周,“发热伴胎心加快4 d”入院,患者皮肤瘙痒、肝功能异常、胆汁酸水平升高、甘胆酸水平升高,确诊妊娠期胆汁淤积症无异议[2]。且以发热、持续性血细胞减少为主要首发症状,入院后积极寻找发热原因,常见病原体检测阴性,风湿系统检查阴性,PET-CT检查无特殊异常,淋巴瘤免疫分型及染色体检查阴性。该患者发热持续一周以上,最高体温39.5 ℃;血细胞减少;骨髓中见噬血细胞;铁蛋白升高大于1 000 ng/mL;NK细胞活性缺失等5项符合HPS诊断标准,确诊HPS。
目前,认为HPS或HLH是由不同原因导致的以过度炎症反应综合征为共同临床表现的一组疾病[3-5]。HLH可分为两大类,即原发性和继发性HLH。原发性HLH包括家族性HLH、Chediak Higashi综合征、Griscelli综合征、X连锁淋巴增殖性(XLP)疾病、Wiskott-Aldrashi综合征(WAS)等,且目前已有相关基因可检测,如perforin(PRF1)、Munc13-4(UNC13D)、Syntaxin11(STX11)、Munc19-2(STXBP2)、STXBP1、RAB27A等[6-7]。继发性HLH通常指多种因素导致的具有HLH临床特征的疾病群,多见于病毒等病原体感染、自身免疫性疾病及恶性肿瘤。
HLH在儿科发病率较高,因此目前针对儿童HLH的基因学发病机制已经被很好的研究,而成人HLH,尤其是妊娠期继发HLH依然是各方研究的一个方向[7]。经文献查询,2015年NOR等[6]报道了14例,到目前已知有报道的病例新增14例。对这些病例进行统计发现妊娠期继发HLH的诱发原因为:(1)感染类共11例,分别是EB病毒4例、单纯疱疹病毒-2共2例、HIV/疟疾1例、微小病毒B19共2例、巨细胞病毒1例、结核分枝杆菌1例。(2)自身免疫性疾病共7例,分别是系统性红斑狼疮3例,盘状红斑狼疮1例、成人Still′s病1例、自身免疫性溶血性贫血1例、原发性干燥综合征1例。(3)血液肿瘤1例。(4)其他原因及诱因不明的共9例。目前2004版诊断标准一直被广泛采用,且主要是被推荐于儿科HLH的诊断,然而对于成人继发性HLH,尤其是妊娠期继发HLH是否需要提出其他的诊断标准来补充就显得非常必要了[5]。由于妊娠期继发HLH的病例非常少见,并且妊娠继发HLH与妇产科其他疾病例如HEELP综合征(溶血、肝酶升高、血小板减少)有某些相似的临床表现,导致妊娠期继发HLH的早期诊断更加困难[3,6]。在妊娠期继发HLH的诊断中,骨髓涂片检查是非常必要的,骨髓中见到噬血细胞是诊断的一个重要证据。
然而,由于骨髓检查的敏感性不高,并且在一些原发性病例标本中不一定都能找到噬血细胞,因此并不能仅凭这一项检查作出决定性的诊断,因此在临床实际工作中对高度怀疑该病的患者应多次不同部位穿刺。而且NK细胞活性及可溶性CD25检测并不是所有医院都有开展,这对妊娠期继发HLH的早期诊断提出了更多的挑战[5]。分析本病例,从患者开始发热到行骨髓穿刺涂片检查,中间经历了12 d,如果能够对妊娠期继发HLH有一定的警惕,是否可以更早地做出诊断从而尽早相应的治疗,获得更好的预后呢?该患者处于妊娠这一特殊时期,因此治疗过程中仅使用了糖皮质激素,成功控制了疾病的进展使得产妇得以存活。有研究认为,尽管继发性HLH准确的病理机制仍然不是很清楚,但是原发性HLH与继发性HLH都是对细胞毒性T细胞及NK细胞功能产生损伤,以及T淋巴细胞的过度活化。可溶性CD25就是反映了T细胞的活性。MAYAMA等[5]在外周血涂片中发现了一些异型淋巴细胞,可以解释为巨细胞病毒感染后刺激所致。
回顾本病例,同样也在外周血涂片中发现一些异型淋巴细胞,虽然常见病原体检查阴性,但是由此可以猜测虽然没有感染常见病原体,但并不能完全排除其他病原体感染,因此疾病初期抗病毒治疗不应放松。WAHBI等[8]报道微小肝脂肪变性诱发了妊娠期HLH,据此回顾分析本病例患者长时间患有妊娠期胆汁淤积症而未诊治,可能诱发了本次妊娠相关HLH的发生,这需要更多的病例及研究来证实。许多患者在疾病初期的临床表现可能并不完全符合诊断标准,但随着疾病的进展会相继出现,因此对临床高度怀疑本病的患者,不应拘泥于诊断标准,必要时可早期给予相应的治疗,以防止病情进展至不可逆转的阶段。比如MAYAMA等[5]报道的病例仅符合了4条标准,但是由于迅速处理,及时给予泼尼松等类固醇激素及其他相应的支持治疗,使母亲和胎儿都获得了较好的预后。这些病例表明妊娠期继发HLH的早期诊断有一定困难,因此对不明原因的发热、血细胞减少、高铁蛋白血症患者应保持对HLH的警惕性,早诊断早治疗。
