国产明视插管软镜对经口气管插管血流动力学和应激反应的影响*
2018-09-20
(南方医科大学附属小榄医院 麻醉科,广东 中山 528415)
气管插管操作是全身麻醉中最强烈的有害刺激之一,可引起剧烈的应激反应。临床表现为血压骤升和心率(heart rate,HR)显著增快等严重的心血管反应,增加心肌耗氧量,可诱发或加重心肌缺血、缺氧,严重者甚至导致患者心脑血管意外的发生[1]。降低气管插管操作引起的应激反应程度,维持患者血流动力学稳定是全身麻醉管理的重点。国产明视插管软镜是用于气管插管的新型便携式电子软镜,具有结构设计轻巧、插管操作方便、改善声门显露、降低插管难度、气管插管成功率高和并发症少的显著优势[2-9]。本研究拟对比观察国产明视插管软镜与Macintosh直接喉镜对全身麻醉诱导患者经口气管插管时应激反应的影响,为临床麻醉应用提供理论参考。
1 资料与方法
1.1 一般资料
本研究经南方医科大学附属小榄医院医学伦理委员会批准,手术患者及其家属均签署了麻醉知情同意书。择期需经口气管插管全身麻醉手术患者60例,美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅰ或Ⅱ级,年龄20~62岁,男32例,女28例,身高148~187 cm,体重43~88 kg。排除标准:严重心血管疾病,长期服用影响血压和HR的药物、重要脏器功能不全患者,本人和家属对麻醉药有过敏史,Mallampati评分法的Ⅲ或Ⅳ级患者,口腔颌面部畸形者。采用随机数字表法将60例患者分为国产明视插管软镜组(V组)和Macintosh直接喉镜组(M组),每组30例。两组患者年龄、性别、ASA 分级、体重、身高和Macintosh分级等一般情况比较差异均无统计学意义(P>0.05),具有可比性。见表1。
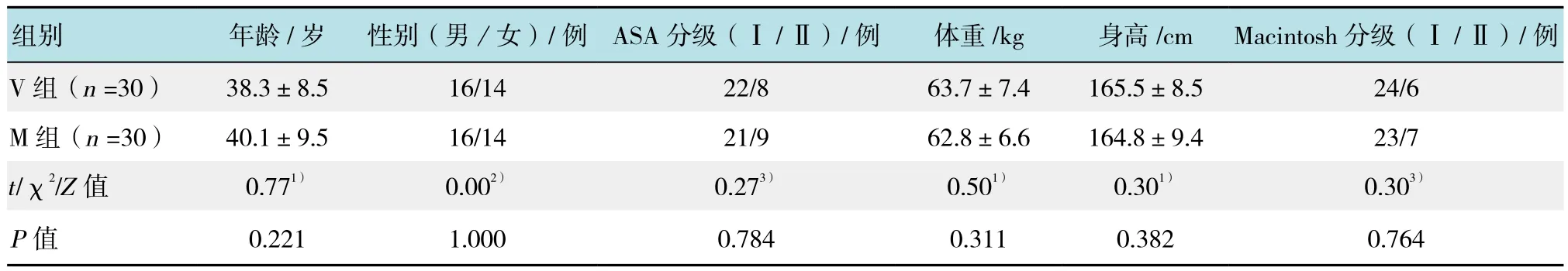
表1 两组患者一般资料比较Table 1 Comparison of the general data between the two groups
1.2 麻醉方法和插管方法
全部患者均术前禁食8 h,禁饮2 h。入室建立上肢静脉通道后,静脉输注乳酸钠林格氏液5 ml/kg,万汶5 ml/kg。经左侧桡动脉穿刺置管监测有创血压(invasive blood pressure,IBP)。多功能监护仪常规监测收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)、平均动脉压(mean arterial pressure,MAP)、HR、心电图(electrocardiogram,ECG)、脉搏血氧饱和度(pulse oxygen saturation,SpO2)、Narcotrend 指数(narcotrend index,NI)。取患者平静10 min后的数值为基础值。全身麻醉诱导:依次静脉注射舒芬太尼0.4μg/kg,丙泊酚2.0 mg/kg,阿曲库铵0.6 mg/kg,麻醉面罩加压给氧去氮3 min后NI值降至40~60时进行经口气管内插管操作。全身麻醉维持:丙泊酚、瑞芬太尼静脉泵注,维持麻醉深度NI在40~60之间。肌松维持:阿曲库铵间断静脉注射。经口气管插管操作均由同一位具有丰富临床工作经验、熟练掌握国产明视插管软镜(型号A41,珠海迈德豪医用科技有限公司)和Macintosh直接喉镜气管插管技术的麻醉医师完成。两组患者均取去枕平卧位。两组患者均应用同一种品牌的气管导管(男性患者:均应用内径7.5 mm的气管导管;女性患者:均应用内径7.0 mm的气管导管)。V组采用文献[5]报道的咬嘴辅助下单人操作明视插管软镜经口气管插管方法,M组采用传统的Macintosh直接喉镜3号镜片行常规经口气管插管。每例患者经口气管插管时间不超过60 s,气管插管操作次数不超过2次,否则退出本课题研究。
1.3 观察指标
观察记录两组患者声门暴露时间和气管插管时间,记录两组麻醉诱导前(T1)、麻醉诱导后(T2)、声门暴露时(T3)、气管插管后 1 min(T4)、3 min(T5)、5 min(T6)时的 SBP、DBP、HR 和 NI,在 T1、T4、T6时采集患者静脉血检测肾上腺素(epinephrine,E)、去甲肾上腺素(norepinephrine,NE)和血浆皮质醇(cortisol,CORT)的浓度。
1.4 统计学方法
应用SPSS 17.0软件进行统计分析,计量资料以均数±标准差(±s)表示。组内均数比较采用配对t检验,组间比较采用成组t检验,等级资料比较采用Wilcoxon秩和检验,计数资料比较采用χ2检验。以P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者气管插管期间血流动力学指标
表2 两组患者不同时点血流动力学指标和NI的比较 (±s)Table 2 Comparison of hemodynamics and NI at different time points between the two groups (±s)
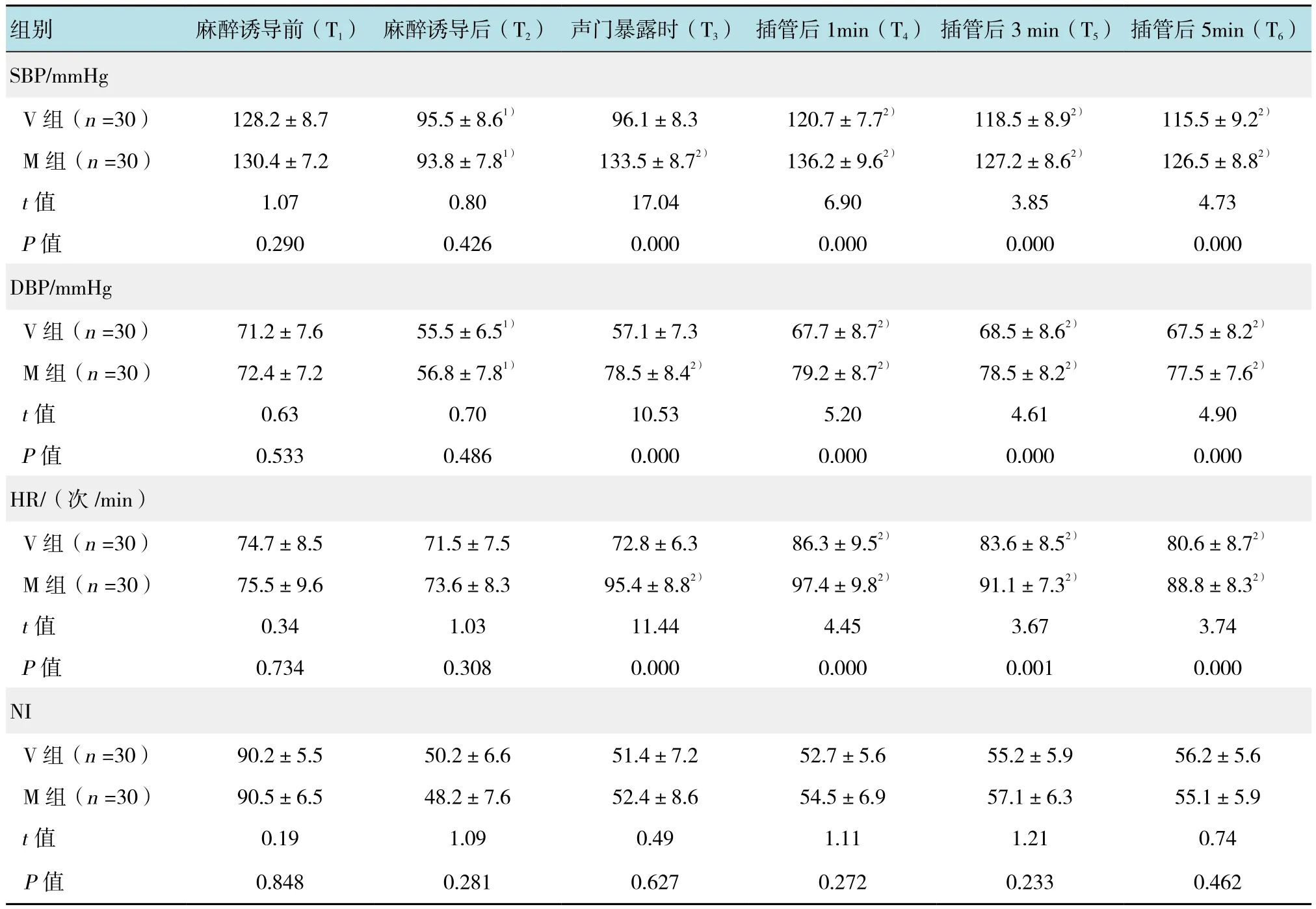
表2 两组患者不同时点血流动力学指标和NI的比较 (±s)Table 2 Comparison of hemodynamics and NI at different time points between the two groups (±s)
注:1)与T1比较,t =8.05~18.89,P =0.000;2)与T2比较,t =4.34~18.78,P =0.000
组别 麻醉诱导前(T1) 麻醉诱导后(T2) 声门暴露时(T3) 插管后1min(T4) 插管后3 min(T5) 插管后5min(T6)SBP/mmHg V 组(n =30) 128.2±8.7 95.5±8.61) 96.1±8.3 120.7±7.72) 118.5±8.92) 115.5±9.22)M组(n =30) 130.4±7.2 93.8±7.81) 133.5±8.72) 136.2±9.62) 127.2±8.62) 126.5±8.82)t值 1.07 0.80 17.04 6.90 3.85 4.73 P值 0.290 0.426 0.000 0.000 0.000 0.000 DBP/mmHg V 组(n =30) 71.2±7.6 55.5±6.51) 57.1±7.3 67.7±8.72) 68.5±8.62) 67.5±8.22)M组(n =30) 72.4±7.2 56.8±7.81) 78.5±8.42) 79.2±8.72) 78.5±8.22) 77.5±7.62)t值 0.63 0.70 10.53 5.20 4.61 4.90 P值 0.533 0.486 0.000 0.000 0.000 0.000 HR/(次 /min)V组(n =30) 74.7±8.5 71.5±7.5 72.8±6.3 86.3±9.52) 83.6±8.52) 80.6±8.72)M组(n =30) 75.5±9.6 73.6±8.3 95.4±8.82) 97.4±9.82) 91.1±7.32) 88.8±8.32)t值 0.34 1.03 11.44 4.45 3.67 3.74 P值 0.734 0.308 0.000 0.000 0.001 0.000 NI V 组(n =30) 90.2±5.5 50.2±6.6 51.4±7.2 52.7±5.6 55.2±5.9 56.2±5.6 M 组(n =30) 90.5±6.5 48.2±7.6 52.4±8.6 54.5±6.9 57.1±6.3 55.1±5.9 t值 0.19 1.09 0.49 1.11 1.21 0.74 P值 0.848 0.281 0.627 0.272 0.233 0.462
表2显示,与T1时比较,T2时两组患者SBP、DBP均明显降低(P<0.05),HR 无明显变化(P>0.05),T2时两组间SBP、DBP、HR比较差异无统计学意义(P>0.05)。与T2时比较,V组T3时SBP、DBP、HR均无明显变化(P>0.05),T4~ T6时 SBP、DBP 和 HR明显升高(P<0.05),M 组 T3~ T6时 SBP、DBP 和 HR明显升高(P<0.05),且明显高于 V 组(P<0.05)。各时间点两组间NI比较差异无统计学意义(P>0.05)。
2.2 两组患者声门暴露时间和气管插管时间比较
V组声门暴露时间和气管插管时间分别为(19.5±6.4)和(28.6±8.2)s,M组声门暴露时间和气管插管时间分别为(17.8±6.7)和(27.2±7.8)s,两组患者声门暴露时间和气管插管时间比较差异无统计学意义(P>0.05)。
2.3 两组患者气管插管期间应激反应比较
T1时两组患者血浆E、NE、CORT浓度比较差异无统计学意义(P>0.05)。与T1时比较,T4时两组患者血浆 E、NE、CORT浓度明显升高(P<0.05),T4、T6时M组血浆E、NE、CORT浓度明显高于V组(P<0.05)。见表 3。
表3 两组患者不同时点E、NE和CORT浓度的比较 (±s)Table 3 Comparison of the concentrations of epinephrine、norepinephrine and cortisol at different time points between the two groups (±s)
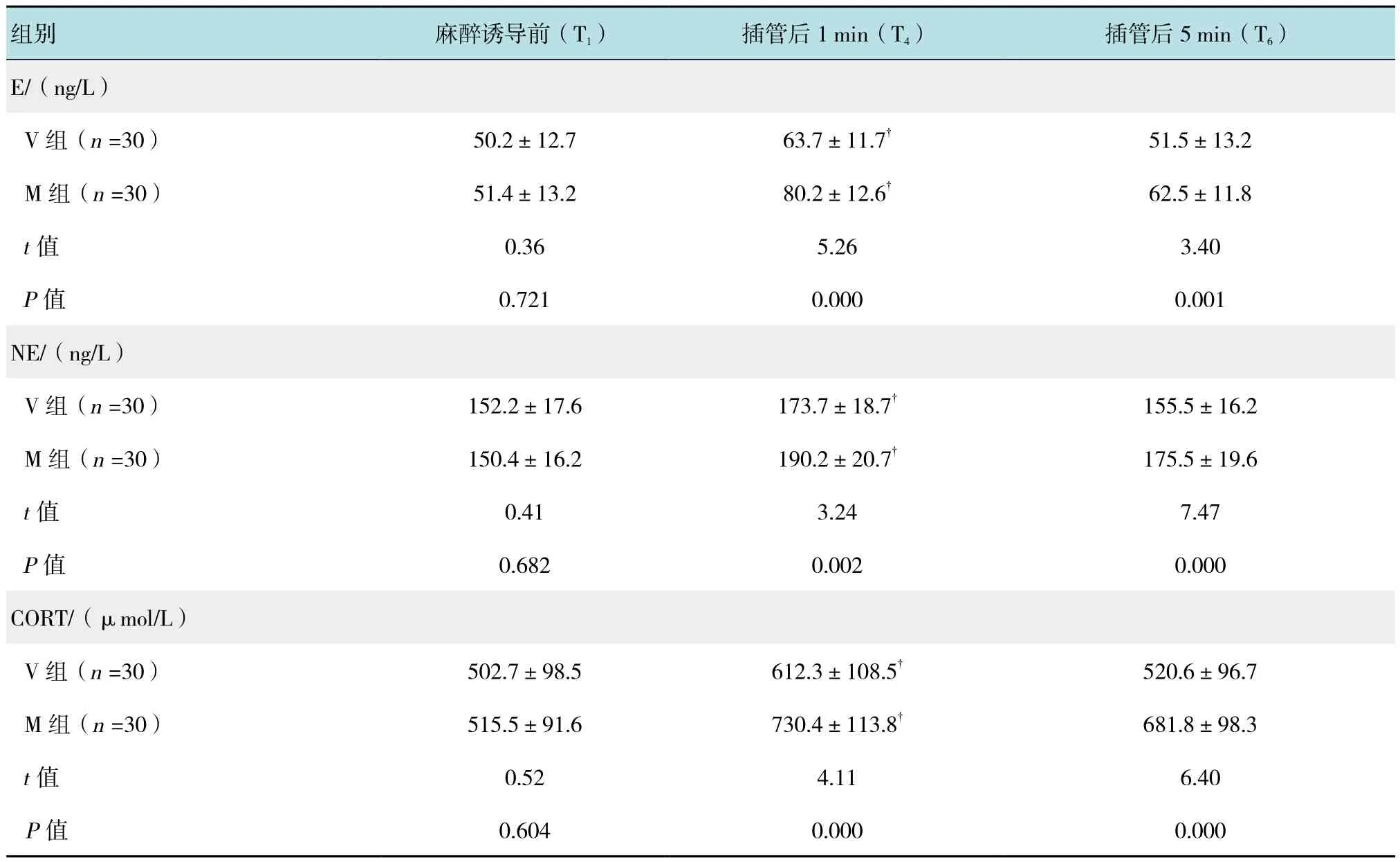
表3 两组患者不同时点E、NE和CORT浓度的比较 (±s)Table 3 Comparison of the concentrations of epinephrine、norepinephrine and cortisol at different time points between the two groups (±s)
注:†与T1比较,t =4.10~8.64,P =0.000
组别 麻醉诱导前(T1) 插管后1 min(T4) 插管后5 min(T6)E/(ng/L)V 组(n =30) 50.2±12.7 63.7±11.7†51.5±13.2 M组(n =30) 51.4±13.2 80.2±12.6† 62.5±11.8 t值 0.36 5.26 3.40 P值 0.721 0.000 0.001 NE/(ng/L)V 组(n =30) 152.2±17.6 173.7±18.7†155.5±16.2 M组(n =30) 150.4±16.2 190.2±20.7† 175.5±19.6 t值 0.41 3.24 7.47 P值 0.682 0.002 0.000 CORT/(μmol/L)V 组(n =30) 502.7±98.5 612.3±108.5†520.6±96.7 M组(n =30) 515.5±91.6 730.4±113.8† 681.8±98.3 t值 0.52 4.11 6.40 P值 0.604 0.000 0.000
3 讨论
在临床麻醉中,麻醉科医师采用各种方法预防和减轻气管插管引起的应激反应和剧烈的血流动力学变化,常用的方法有完善的表面麻醉,各种镇静催眠药物与镇痛药物的联合应用,将利多卡因静脉注射、艾司洛尔、尼卡地平等心血管药物的配合使用等,以及先进的气管插管器械的应用。随着现代医疗器械的发展和进步,气管插管工具逐渐明视化、结构轻巧化,操作简单化,降低了插管难度,减少了气管插管相关并发症。
本研究采用的国产明视插管软镜是用于气管插管的一种新型便携式电子软镜系统,整体结构和气管插管操作方法与纤维支气管镜相类似,本课题组前期研究表明国产明视插管软镜具有结构设计轻巧、插管操作方便、改善声门显露、降低插管难度、气管插管成功率高和并发症少的优点[5-9]。
在本研究中,以临床上常用的Macintosh直接喉镜为对照,结果显示对于熟练掌握国产明视插管软镜和Macintosh直接喉镜操作者,两组均在较短时间内显露声门和完成气管插管,两组声门暴露时间和气管插管时间比较差异无统计学意义(P>0.05)。
在应激反应指标方面,与麻醉诱导前比较,气管插管后1 min时两组患者血浆E、NE、CORT浓度明显升高,气管插管后1 min和5 min时M组血浆E、NE、CORT浓度明显高于V组,表明两种气管插管方式均引起了一定的应激反应,比较而言,使用国产明视插管软镜导致的刺激强度低于Macintosh直接喉镜。
XUE等[10]研究表明,使用Macintosh直接喉镜行气管插管导致的血压升高和HR增快等剧烈的心血管反应包括两个刺激成分:Macintosh直接喉镜对会厌舌根部感受器、喉咽部结构的直接刺激和插入气管导管对患者气管黏膜的直接刺激,激活交感-肾上腺素系统及肾素-血管紧张素系统而导致强烈的心血管应激反应。尤其喉镜对口、咽、喉组织的直接刺激是导致气管插管心血管应激反应的一个重要原因[11]。本研究中,声门暴露时V组SBP、DBP、HR均无明显变化,M组SBP、DBP和HR明显升高,原因可能在于明视插管软镜镜干柔软,无需提起会厌暴露声门,对会厌和咽喉部直接刺激少,而Macintosh直接喉镜需患者头颈部尽量后仰,使口咽喉三条轴线重合,并用力上提会厌以显露声门,对咽喉部刺激强烈。方育等[12]研究结果表明,在整个气管插管过程中,刺激最强烈的操作是气管导管插入气管内,这是导致强烈的心血管反应的主要原因。本研究中气管插管后1、3和5 min时两组患者均出现血压升高、HR增快的现象,M组的SBP、DBP和HR值明显高于同时间点V组,表明两种气管插管方式均引起了一定的血流动力学变化,程度不一,明视插管软镜导致的波动较小,患者血流动力学更稳定。明视插管软镜引导下气管插管只有气管导管插入患者气管内的一次刺激成分,在软镜镜干的引导下,气管导管插入顺畅,减少了对气管黏膜的强烈刺激。而Macintosh直接喉镜显露声门的直接刺激和插入气管导管两个刺激成分的叠加效应,使气管插管后血流动力学波动明显。
本研究采用Narcotrend麻醉与脑电意识深度监测仪监测并调控患者的麻醉深度,确保在合适的麻醉深度下施行气管插管,这也是减轻患者应激反应、稳定血流动力学、保障患者麻醉安全的有效手段。
综上所述,与Macintosh直接喉镜相比较,采用国产明视插管软镜经口气管插管应激反应较轻,患者血流动力学更稳定。
