钠梯度对维持性血透患者超滤量及血压的影响
2018-09-17王汉清马骏董蓓晔杜秀秀
王汉清,马骏,董蓓晔,杜秀秀
[上海市静安区中心医院(复旦大学附属华山医院静安分院)肾内科,上海 200040]
对于罹患慢性肾衰竭,尤其维持性血液透析(HD)的患者,肾脏维持水钠平衡的能力严重受损或丧失,钠平衡主要取决于饮食中的钠摄入和透析中的钠清除[1]。目前透析中心往往采用相对高钠的碳酸氢盐透析液(138~140 mmol/L)进行透析治疗,因为高透析液钠浓度可以减少患者的不适和透析失衡综合征的发生[2]。而当患者发生透析中低血压时,也经常以提高透析液钠浓度来进行治疗。然而,当透析液钠浓度高于血钠浓度时,钠离子从透析液中转移至血液,使患者出现正钠平衡,临床表现为口渴、水分控制不佳,导致透析间期体质量增加及高血压的发生[3]。
HD患者血钠水平往往趋向于某一稳定数值。在HD患者中使用相对固定的透析液钠浓度可能使一部分患者出现正钠平衡[4]。因此,实现透析液钠浓度的个体化将有助于避免正钠平衡的发生。本研究旨在界定合适的血透患者钠梯度(透析液钠浓度-透前血钠浓度)范围,并检验其与超滤量、血压之间的关系。
1 资料与方法
1.1 临床资料 回顾性调查2014年1月至2016年12月于静安区中心医院血液透析中心行维持性血液透析的终末期肾病患者。维持性血液透析2年以上,尿素消除指数(KT/V)≥1.2者可入选。排除标准:(1)严重充血性心力衰竭、急性心肌梗死、血流动力学不稳定;(2)肝硬化,恶性肿瘤,急性感染;(3)频繁发生透析中低血压(IDH),行钠曲线透析者;(4)中途转院及透析过程中实施肾移植术患者。
本中心HD患者透析钠浓度一般均设定为140 mmol/L,少部分经常发生IDH者则会将透析钠浓度提高至141~142 mmol/L,或者采用钠曲线进行透析。
1.2 研究方法 患者血液透析方式均为每周3次,每次4 h。透析机为日机装DBB-26机型。透析器为聚砜膜,膜面积1.3 m2,透析器不复用。根据血管通路情况,血液流速一般为200~250 mL/min,透析液流速为500 mL/min。透析中每隔1小时应用自动血压监测仪测量血压。KT/V通过DaugirdasⅡ的公式进行计算。
透析钠浓度(DNa)由透析机中测定值进行读取,该测值由工程师定期进行校准。钠梯度(SG)则由DNa及血清钠浓度(SNa)通过以下公式进行计算:SG=DNa-SNa。
超滤量(UF)、DNa、透前及透后收缩压由每月血透记录单中获得,血清钠、血钾、血糖、总蛋白、清蛋白、尿素、肌酐、血红蛋白等由血透登记系统中记录的患者自2014年1月至2016年12月的实验数据获得。
血浆渗透压计算:血浆渗透压=2×(血钠+血钾)+尿素+血葡萄糖。
ΔSBP计算:ΔSBP=透前收缩压-透后收缩压。
同时调查降压药物服用情况及透析中低血压的发生频次,透析中低血压定义为:收缩压下降≥20 mm Hg或平均动脉压下降≥10 mm Hg,并伴有打哈欠、出汗、恶心、呕吐、肌肉痉挛等低血压症状。
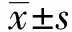
2 结果
2.1 基本资料 符合入选条件的80例中,慢性肾小球肾炎32例,糖尿病肾病25例,高血压肾病13例,多囊肾4例,慢性肾盂肾炎3例,痛风性肾病、糖原累积症及不明原因者各1例。其中男性51例,女性29例;年龄(64±14)岁;干体质量(62±10)kg,透析时间(6.2±3.9)年,高血压药物服用种类平均值1.6±1.2,血透前尿素、肌酐、血红蛋白、总蛋白、白蛋白、血糖及KT/V分别(23.9±6.5)mmol/L,(934±165)μmol/L,(103.2±14.7)g/L,(63.9±6.8)g/L,(32.3±4.1)g/L,(7.7±3.8)mmol/L以及1.4±0.2。
2.2 钠梯度相关数据分析 在80例患者中,血钠值范围133.8~143.3 mmol/L;血钠值为133~137 mmol/L者有37例,138~139 mmol/L者有30例,140~144 mmol/L者有13例。平均血钠水平为(137±2)mmol/L。
透析液钠浓度(DNa)最小值139 mmol/L者3例,最大值141 mmol/L者2例,其余均为140 mmol/L。钠梯度(SG)值最小值为-2.9 mmol/L,最大值为6.2 mmol/L,SG值为(2.4±2.1)mmol/L。
SG和超滤量水平呈显著正相关(r=0.40,P<0.01)(见图1),SG与ΔSBP也呈显著正相关(r=0.38,P<0.01)(见图2)。另外,透前平均血渗透压和透前收缩压与SG;DNa水平与血钠水平未发现具有相关性。

图1 钠梯度(SG)与平均超滤量的相关性

图2 钠梯度(SG)与ΔSBP的相关性
本研究根据SG水平将患者分为2组,SG<3 mmol/L者为A组(43人,54%),SG≥3 mmol/L者为B组(37人,46%)。B组的透前血钠水平显著低于A组[(135.7±0.8)mmol/L比(139.1±1.5)mmol/L,P<0.01],平均超滤量则明显高于A组[(3.0±0.5)kg比(2.3±0.7)kg,P<0.01)。另外,B组降压药物平均应用数量高于A组,但差异无统计学意义,见表1。
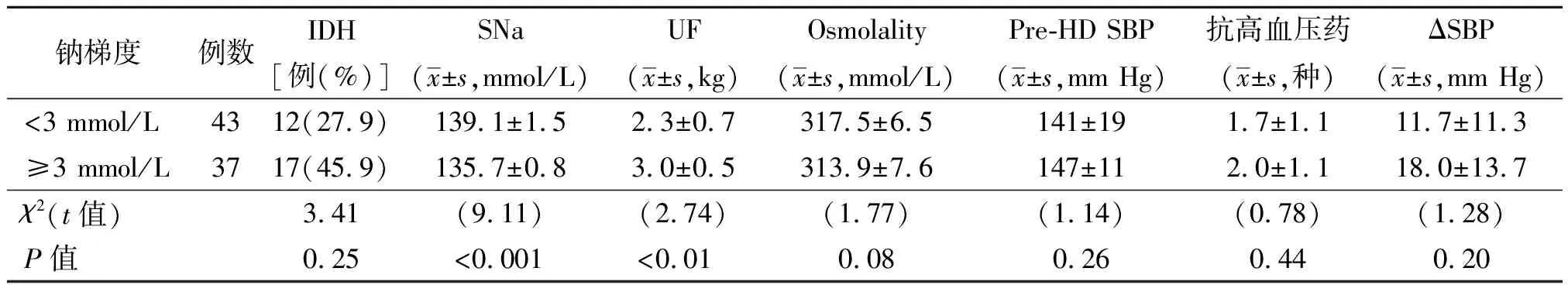
表1 钠梯度<3 mmol/L 组与≥3 mmol/L组血透参数比较
注:IDH为透析中低血压,SNa为血清钠浓度,UF为超滤率,Osmolality为血浆渗透压,Pre-HD SBP为血透前收缩压,ΔSBP为透前收缩压-透后收缩压;所有数据均为1年的平均值。
2.3 SG水平与IDH的相关性分析 1年的血液透析过程中,共有29例患者发生IDH,13例患者发生1次,6例患者2次,5例患者3次,3例患者4次,2例患者5次。发生IDH的患者中17例为B组,12例为A组,但两者差异无统计学意义。
3 讨论
对终末期肾脏病(ESRD)患者来说,由于肾功能的丧失,HD成为清除体内多余钠的主要途径。随着透析技术的发展,透析间低血压和透析失衡综合征的发生率逐渐提高,为了更好地使透析期间血流动力学保持稳定,透析液钠浓度往往维持在一个稍高水平[5]。HD过程中钠主要依靠弥散来清除,弥散主要依赖于透析液和血浆之间的钠梯度,可以分为正钠梯度、等钠梯度及负钠梯度,而这三种不同的钠梯度形式与HD患者的血压变化、透析间期体质量以及预后关系十分密切[6]。
血透中心往往使用稍高的钠浓度,以减少透析中低血压及透析失衡综合征的发生[7]。然而,研究表明,透析患者中血钠的变异系数(CV)仅为1.5%±0.5%[8],因此可以认为每一位血透患者的透前血钠水平往往趋近于某一稳定数值。使用高的透析液钠浓度时,在部分血钠水平偏低的患者中,即出现正钠平衡,最终导致体内总活性钠离子逐渐增加,随之刺激下视丘内的饮水中枢产生渴感,从而使透析间期的体质量增加,导致钠敏感人群高血压的发生[9]。本研究中钠梯度与超滤量(反映透析间期体质量增加量)呈正相关,结果与上述假设一致。另一方面,钠梯度与透析前收缩压并无相关性,但根据钠梯度的分组研究,可以看到在SG≥3 mmol/L的患者,透析前收缩压高于SG<3 mmol/L组患者。
钠梯度与超滤量的正相关性,超滤量增加的结果使得患者在透析过程中更不容易保持血流动力学稳定,表现为透析中收缩压随着钠梯度的增加而降低[10]。同时,有研究表明透析前血钠浓度较低者更易发生透析中低血压且对其耐受性更差,更易合并各种心血管并发症而影响预后[11]。
国外研究发现透析患者SG≥3 mmol/L与住院率及死亡率的增加相关[12]。目前,大多数透析中心将透析液钠浓度设定在138~140 mmol/L,在我们的研究中发现,血钠在133~137 mmol/L的患者占研究对象的46%,这一结果意味着以目前的透析液钠设定值,相当部分的患者SG会高于3 mmol/L。因此本研究引出了一个问题,是否应该将固定透析液钠浓度设定在低于138 mmol/L才更加合理?这也是目前透析领域的一个热门研究方向。有研究显示[13],体内钠有两部分,一部分为渗透活性钠,可造成细胞外液扩张引起血压增高;另一部分为渗透惰性钠,不与水结合,可通过内源性喹巴因样物质抑制Na+/K+ATP酶,引起细胞内钠钙浓度增加,导致血管阻力增加,并可增加组织中血管紧张素II,影响内皮功能而导致血压升高[14]。长期的负钠平衡透析可减轻渗透惰性钠,因此有不依赖容量的降压作用。张立存[15]将透析液钠浓度设定为135 mmol/L治疗透析患者合并顽固高血压取得良好效果,并且发现对低血压、低血糖、心律失常、心力衰竭及透析失衡等不良反应与正常钠组无明显差异。国外也有学者建议把透析液钠浓度减少至134~138 mmol/L[16],认为当透析液钠浓度低于透析前血钠浓度时,透前收缩压可降低,透析间体质量也可减少。另一方面,也有报道透析液钠浓度下降幅度过大导致透析相关并发症明显增加[17]。以目前小样本的研究来看,适当降低透析液钠浓度可以改善血压和透析间期体质量,而不会增加IDH的发生[18]。但由于缺乏大样本的随机对照研究,降低透析液钠浓度是否能真正改善透析患者预后尚存争议。
本研究存在以下不足。首先,本研究中血钠浓度并不是用直接电位法测定,部分测值可能出现假性低钠;第二,透析液钠浓度并非直接测量,而由透析机中测量读取,可能有一定偏差;第三,由于为单中心研究,选取的样本量较小,且观察时间短。
总之,因为透析患者的透前血钠的不同分布,高钠梯度见于相当多的患者,钠梯度与超滤量、ΔSBP、IDH发生率存在相关性。根据每个患者的血钠情况进行个体化处理,可有效地减少透析间期体质量增加,降低透析间期高血压,减少IDH的发生率。
