老年男性2型糖尿病患者睡眠质量相关因素分析
2018-09-17麻红艳刘晓洁葛余浩尹长森常虹杨娟
麻红艳,刘晓洁,葛余浩,尹长森,常虹,杨娟
[中国科学技术大学附属第一医院(安徽省立医院)老年医学科,合肥 230001]
2015年12月国际糖尿病联合会统计数据显示全球已有4.15亿罹患糖尿病,预估计到2040年全世界患有糖尿病患者人数将高达6.42亿。中国糖尿病患者人数居全世界首位,且发病高峰多在70~89岁。睡眠障碍是当今社会普遍存在的一项健康问题,其患病率日趋增高且年轻化。我国山东省的一次调查研究显示有51.99%的老年人存在睡眠障碍,其中一半以上睡眠障碍者伴有失眠[1]。近年来越来越多的研究表明:糖尿病和睡眠障碍间有着错综复杂的关联,互为因果、相互影响,并存在恶性循环。睡眠障碍可引发胰岛素分泌异常和糖代谢紊乱等,促进糖尿病的发生、发展;而糖尿病患者由于受慢性疾病长期的困扰,更容易出现睡眠障碍[2-4]。本研究以老年男性2型糖尿病患者为研究对象,对其睡眠质量进行调查,探讨老年男性2型糖尿病患者睡眠障碍的相关因素,为老年男性2型糖尿病患者综合管理提供指导。
1 对象与方法
1.1 研究对象 选取2015年1月至2017年12月在中国科学技术大学附属第一医院(安徽省立医院)内分泌科及老年医学科住院治疗的60岁以上老年男性2型糖尿病患者162例,均符合1999年WHO糖尿病诊断标准。162例为病例组,年龄范围60~88岁,年龄(72.9±7.9)岁;病程范围1~15.5年,病程(8.7±5.7)年。其中合并糖尿病肾病66例、糖尿病视网膜病变60例、糖尿病周围神经病变48例;使用胰岛素者治疗者98例。病例排除:①1型糖尿病及其他特殊类型糖尿病者;②糖尿病相关急性并发症者;③心功能不全、肝肾功能不全、呼吸衰竭、恶性肿瘤等严重疾病 ;④合并精神疾病、存在智力及认知缺陷者。对照组选取本院同期老年男性非2型糖尿病体检者78例,排除标准同病例组排除条件。对照组年龄范围60~86岁,年龄(71.7±6.8)岁。病例组与对照组在年龄、体质指数(BMI)、收缩压以及舒张压水平比较差异均无统计学意义(均P>0.05)。
1.2 研究方法
1.2.1 临床资料采集 记录所有研究对象年龄、测血压、身高、体质量、计算BMI。记录2型糖尿病患者病程、降糖药物(口服降糖药物,胰岛素)使用情况;由眼科专科医生行散瞳后眼底检查明确糖尿病视网膜病变(排除其他原因引起的视网膜病变);体格检查及神经传导速度(NCV)检查明确糖尿病周围神经病变(排除其他神经疾病及其他原因引起的周围神经病变)。
1.2.2 指标测定 禁食时间超过10 h,次日空腹静脉采血,全自动生化仪测定空腹血糖(FBG)、血肌酐(Cr)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C);高压液相法色谱法测定糖化血红蛋白(HbA1c);免疫比浊法测定尿清蛋白,Benedict-Behre肌酐比色法测定肌酐浓度,计算尿清蛋白/肌酐比值(UACR),当UACR≥30 mg/g诊断为糖尿病肾病。
1.2.3 睡眠质量评估 采用匹兹堡睡眠质量指数(PSQI)量表评价所有研究对象近4周的睡眠情况,该量表由19个自评和5个他评条目构成,评分越高,提示睡眠质量越糟糕。调查员采用问卷调查方式,调查表由研究对象本人独立完成,因视力障碍、文化水平低等原因无法独立完成者由调查员依量表内容询问并如实记录回答结果。判断睡眠质量标准:PSQI总分≥7分者为睡眠质量差,本研究划为睡眠障碍组。
2 结果
2.1 两组睡眠质量比较 病例组PSQI总分高于对照组,差异有统计学意义(P<0.05);病例组在主观睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物的应用和日间功能障碍7个维度得分值均高于对照组(均有P<0.05)。见表1。

表1 病例组与对照组睡眠质量比较分)
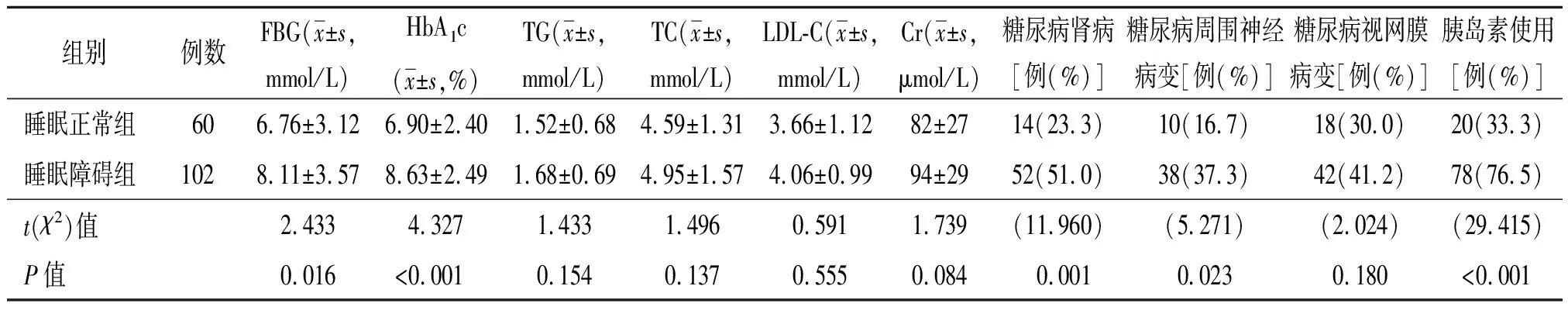
表2 老年男性2型糖尿病患者不同睡眠质量组临床资料比较
注:FBG为空腹血糖,HbA1c为糖化血红蛋白,TG为三酰甘油,TC为总胆固醇,LDL-C为低密度脂蛋白胆固醇,Cr为血肌酐,下表同
2.2 老年男性2型糖尿病患者不同睡眠质量组临床资料比较 根据PSQI总分将162例老年男性2型糖尿病患者分为睡眠正常组(PSQI<7分)和睡眠障碍组(PSQI总分≥7分),其中睡眠障碍者共102例,占63%。与睡眠正常组相比,睡眠障碍组病程长,FBG及HbA1c水平高,且糖尿病肾病、糖尿病周围神经病变发病率高,胰岛素使用率高(均P<0.05);两组在TG、TC、LDL-C、Cr水平比较,差异无统计学意义(均P>0.05)。见表2。
2.3 老年男性2型糖尿病患者睡眠障碍相关因素分析 以是否有睡眠障碍作为因变量,分别以年龄、病程、BMI、收缩压、舒张压、FBG、HbA1c、TG、TC、LDL-C、Cr、UACR、糖尿病周围神经病变、糖尿病视网膜病变以及胰岛素使用为自变量进行多因素Logistic回归分析,结果显示HbA1c、UACR及使用胰岛素与睡眠障碍发生相关(均P<0.05)。见表3。
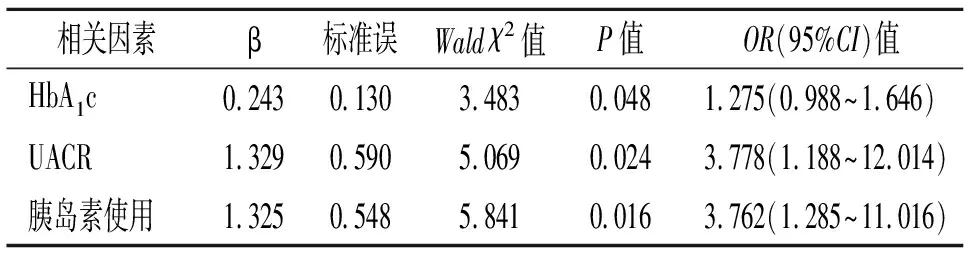
表3 老年男性2型糖尿病患者睡眠质量相关因素logistic分析
注:UACR为尿清蛋白/肌酐比值;胰岛素使用,否=0,是=1,其余变量为连续变量
3 讨论
睡眠在人体健康中发挥重要作用,睡眠障碍与糖尿病、肥胖、高血压及心血管疾病紧密联系[5]。近年来睡眠障碍已被认为是中老年人2型糖尿病发病的重要危险因素,在2型糖尿病人群中睡眠障碍、抑郁更加普遍。van Dijk等[6]在研究中报道糖尿病人群中发生夜尿增多、疼痛、温度觉异常和习惯性打鼾等情况的概率明显增高。一些国外研究[7-8]发现睡眠质量异常在2型糖尿病人群中发生率为45%~55%。本研究以老年男性人群为研究对象,所得的结论与上述一致:在老年人群中2型糖尿病组PSQI得分明显高于非糖尿病组,其在主观睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物的应用和日间功能障碍7个维度得分值均高于非糖尿病人群。以PSQI总分≥7分为切点,本次研究的老年男性2型糖尿病人群中睡眠障碍者占63%,明显高于非糖尿病人群,上述结果进一步证实了睡眠障碍与2型糖尿病有关。
本研究发现睡眠障碍组FBG及HbA1c水平高于睡眠正常组,且多因素logistic回归分析显示HbA1c与睡眠障碍发生相关,提示血糖控制不佳与老年男性2型糖尿病患者睡眠障碍有关,与文献报道[9-10]一致。在糖尿病患者中,糖代谢状态与睡眠状态两者呈现相互作用、双向影响[11]。目前认为睡眠障碍可致交感神经兴奋,夜间生长激素、胰高血糖素、儿茶酚胺、皮质醇等胰岛素拮抗激素分泌增多,干扰血糖稳态;睡眠障碍时人体内炎性因子基因发表上调,出现低炎性反应,增加胰岛素抵抗[12];长期睡眠障碍引起瘦素水平下降[13],胃促生长激素水平增加,患者出现饥饿进而摄食量增加,导致血糖水平升高;同时睡眠障碍者日间困倦、精神状态差造成自主运动减少,血糖增高机会进一步增加[14];此外,睡眠障碍打破生物钟平衡也会引起胰岛细胞分泌胰岛素生物节律紊乱[15],国外一研究[16]显示长期睡眠被剥夺会降低人体内胰岛素分泌水平,导致糖尿病患者血糖水平增高。
本组资料显示在老年男性2型糖尿病患者中,睡眠障碍组的糖尿病肾病、糖尿病周围神经病变发病率较睡眠正常组高,并且胰岛素使用率亦高于睡眠正常组,logistic回归分析结果显示糖尿病肾病以及使用胰岛素与睡眠障碍发生相关。糖尿病微血管并发症包括糖尿病肾病、糖尿病视网膜病变及糖尿病周围神经病变,目前国内外关于睡眠障碍与糖尿病微血管并发症发生的相关性研究有限,有研究指出在校正混杂影响因素后,睡眠呼吸暂停综合征与尿蛋白独立相关[17],也有研究认为炎性因子、氧化应激在睡眠障碍的患者中促发糖尿病肾病的发生、发展中起重要作用[18],不仅如此,睡眠障碍通过对肾素-血管紧张素-醛固酮系统作用和对交感神经系统激活进而对慢性肾病产生影响,肾病患者机体功能降低,健康状况和机体抵抗力相对较差也影响其睡眠质量。国外一项研究认为使用胰岛素治疗的人群更倾向于发生睡眠障碍[19],与本研究结果一致。考虑其原因可能与胰岛素使用造成患者疼痛、心理损害以及与胰岛素不良反应(体质量增加、低血糖等)有关。
综上所述,本次研究初步结果提示老年男性2型糖尿病患者睡眠障碍发生率较高,且与血糖控制不佳、糖尿病肾病以及胰岛素使用相关,进一步需扩大样本量证实并探讨其机制。
