植入起搏器心房颤动患者导管消融术后的临床治疗效果
2018-09-12杨思源衡明强
杨思源 衡明强
(昌吉州人民医院心血管内科,新疆 昌吉 831100)
心房颤动为临床发生率较高的一类心律失常,有较高概率诱发痴呆或导致死亡,且增加心力衰竭与卒中发生风险,明显降低患者生活质量[1];资料表明植入起搏器后每年超过5%的患者发生房颤,明显高于未植入起搏器的患者[2]。近年来临床愈发重视房颤治疗中导管消融术的临床效果,尤其是对于症状十分明显的患者而言临床将其作为主要疗法。但临床尚无过多研究证实植入起搏器的房颤患者导管消融术后维持远期窦性心律的情况,植入起搏器对于不同类型的房颤患者远期窦性心律维持率的影响也尚无定论。现选取患者79例,探讨植入起搏器的心房颤动患者导管消融术后的治疗效果。
1 资料与方法
1.1 一般资料:选取2014年1月至2017年1月首次于我院接受导管消融术的患者79例作为研究对象,按照是否植入起搏器分为未植入组(n=39)与植入组(n=40)。未植入组中男性21例,女性18例,年龄为51~78岁;植入组中男性23例,女性17例,年龄为53~76岁;34例植入双腔起搏器,6例植入单腔起搏器。所有患者均经临床症状、疾病史及相应检查确诊为房颤,心电图检测房颤发作患者,若持续时间低于7 d则为阵发性房颤,可自行终止;反之若超过7 d则为持续性房颤,需针对性用药或开展电击治疗才能转复为窦性心律;排除结构性心脏病、严重心力衰竭等合并症者。两组患者性别、年龄基本均衡,具有可比性(P>0.05)。
1.2 方法:两组患者术前均停止服用抗心律失常药物,除胺碘酮外,停用时间为5个半衰期;患者均于清醒状态下行局麻,应用咪达唑仑与芬太尼镇痛,开展电生理检查与导管消融术。术前24 h经心房或(和)食管超声开展64排CT检查,了解左心房是否血栓,排除后常规入径,即双侧股静脉,对左侧股静脉予以穿刺后将标测电极准确放置于冠状窦内,而后经右侧股动脉穿刺房间隔,并将3.5 mm冷盐水灌注消融导管与8F长鞘在左心房置入,应用CARTO系统引导,对左心房行三维解剖与重建处理,而后消融左右侧肺静脉前庭,肺静脉隔离处为终点位置,将消融温度调节至45 ℃,将功率调节至35 W,并调节生理盐水流速为每分钟1 min。与术中诱发结果及术前心电图监测结果决定有无线性消融必要,完成上述消融后若房颤仍存在则开展200 J体外直流电复律。环状电极明确肺静脉电隔离为手术终点。若患者无禁忌证术后常规给予索他洛尔、胺碘酮及普罗帕酮等抗心律失常药物,2个月后若未发作心律失常则可停药。术后口服华法林抗凝最少3个月,定期监测凝血功能,若3个月后房颤复发则遵医嘱持续给予华法林。房颤复发为导管消融术后3个月后发作持续时间>30 s的24 h动态心电图或标准12导联心电图记录到的或症状性心房颤动、房性心动过速或心房扑动等房性心律失常。
1.3 统计学方法:统计学处理上述数据,应用SPSS19.0软件,n(%)表示计数资料,组间比较用卡方检验,P<0.05提示比较存在显著性差异。
2 结 果
两组持续性与阵发性房颤患者导管消融术后临床效果比较,见表1。
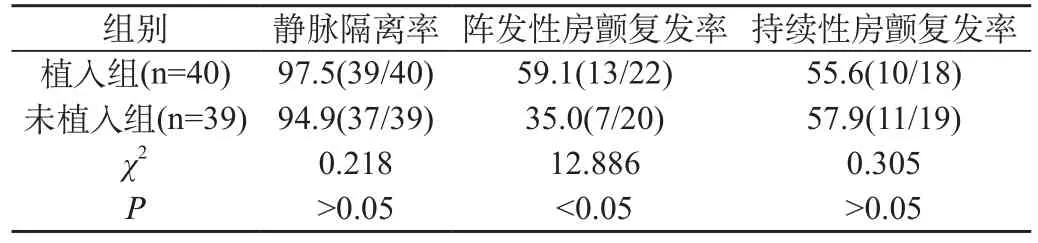
表1 两组持续性与阵发性房颤患者导管消融术后临床效果比较[n(%)]
3 讨 论
长期心室起搏治疗慢性心律失常时无论将双腔还是单腔起搏器植入均会发生心房颤动现象,病窦综合征与房室传导阻滞患者均适合开展起搏器植入术,房颤的发生紧密关联于心房系统与传导系统功能退变,病窦综合征与房室传导阻滞患者自身房颤风险较高。研究称将起搏器植入后也会提高房颤发生概率,原因在于起搏器会改变心脏基础电激动模式,导致血流动力学变化,长期以往会诱发电重构与心脏结构变化,启动房颤并导致持续存在[3]。随访合并病窦综合征的阵发性房颤患者发现导管消融术无法将窦房结功能障碍解决,心律失常仍然需要植入起搏器辅助治疗。阵发性房颤患者接受导管消融术后其复发密切关联于患者左心房年龄与大小、导管消融术式等,若起搏器记录到患者房颤频繁发作需强化抗凝治疗,预防血栓栓塞等并发症,并开展24 h动态心电图检查,对房室结与窦房结功能予以了解,便于评估疗效与预后;若合并窦房结功能障碍需尽早植入起搏器便于术后阵发性房颤发作时应用抗心律药物,亦可预防院外窦房结功能障碍。持续性房颤患者导管消融术后复发仅关联于左心房前后径,且本组结果表明植入起搏器对其复发率无明显影响,而植入组阵发性房颤复发率为59.1%,明显高于未植入组35.0%,比较差异明显。
综上所述,植入起搏器的心房颤动患者导管消融术后治疗效果密切关联于房颤类型,与非植入起搏器者相比植入阵发性房颤者复发率更高,而是否植入起搏器对持续性房颤者远期窦性心率维持无明显影响。
