倾向指数匹配法在医院感染经济负担评价中的应用
2018-09-03孙吉花姜雪锦
孙吉花,姜雪锦
(滨州医学院附属医院,山东 滨州 256603)
医院感染越来越受到临床医务人员、医院管理人员,以及卫生管理职能部门的重视。国内外对医院感染所致的经济负担进行了大量的研究,但因为研究方法的差异,医院感染经济损失评价的结果波动很大[1]。大部分研究采用回顾性或前瞻性调查方法,对医院感染组和非医院感染组进行人为匹配比较两组间的差异,极易造成混杂偏倚和选择性偏倚。本研究应用SPSS软件的倾向指数匹配法(propensity score matching, PSM)[2-3],对医院感染经济负担进行评价,现将结果报告如下。
1 对象与方法
1.1 研究对象 选取某大型医院住院时间>48 h、临床资料信息完整且出院时间为2015年1月1日—2016年12月31日的158 976例住院患者为研究对象。其中医院感染患者2 443例(医院感染组),非医院感染患者156 533例(非医院感染组)。医院感染病例按照卫生部2001年发布的《医院感染诊断标准(试行)》确诊。
1.2 研究方法 采用SPSS 22.0软件对医院感染组和非医院感染组患者进行PSM,使观察性数据达到“接近随机分配数据”的效果。以是否发生医院感染为应变量,以性别,年龄,是否发生社区感染、入住重症监护病房(ICU)、手术、中心静脉插管、使用呼吸机、留置导尿管等为协变量,采用PSM卡钳匹配法(卡钳值取0.02)对医院感染组和非医院感染组患者进行1∶1匹配。采用匹配后的均衡数据库分析医院感染对患者住院总费用和住院天数的影响。
2 结果
2.1 匹配前后两组患者基线资料比较 匹配前,除手术外,性别、年龄、社区感染、入住ICU、中心静脉插管、使用呼吸机、留置导尿管各组别两两比较,差异均有统计学意义(均P<0.05),见表1。经PSM匹配,共成功匹配2 388对,匹配成功比例为97.75%,匹配后,上述协变量两组间比较,差异均无统计学意义(均P>0.05),见表2。
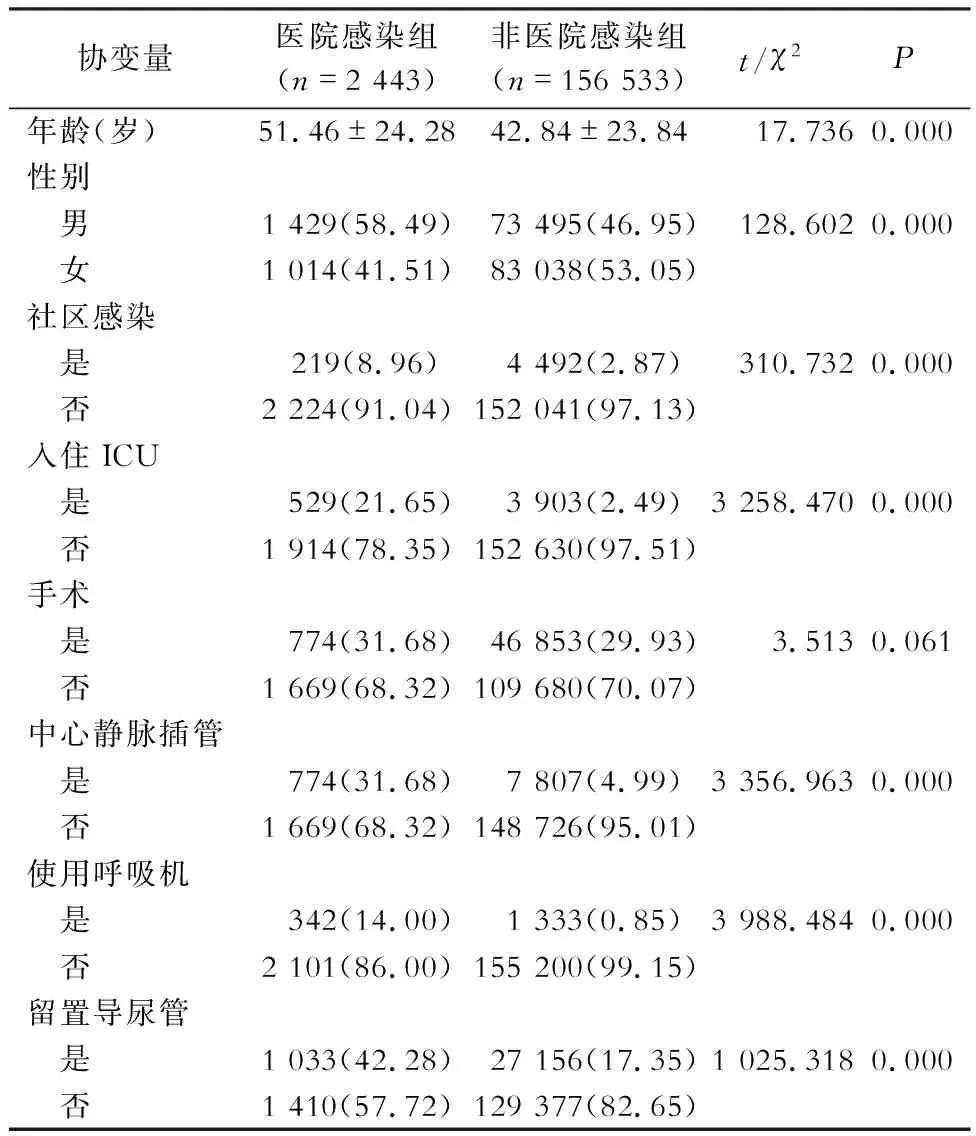
表1 匹配前医院感染组与非医院感染组患者基线资料比较[例数(%)]Table 1 Comparison in baseline data between HAI group and non-HAI group before matching (No. of cases[%])
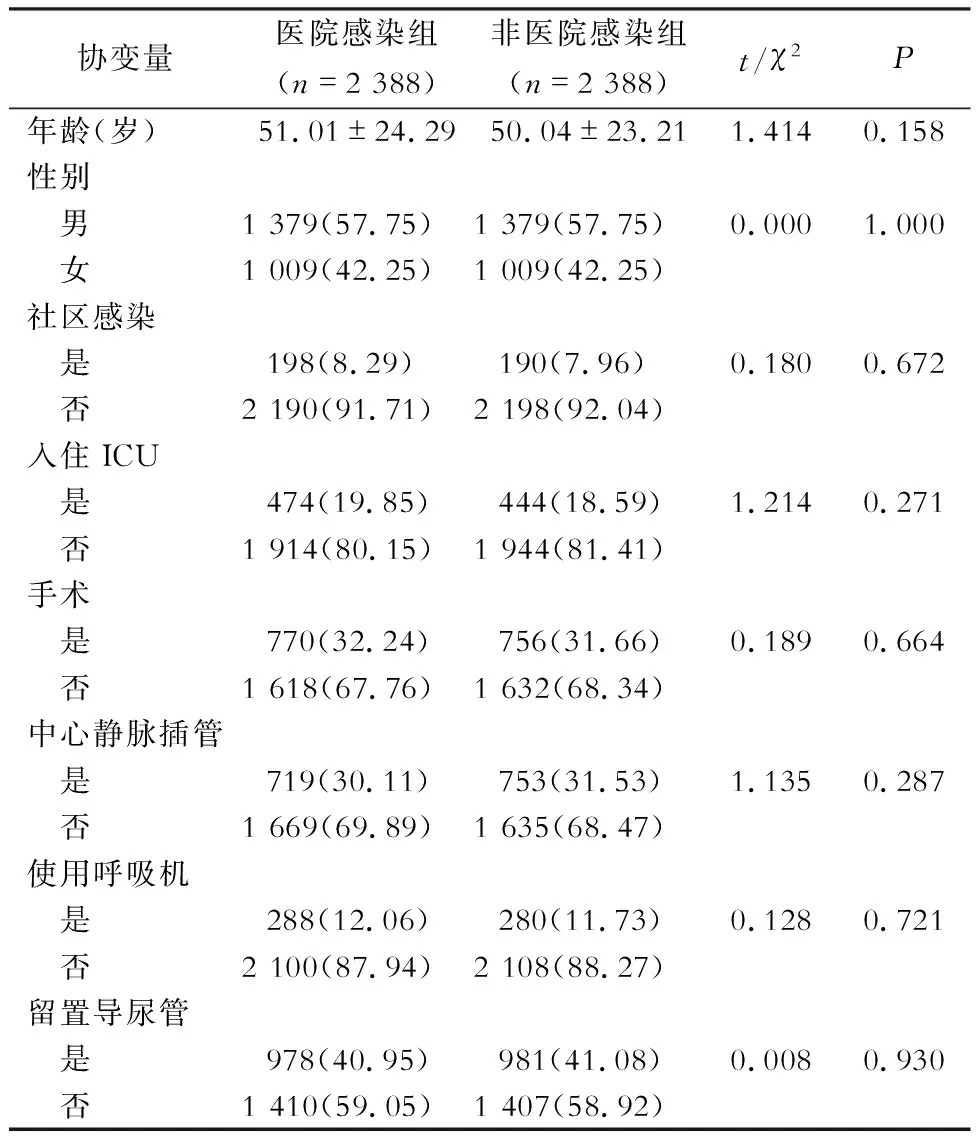
表2 匹配后医院感染组与非医院感染组患者基线资料比较[例数(%)]Table 2 Comparison in baseline data between HAI group and non-HAI group after matching (No. of cases[%])
2.2 医院感染经济负担 医院感染组和非医院感染组患者住院时间中位数分别为21.00、10.00 d,中位数差值为11.00 d,两组间住院时间中位数比较,差异有统计学意义(P<0.05)。医院感染组和非医院感染组患者住院总费用中位数分别为33 618.38、15 004.93元,中位数差值为18 613.45元,两组间住院总费用中位数比较,差异有统计学意义(P<0.05)。除其他费用无统计学差异外,医院感染组其余各类费用均高于非医院感染组(均P<0.05),其中两组间西药费差值最大,为6 987.00元。见表3。
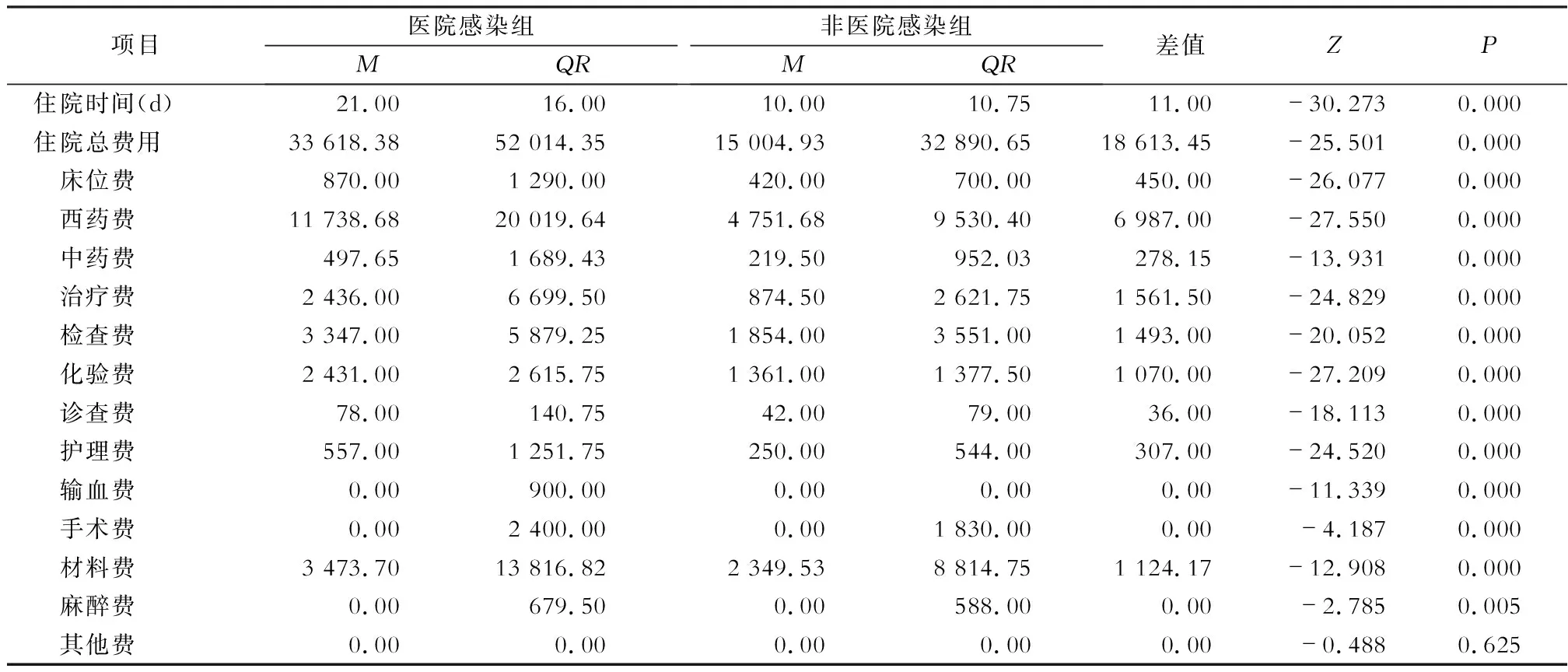
表3 匹配后医院感染组与非医院感染组住院时间、费用比较(元)Table 3 Comparison in length of hospital stay and expenses between HAI group and non -HAI group after matching (Yuan)
3 讨论
倾向指数方法包括匹配、分层和协变量调整等[4],在医学研究领域中倾向指数方法中的匹配法应用最广泛。近年来,PSM在国内外被广泛应用于大样本、非随机对照数据的观察研究[5-6],但多数是介绍倾向指数方法相关知识,以及部分诊疗、操作技术在临床应用中的效果评价,用于研究医院感染卫生经济学评价领域的文献报道极少。PSM主要是从对照组中选出与处理组倾向指数相同或相近的个体进行匹配,以达到均衡组间协变量的目的,其标准化程度高并且能有效解决选择偏倚和多协变量在组间分布不均衡的问题,使研究数据达到“接近随机化分配数据”的目的;在不遗漏混杂因素的情况下,能得到处理效应的无偏估计[7],以解决样本选择偏误带来的内生性问题。本研究成功匹配2 388对,匹配成功比率为97.75%,匹配后协变量两组间比较,差异均无统计学意义(均P>0.05)。在均衡协变量的前提下,用匹配后的数据分析发生医院感染造成的额外住院费用、延长的住院日等经济负担指标。
国外学者[8]自1934年便开展医院感染的经济学评价。美国和英国每年发生医院感染例数分别近200万和10万例,造成经济损失分别高达75亿、45亿美元[9-10]。如按10%的医院感染发病率计算,我国每年5 000万住院患者,约有500万例发生医院感染[11]。研究[12-16]显示,综合医院的医院感染导致直接经济损失为6 000~26 493元;新生儿患者和重症监护病房老年患者医院感染所致直接经济损失分别为24 463.20元[17]和59 689元[12]。医院感染给患者带来的经济负担主要表现为住院费用增加和住院日延长[18]。
本研究采用PSM,两组患者协变量均衡后再进行比较。医院感染组住院总费用中位数为33 618.38元,非医院感染组为15 004.93元,医院感染组比非医院感染组患者住院总费用增加18 613.45元,两组住院费用比较,差异有统计学意义(P<0.05)。医院感染组住院时间中位数为21.00 d,非医院感染组为10.00 d,感染组患者比非感染患者平均延长住院时间11.00 d,两组住院时间中位数比较,差异有统计学意义(P<0.05)。医院住院成本分析的回归模型[19]结果显示,对医院住院成本影响最大的因素为平均住院日和医院感染率,即在其他因素保持不变的情况下,平均每增加1个住院日,医院人均住院成本增加365.81元;医院感染率每上升1 %,医院人均住院成本增加490.30元,可见医院感染给患者造成了严重的经济负担。
国内研究[12]显示,医院感染造成的经济损失中居前2位的为西药费和治疗费。本研究显示,医院感染组西药费(11 738.68元)仍居首位,检查费(3 347.00元)及材料费(3 473.70元)高于治疗费(2 436.00元),说明发生医院感染后耗材使用增多。医院感染组与非医院感染组各项费用比较,西药费及治疗费差值居前2位,差值由高至低分别为西药费(6 987.00元)、治疗费(1 561.50元)、检查费(1 493.00元)、材料费(1 124.17元)。因此,通过医院感染经济负担评价,从大数据中找出关键点,研究成本-效果、成本-效益、成本-效用之比,分层实施医院感染防控项目,有利于控制医院感染,降低医院感染发病率。
本研究通过PSM方法,实现了高质、标准的随机分配数据,提高了各协变量的均衡性,保证结果的真实和准确性,为医院感染经济负担评价提供了新方法。
