糖尿病合并急性心力衰竭的危险因素研究*
2018-09-01乐娟崔艳戴雯李艳
乐娟,崔艳,戴雯,李艳
(武汉大学人民医院 检验医学中心,湖北 武汉 430060)
心力衰竭(heart failure,HF)和2型糖尿病(type 2 diabetes mellitus,T2DM)有密切的联系和因果关系[1]。糖尿病(diabetes mellitus,DM)患者罹患HF的风险较高,当这两者并存时,与无DM患者比较,死亡风险增加。T2DM是一种常见的合并症,同时也是HF的危险因素[2]。据报道,糖化血红蛋白每增加1%会增加8%的HF患者死亡风险[3]。此外,DM患者患HF的风险比非DM患者几乎增加2倍,而HF患者合并DM的发病率为19%~31%[4]。HF被称为是最常见、最容易被遗忘、也是最致命的DM并发症。已有大量文献探究HF和T2DM的发生发展机制、危险因素及临床治疗方法,却鲜有研究HF合并T2DM危险因素的文献资料。本研究分析急性心力衰竭(acute heart failure,AHF)合并T2DM的危险因素。以期对其发病机制、对临床上的预防和治疗及患者的预后起到一定的辅助作用。
1 资料与方法
1.1 研究对象
选取2016年1月-2017年4月该院就诊并确诊为AHF的患者196例,AHF诊断标准符合中华心血管杂志在2010年发布的《急性心力衰竭诊断和治疗指南》。其中,男性110例,女性86例;年龄28~98岁,平均(71.96±13.80)岁。将60例合并DM的患者作为DM组[男性32例,女性28例;年龄49~94岁,平均(67.98±16.54)岁],且DM诊断标准符合2010年美国糖尿病学会最新发布的《糖尿病诊断指南》。136例未合并DM的患者作为NDM组[男性78例,女性58例;年龄28~98岁,平均(73.71±12.06)岁],并且排除同时合并其他系统重大疾病(如恶性肿瘤、血液病、肝硬化及肾衰竭等)。
1.2 方法
患者入院后,于次日清晨在患者空腹状态下抽2 ml静脉血至内含EDTA-K2抗凝剂的紫色真空抽血管中,2~3 ml静脉血至内含惰性分离胶、促凝剂的黄色真空抽血管中,并在2 h内完成检测。本次研究中,由操作技能熟练的医护人员对研究对象进行收缩压(SBP)、舒张压(DBP)及心率(HR)测定;采用全自动生化仪ADVIA2400及其配套试剂(购自德国西门子公司)检测研究对象的丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、白蛋白(AIB)、球蛋白(GLB)、尿素(Ur)、肌酐(Cr)、钾离子(K+)、钠离子(Na+)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)及低密度脂蛋白胆固醇(LDL-C)进行检测;采用Sysmex XN-9000全自动血细胞分析仪及配套试剂(购自德国西门子公司)对研究对象的白细胞计数(WBC-C)、红细胞计数(RBC-C)、血红蛋白(HB)、红细胞比积(PCV)及红细胞平均体积(MCV)进行检测。
1.3 统计学方法
数据分析采用SPSS 22.0统计软件,计量资料以均数±标准差(±s)表示,比较采用t检验;计数资料以例(%)表示,比较采用χ2检验,影响因素分析采用Logistics回归模型,P<0.05为差异有统计学意义。
2 结果
2.1 两组各项指标比较
两组年龄、抽烟≥10年、心功能分级、合并高血压(HBP)、合并高脂血症(HLP)、Cr、TC、TG、LDL-C及MCV水平的比较,差异有统计学意义(P<0.05);两组性别、酗酒(≥10年)、SBP、DBP、HR、合并冠心病(CHD)、合并心房颤动(AF)、合并其他心律失常、安装起搏器、死亡、ALT、AST、ALB、GLB、Ur、K+、Na+、HDL-C、WBC-C、RBC-C、HB及PCV比较,差异无统计学意义(P>0.05)。DM组抽烟≥10年、合并HBP及合并HLP的比例高于NDM组(P<0.05);而美国纽约心脏病学会心功能分级较NDM组心功能损伤更严重(P<0.05);DM组Cr、TC、TG、LDL-C及MCV水平高于NDM组(P<0.05)。见表 1。
2.2 两组各指标多因素Logistics回归分析
选择两组经t检验后有差异的年龄、抽烟≥10年、心功能、合并HBP、合并HLP、Cr、TC、TG、LDL-C及MCV分别进行多因素Logistics分析,HLP、TC及LDL-C为AHF合并DM患者的危险因素(P<0.05)。见表2。
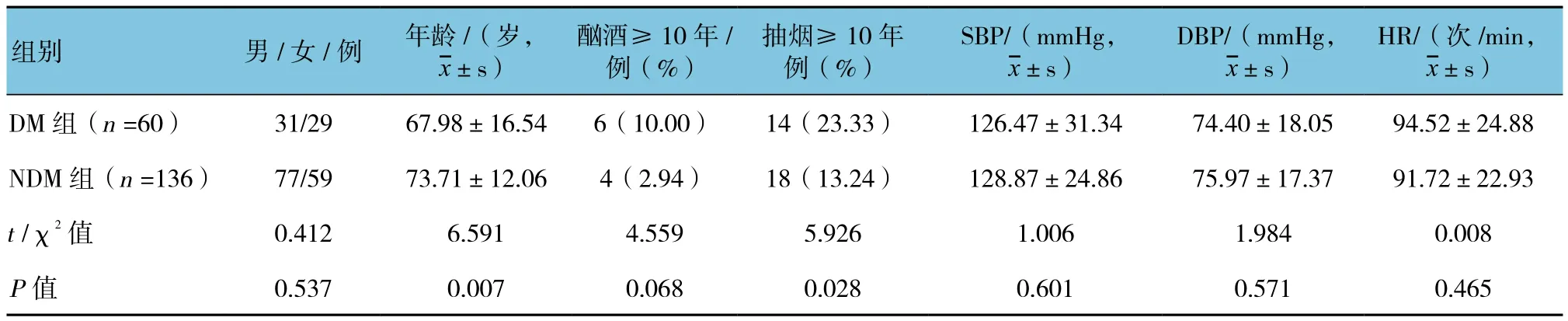
表1 两组各项指标比较
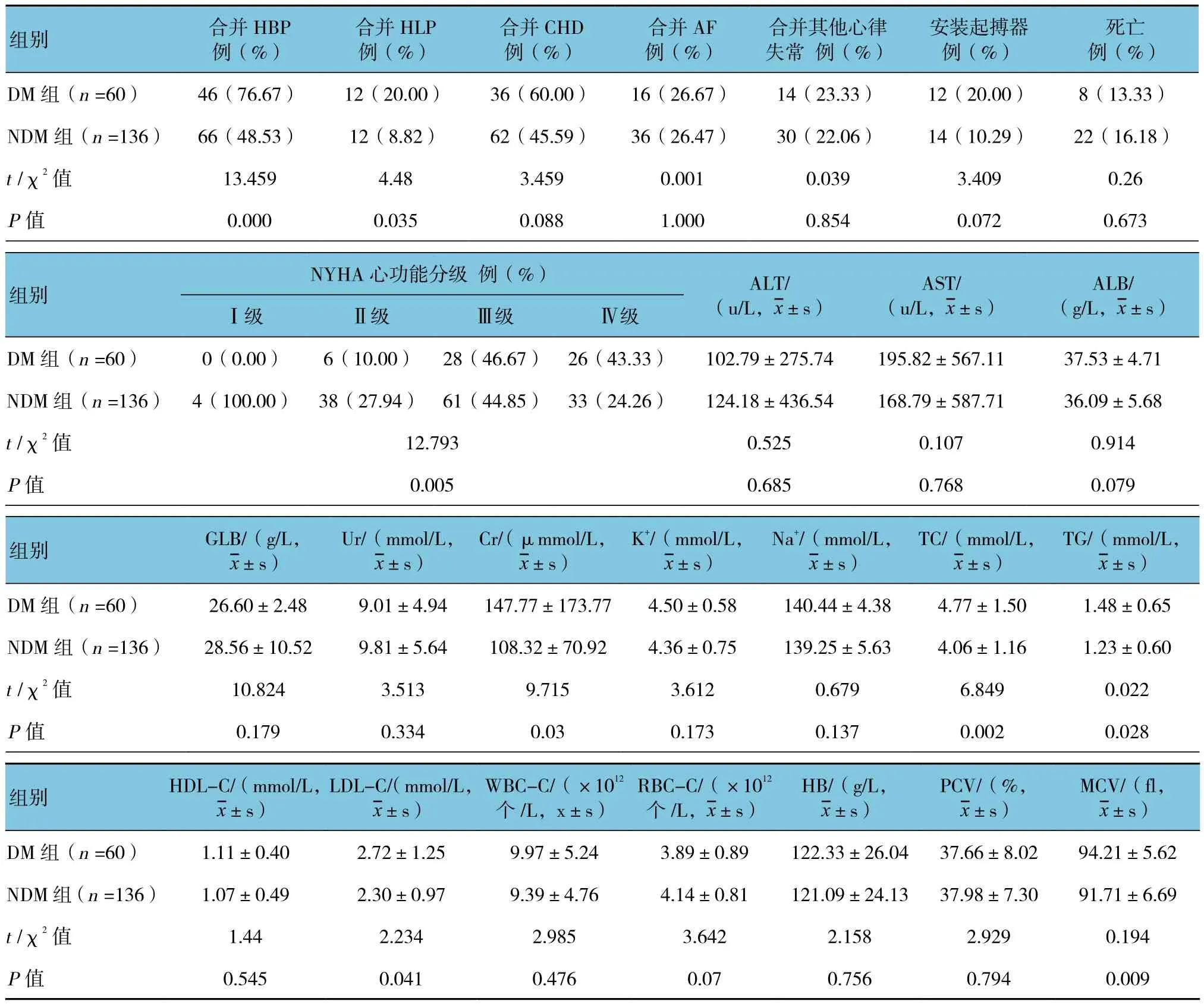
续表1
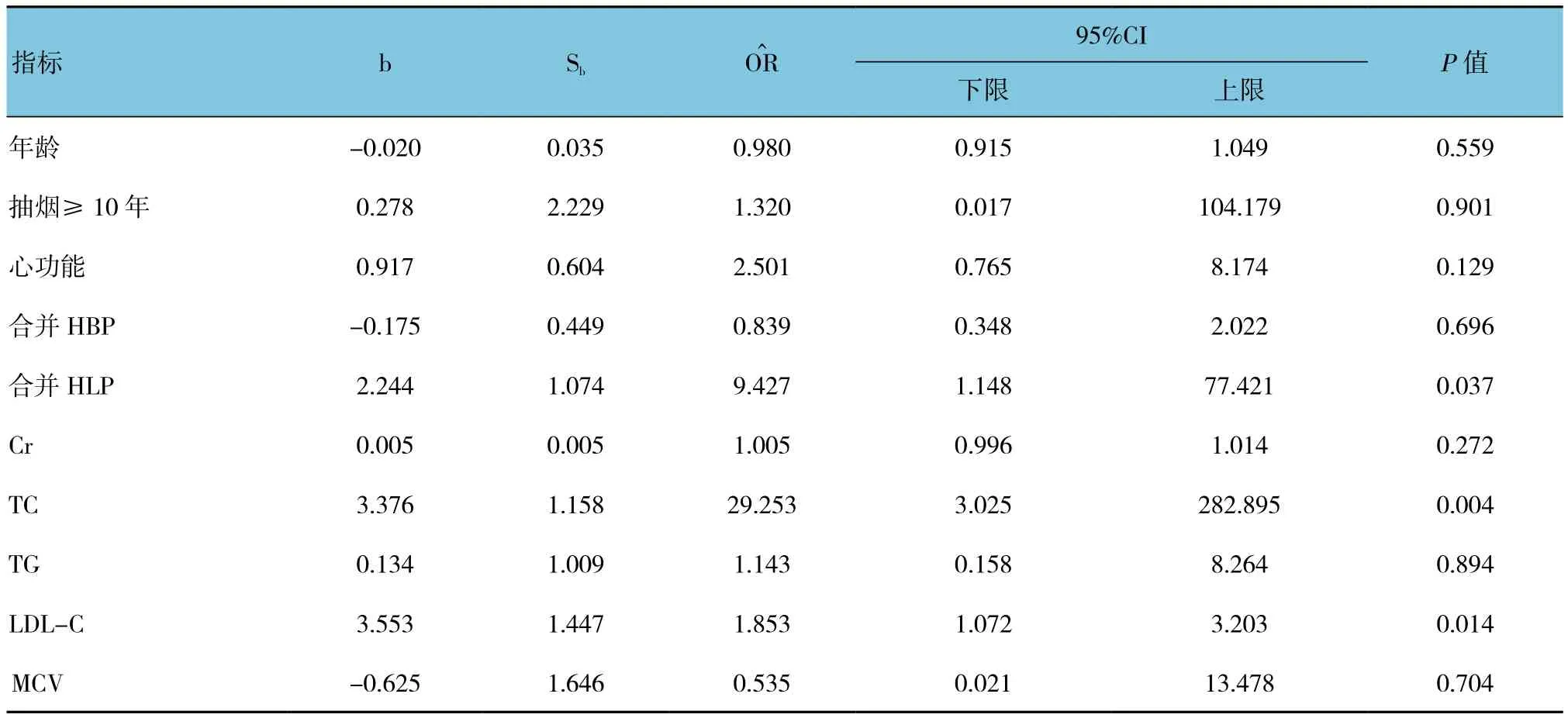
表2 两组各指标多因素Logistics回归分析
3 讨论
近两年的流行病学和临床数据表明,DM合并HF的患者越来越常见,且DM合并HF患者的预后远不如未患DM的HF患者。除去心肌梗死和其他与动脉粥样硬化有关的心血管事件,HF是DM患者死亡的首要因素。DM性心肌病最初提出是基于4个患有DM且无冠状动脉疾病的成年人表现出HF症状的发现,被定义为独立于公认已知因素(如冠心病、高血压的发生)在DM患者中的心功能不全[5]。影像学研究显示,左心室向心性重构是DM性心肌病的一个相关特征,可能与心肌能量受损和SBP降低有关[6]。T2DM能增加HF患者50%~100%的死亡率[7],T2DM给HF患者增加死亡率可能是由于心肌和骨骼肌中的代谢紊乱引起[8]。而HF患者体内分解激素水平升高可导致胰岛素抵抗、高血糖、高胰岛素血症、脂肪分解及蛋白水解,反过来加重DM的病程,这些因素可能影响左心室功能并促进HF的进展[8]。DM与HF有紧密的联系,研究其危险因素对患者的诊断、诊疗及预后判断至关重要。
过去15年,AHF患者的生存率有较大改善。这种改善主要是由于治疗方法的进步与血管紧张素转换酶抑制剂、β受体阻滞剂及醛固酮拮抗剂的同步化治疗有关。但AHF患者的预后仍然较差,甚至比许多癌症更糟糕。而AHF和DM的结合更是致命,HF与T2DM之间的病理生理联系复杂且多因素。心肌能量代谢≥70%是依赖游离脂肪酸产能,被认为是导致HF能量不足的一个因素,因为在一定量的三磷酸腺苷合成中,脂肪酸氧化需要比碳水化合物多11%氧气O2,心肌能量代谢异常是DM性心脏病的核心因素[9],血脂异常也是DM患者应严格控制的重要危险因素,在本研究中也证实该点。控制血脂有利于预防并发症的发生,其中机制可能是DM患者的心肌肥厚是由于心肌TG的沉积和(或)细胞外容积增加的结果[10]。游离的脂肪酸浓度增加会导致脂肪组织以外的脂肪沉积不适当,其中就包括心肌内的脂肪过度堆积[11]。异位心肌脂质沉积可能是心肌退化过程的一个标志,这与本研究在单因素Logistic回归分析中得出的结论,合并HLP为DM合并HF的危险因素的结果一致。体内外的研究表明,细胞外和细胞内胆固醇水平升高会导致胰岛β细胞功能紊乱;胆固醇水平的升高会导致糖耐量下降,TC与HDL-C的比值可预测T2DM。基于Framingham数据的另一个心脏研究报告指出,TC和HF风险之间有一定的相关性[12];医生健康研究的调查人员也发现,鸡蛋的摄取(胆固醇的丰富来源)是HF的一个危险因素[13],验证本研究单因素和多因素Logistic回归分析中都显示TC为DM合并HF患者的危险因素。INGELSSON等在一个以社区为基础的前瞻性研究中发现,HDL-C降低和载脂蛋白B/A比率(即LDL-C主要脂蛋白与HDL-C主要脂蛋白的比率)的升高为HF风险的预测因子[14]。最近也有研究表明,氧化低密度脂蛋白胆固醇(氧化的LDL)水平直接影响心肌结构和功能[15]。长期暴露于高浓度的LDL,会使得机体的LDL-C与细胞结合或内化方式增强,从而诱导β细胞坏死,推进DM病情恶化与并发症的发生,这也进一步证实本实验结果中LDL-C对DM合并HF有不利影响的结论。
综上所述,本研究工作为DM和HF之间的影响提供进一步的认识,表明合并HLP、TC及LDL-C等预后因素对DM合并HF有不利影响。调整对DM合并HF患者的治疗,降低不必要的死亡率以及住院率的关键是了解其中的病理生理机制。临床医生应利用当代技术与条件积极治疗HF和DM共存的患者,从其中的生理病理机制中探究新的治疗方法,从而改善DM合并HF患者的预后。
