腹腔镜结直肠癌根治术后患者血清炎症、凝血及疼痛因子水平变化
2018-08-23梁家强
梁家强
(玉林市第一人民医院,广西玉林537000)
结直肠癌是临床常见的一种胃肠道恶性肿瘤,发病率、病死率高[1,2]。目前其治疗主要通过手术将肿瘤病灶切除,具有一定临床应用价值,其中传统开腹手术在结直肠癌根治术中的应用较为广泛,但存在切口大、术中出血量多、术后恢复慢、术后舒适度差等不足。腹腔镜技术的出现为结直肠癌手术治疗提供了新思路,它能为术者提供清晰手术视野,防止周围正常组织受损,手术安全性高。目前,对于腹腔镜结直肠癌根治术后凝血功能、炎症因子及疼痛因子的变化报道较少。我们观察了96例行腹腔镜结直肠癌根治术的结直肠癌患者术后炎症因子、凝血功能与疼痛因子变化情况,现报告如下。
1 资料与方法
1.1 临床资料 选择2016年1月~2017年1月我院收治的结直肠癌患者96例,随机分为观察组、对照组各48例。观察组中男29例、女19例,年龄60~78(66.32±4.32)岁,病理类型为黏液腺癌11例、管状腺癌14例、乳头状腺癌23例,临床分期为Ⅰ期9例、Ⅱ期20例、Ⅲ期19例。对照组中男27例、女21例,年龄60~79(68.18±4.87)岁,病理类型为黏液腺癌12例、管状腺癌15例、乳头状腺癌21例,临床分期为Ⅰ期8例、Ⅱ期22例、Ⅲ期18例。纳入标准:符合《结直肠癌诊疗规范》[3]中的诊断标准,经结肠镜检查确诊;无肿瘤转移;凝血功能无异常;术前接受各项常规检查,确定无手术禁忌。排除标准:经术前评估无法将病灶整块取出;合并肿瘤转移;严重腹腔粘连;中转开腹手术;对手术不耐受,行保守治疗;肝、肾、心、肺等重要脏器损害;既往有精神病史;存在交流障碍。两组基线资料比较差异无统计学意义(P均>0.05)。患者均签署知情同意书,本研究获医院伦理审核批准。
1.2 手术方法 两组术前均食用流质食物,于手术前晚行肠道清洁,做好肠道准备工作。 ①观察组采用腹腔镜结直肠癌根治术。术前行静吸复合麻醉,选取截石位,于距离脐下缘1 cm部位行切口,建CO2气腹,压力调整为12 mmHg,置入腹腔镜。分别于右下腹、左下腹及脐水平部位行切口,置入Trocar,经超声刀将腹壁粘连分离,明确后腹膜位置,并将其打开,分离肠系膜动脉根部,利用超声刀予以切断,操作时防止正常神经受损,对幽口下、血管根部淋巴结进行清扫。当腹膜被切开后,游离降结肠,切除病灶组织与其累及肠段,观察肠段吻合情况。确保肠段吻合、血运状态良好后,对腹腔给予冲洗,留置引流管,常规关腹。②对照组采用传统开腹手术。术前行静吸复合麻醉,于中下腹行手术切口,进入腹腔后,将结肠系膜血管分离,对淋巴结予以清扫,明确肠管位置后将其切除,并切除肿瘤病灶。完成上述操作,且确认血运正常后,对腹腔进行冲洗,常规留置引流管,关闭腹腔。
1.3 观察指标
1.3.1 围术期指标 包括术中出血量、手术时间、术后肛门排气时间、切口长度、住院时间。
1.3.2 凝血功能 于术前及术后1、3、7 d,取2 mL空腹静脉血,以3 000 r/min速率离心,分离血清,经凝血分析仪测定活化部分凝血活酶时间(APTT)、凝血酶原时间(PT)。
1.3.3 炎症因子与疼痛因子 分别于术前、术后1、3、7 d,采集3 mL空腹静脉血,离心后将上层血清分离,采用ELISA法测定血清炎症因子[包括IL-6、IL-8、IL-10、C反应蛋白(CRP)]及疼痛因子[包括神经生长因子(NGF)、前列腺素E2(PGE2)、神经肽Y(NPY)]水平,试剂盒来源于上海酶联生物科技有限公司。
1.3.4 术后并发症发生情况 观察术后深静脉血栓、切口感染、肠梗阻的发生情况。
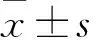
2 结果
2.1 两组围术期指标比较 观察组术中出血量、术后肛门排气时间、切口长度及住院时间均小于对照组(P均<0.01)。见表1。

表1 两组围术期指标比较
2.2 两组凝血功能指标比较 手术前,两组PT、APTT差异无统计学意义(P均>0.05)。术后1 d时,两组PT与APTT均低于术前(P均<0.05),其中观察组低于对照组(P均<0.05)。见表2。
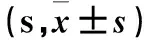
表2 两组手术前后不同时段的凝血功能指标比较
2.3 两组手术前后血清炎症因子水平比较 术后1、3、7 d时,两组血清IL-6、IL-8与CRP水平均高于术前,IL-10水平低于术前(P均<0.05);且观察组血清IL-6、IL-8、CRP水平均低于对照组,血清IL-10水平高于对照组(P均<0.05)。见表3。
2.4 两组手术前后血清疼痛因子水平比较 术后1、3、7 d时,两组血清NGF、PGE2、NPY水平均高于术前,且观察组各指标均低于对照组(P均<0.05)。见表4。

表3 两组手术前后血清炎症因子水平比较

表4 两组手术前后血清疼痛因子水平比较
2.5 两组术后并发症发生率比较 观察组发生深静脉血栓2例、切口感染0例、肠梗阻0例,并发症发生率为4.17%;对照组分别为1、4、3例及16.67%。观察组术后并发症发生率低于对照组(P<0.05)。
3 讨论
近年来,我国结直肠癌患病率逐年增高,严重影响患者生命质量。传统开腹手术是临床治疗结直肠癌应用较为广泛的一种术式,虽然能取得一定疗效,但因手术创伤大、出血量多,不利于术后恢复,部分患者对此不耐受[4]。腹腔镜技术在临床中的应用弥补了传统手术不足,具有切口小、出血量少、术后恢复快等特点,已受到医护人员与患者的青睐[5]。本研究发现,观察组术中出血量、术后肛门排气时间及切口长度、住院时间均小于对照组,术后并发症发生率低于对照组,提示腹腔镜手术能有效控制术中出血量、缩短住院时间,考虑腹腔镜手术切口小,且手术视野良好。因此,对出血、腹腔脏器的影响较小,切口感染、肠梗阻发生风险小,患者恢复快。然而,任何手术对身体都存在创伤性,腹腔镜手术因需建CO2气腹,术中侵入性操作对患者凝血功能、疼痛与炎症水平均有影响。
当机体处于高凝状态时,APTT水平下降,该指标变化能体现内源性凝血系统运行情况。PT降低在血栓性疾病、血液高凝状态中常见,它可反映机体内源性凝血系统是否正常运行[6]。汤雪峰等[7]研究显示,开腹手术与腹腔镜手术均会影响结直肠癌患者凝血功能。本研究表明,观察组术后1 d的APTT、PT较对照组低,表明观察组上述指标下降幅度更大,证实腹腔镜手术对机体凝血功能有不良影响。该现象出现的原因在于腹腔镜手术操作过程中,因淋巴结清扫、血管分离等操作致使静脉血液淤积时间延长,从而影响术后凝血功能,除此之外,建CO2气腹不利于腹腔血管血流运行,易增加血栓形成风险。而传统开腹手术无需建CO2气腹,因而对凝血功能影响相对较小。
任何腹腔手术均会在一定程度上影响腹腔功能,主要原因为手术侵入性操作会增加机体炎症水平,且可产生免疫抑制作用,但不同手术类型对腹腔功能所造成的影响存在差异[8,9]。IL-6、IL-8均为典型炎症因子,均参与了机体炎症反应过程。IL-10是一种抗炎因子,当机体处于炎症状态时,其水平降低[10,11]。CRP是反映机体是否存在炎症反应的敏感性指标,一旦组织受到损伤,CRP急剧增高[12,13]。患者接受开腹手术后,其机体炎症水平较血液浓度更高,发生局部炎症反应风险更大,而腹腔镜手术能获取更清晰的术野,可充分暴露肿瘤,提高手术操作精准度,从而有利于减轻应激反应。本研究显示,两组术后1 d的IL-6、IL-8与CRP水平均增高,IL-10下降,表明手术会加重炎症程度,在术后3、7 d时,两组炎症程度有所减轻,其中观察组IL-6、IL-8、CRP低于对照组,IL-10高于对照组,提示腹腔镜手术能抑制术后的炎症反应。
Caplin等[14,15]认为,结直肠癌患者接受腹腔镜手术治疗后,应激反应较轻,间接提示术后疼痛轻微。因腹腔镜手术所导致的炎症反应程度较低,从而可有效缓解患者的术后疼痛。本研究表明,术后1、3、7 d时观察组血清NGF、PGE2、NPY水平均低于对照组,提示腹腔镜能减轻术后疼痛。
综上所述,与传统开腹术相比,对结直肠癌患者采用腹腔镜结直肠根治术能有效控制术中出血量、缩短住院时间,且能减轻术后炎症反应、缓解术后疼痛,但对患者的凝血功能存在较大影响。因此,临床医师要观察患者术后深静脉血栓发生情况,一旦发现要及时处理。
