厄贝沙坦联合螺内酯治疗糖尿病肾病的临床价值研究
2018-08-22罗璇
罗璇
(武汉市新洲区人民医院内分泌科,湖北 武汉 430400)
糖尿病肾病以细胞外基质增多、肾小球基底膜增厚、系膜细胞增生等为特征,是临床常见的一种极具危害性疾病,其发病机制复杂,目前临床尚未将其发病机制完全阐明,糖尿病肾病发生后若不及时给予有效治疗,可导致许多并发症发生,最终还可进展为终末期肾病,对肾脏造成不可逆的损伤,导致患者病死[1-2]。临床治疗糖尿病肾病的药物种类较多,近年来研究显示螺内酯在糖尿病肾病的治疗上效果确切,螺内酯是一种具有较为全面的抗醛固酮作用的药物,能够使患者体内水盐代谢得到较好的改善,不过相关报道较少,还需要更多随机对照研究进一步证实[3]。本研究分析治疗糖尿病肾病采用厄贝沙坦联合螺内酯治疗的临床价值,现报道如下。
1 资料与方法
1.1 临床资料 择取2016年10月~2017年10月糖尿病肾病患者70例展开研究,患者均为2型糖尿病。本次研究经院伦理学委员会批准后展开,所有均自愿参与并签署知情同意书。将70例随机分为研究组和对照组,每组35例。研究组患者中男19例,女16例;年龄43~69岁,平均(53.8±4.3)岁;糖尿病病程4~12年,平均(8.6±2.1)年;Mogensen分期Ⅲ期18例,Ⅳ期17例;对照组患者中男20例,女15例;年龄42~66岁,平均(54.8±5.4)岁;病程3~14年,平均(8.9±1.8)年;Mogensen分期Ⅲ期19例,Ⅳ期16例。两组患者临床资料比较差异无统计学意义,具有可比性。
纳入标准:①符合《中国2型糖尿病防治指南》[4]中的相关诊断标准;②近期未服用影响观察的药物;③自愿参与并签署知情同意书;④能够积极配合治疗。排除标准:①高血钾、低血钾症状;②本研究药物禁忌者;③合并其他影响尿蛋白的疾病;④妊娠期、哺乳期妇女;⑤精神疾病、认知功能障碍、痴呆患者;⑥严重肝肾等脏器疾病患者。
1.2 方法 对照组给予患者厄贝沙坦治疗:给予患者降糖药物或胰岛素控制血糖,并通过饮食和运动辅助血糖控制,空腹血糖控制在7.0 mmol/L以下,控制血压在140/90 mmHg以下,同时给予患者厄贝沙坦(进口药品:法国 Sanofi Pharma Bristol-Myers Squibb SNC;注册证号:BH20080076;规格:0.3 g)口服,300 mg/次,1次/d。研究组在对照组治疗基础上加用螺内酯治疗:给予患者螺内酯(张家口云峰药业有限公司;批准文号:国药准字H13022194;规格:20 mg)口服,20 mg/次,1次/d。两组患者均连续进行3个月的治疗。
1.3 观察指标 分别在治疗前后检测两组患者血清肌酐、血清钾及24 h尿蛋白情况,通过取清晨空腹血液样本使用全自动生化分析仪完成检测,肌酐清除率数值根据Cockcroft-Gault公式计算所得。
1.4 统计学方法 采用SPSS 20.0软件处理研究数据,计量资料采用“”表示,比较采用t检验,计数资料以率(%)表示,采用c2检验;P<0.05为差异有统计学意义。
2 结果
治疗前两组在血清肌酐清除率、血钾及24 h尿蛋白水平上比较差异无统计学意义;治疗后研究组血清肌酐清除率显著高于对照组,24 h尿蛋白水平显著低于对照组(P<0.05),见表1。
3 讨论
糖尿病肾病是糖尿病患者常见的合并症之一,其发病率呈现出逐年上升的趋势,目前已经成为终末期肾脏病的重要原因之一,由于该病存在复杂的代谢紊乱,一旦患者进展为终末期肾脏病,往往较其他肾脏疾病更难治疗,因此及时对糖尿病肾病进行有效治疗十分关键[5-6]。糖尿病肾病的发生、发展与高血糖状态密切相关,持续高血糖会影响多元醇和己糖胺,增加晚期糖基化终末产物的形成,激活蛋白激酶C通路,引起微血管并发症,最终导致糖尿病肾病[7]。糖尿病肾病发病机制及病因均较为复杂,目前认为遗传、肾脏血流动力学异常、高血压及血管活性物质代谢异常等也可导致糖尿病肾病发生。
表1 两组治疗前后相关指标比较()
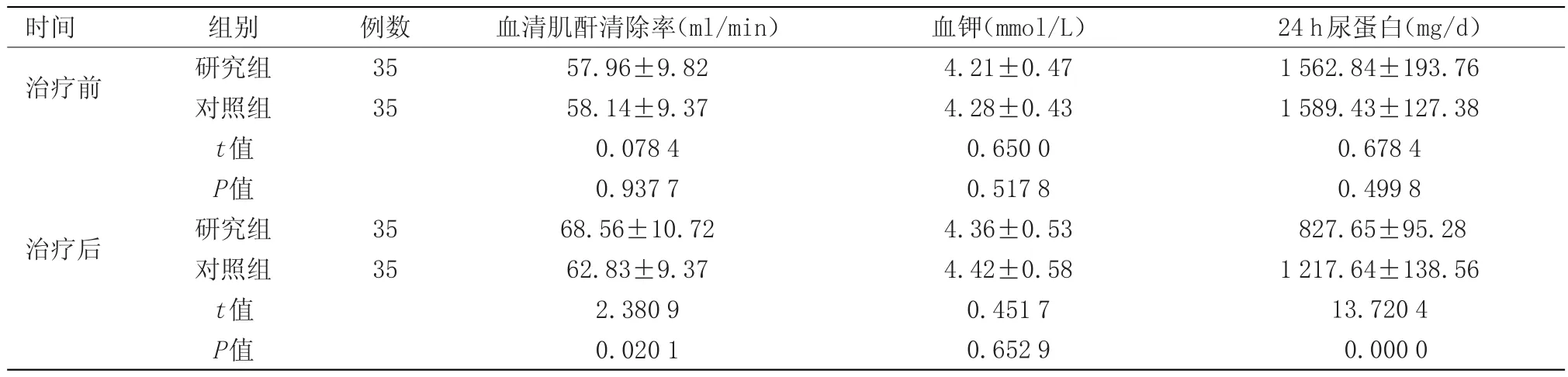
表1 两组治疗前后相关指标比较()
时间治疗前例数35 35治疗后组别研究组对照组t值P值研究组对照组t值P值35 35血清肌酐清除率(ml/min)57.96±9.82 58.14±9.37 0.078 4 0.937 7 68.56±10.72 62.83±9.37 2.380 9 0.020 1血钾(mmol/L)4.21±0.47 4.28±0.43 0.650 0 0.517 8 4.36±0.53 4.42±0.58 0.451 7 0.652 9 24 h尿蛋白(mg/d)1 562.84±193.76 1 589.43±127.38 0.678 4 0.499 8 827.65±95.28 1 217.64±138.56 13.720 4 0.000 0
糖尿病肾病的临床治疗上以往主要采取控制血糖血压、纠正电解质紊乱、改善微循环等方式对症治疗,不过疗效并不理想。厄贝沙坦是一种血管紧张素Ⅱ受体抑制剂,是临床治疗糖尿病肾病常用药物之一,其能够对AngI转化为AngⅡ产生抑制,特异性地拮抗血管紧张素转换酶1受体,选择性对AngⅡ与ATI受体的结合进行阻断,抑制醛固酮的释放和血管收缩,发挥降压等作用[8]。螺内酯是一种降压药物,其能够对醛固酮逃逸进行抑制,使胰岛素抵抗削弱,能够有效改善血管平滑肌张力,削弱血管与肾上腺素的加压反应,同时研究显示螺内酯通过辅助常规手段对糖尿病肾病进行治疗,在降低患者血压的同时还能够使患者肾功能得到有效改善,使患者蛋白尿排泄得到有效控制[9]。螺内酯主要作用机制是通过作用于远曲小管和集合管,对Na+-K和Na+-H交换进行阻断,致使水和Na+、CI-排泄增多,H+、K+、Mg2+排泄减少,进而达到治疗目的。
血清肌酐是肾脏功能的重要反应指标,其浓度变化反应了肾小球的滤过能力,因此通过检测血清肌酐能够准确反应出肾实质受损情况,若肾脏受损,肾小球滤过能力降低,该指标会出现异常升高情况;24 h尿蛋白同样是反应肾脏情况的重要指标,正常人的水平通常在0.15 g及以下,检测结果为阴性,若肾脏病变,尿蛋白量排出就会显著增加,因此该指标也是临床常用于观察患者肾脏损伤情况及疗效的反应指标[10]。
本次研究通过分组比较常规药物与其联合螺内酯治疗糖尿病肾病的效果,结果显示治疗后研究组血清肌酐清除率和24 h尿蛋白水平改善程度均显著优于对照组,这说明螺内酯对患者肾脏功能恢复的效果更高,能够使患者肾脏得到更好的修复,同时两组在血钾浓度上比较无明显差异,这说明螺内酯的应用并不会引起低血钾、高血钾等不良反应,具有较高的安全性,充分印证了上述结论,体现出了螺内酯在糖尿病肾病治疗上的显著优势。
综上所述,临床治疗糖尿病肾病采用厄贝沙坦联合螺内酯能够有效改善患者血肌酐和24 h尿蛋白水平,促进患者临床症状得到更显著地改善,值得推广使用。
