糖尿病性白内障给予微切口超声乳化吸除术治疗的疗效评价
2018-08-18李趣文佛山市顺德区均安医院广东佛山528329
李趣文 (佛山市顺德区均安医院,广东 佛山 528329)
据资料显示,我国糖尿病患病率逐年增加,糖尿病患者与普通人群的患病比例1∶4[1]。实行微切口超声乳化吸除术治疗糖尿病性白内障患者,有效降低手术风险,保障患者视力恢复。现报告如下。
1 资料与方法
1.1 一般资料:选取本院2015年12月~2017年8月期间收治的糖尿病性白内障患者70例为研究对象,随机分成观察组与对照组,观察组男29例(32眼),女11例(13眼);年龄53~80岁,平均(65.12±9.56)岁。对照组男14例(16眼),女16例(20眼);年龄52~82岁,平均(67.77±8.73)岁。排除标准:有眼疾治疗病史;有眼内肿瘤、活动性炎性反应等病理改变;有精神、行为障碍的患者,不予入选。两组患者性别、年龄等临床资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 术前准备:两组术前均给予复方托吡卡胺滴眼液进行散瞳[2],共4次,每次间隔5 min;严格控制患者空腹血糖数值,范围 <8 mmol/L。
1.2.2 治疗方法:对照组行常规手术方式:首先,采用丙美卡因表面麻醉,当麻醉起作用后,在沿角膜边缘处剪开结膜和结膜囊,在角膜和巩膜上方做一个反眉弓角膜和巩膜隧道切口(切口深度约为1/2的巩膜,长度约为5 mm)[3],在角膜、晶状体与后囊之间注入适量的黏弹剂,使囊袋内的晶状体核脱出进入前房;其次,合理扩大内切口,利用劈核器,将核劈成2~3瓣,分几次娩出;将残留碎核和皮质冲洗并吸出,将黏弹剂注入前房与囊袋位置,并植入人工晶状体;最后,检查切口,若有需要可缝合切口1针或2针,包扎。手术结束后,在球旁注射不良反应小的人工合成的皮质类固醇-地塞米松2.5 mg[4-5],可治疗多种症状,保证患者术后视力的恢复效果。观察组行微切口超声乳化吸除术:术眼采用临床上常用的麻醉药丙美卡因,进行表面麻醉;做3 mm的透明角膜切口(角膜缘10点位置),并将黏弹剂注入,然后做侧切口(角膜缘2点位置),同样将前囊膜以连续环形状撕开,充分水化分离皮质和晶体核,使用超声乳化技术注吸前囊膜袋内晶状体核[4],达到清除残留皮质的目的;植入人工晶状体,包扎术眼;手术结束后,在球旁注射不良反应小的人工合成的皮质类固醇-地塞米松2.5 mg[5],可治疗多种症状,保证患者术后视力的恢复效果。
1.3 观察指标:比较两组患者术后眼压、术后第1天、第7天及第30天的裸眼视力以及术后并发症发生率。
1.4 统计学处理:所有数据采用SPSS19.0统计学软件进行分析,计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 对比两组术后的眼压:对比术后2 h、4 h、6 h的眼压,观察组术后眼压明显低于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 对比两组患者术后1 d、7 d及30 d的裸眼视力:对比两组患者术后1 d、7 d及30 d的裸眼视力,观察组明显优于对照组,差异有统计学意义(P<0.05)。详见表2。
2.3 对比两组术后并发症发生率:对比两组70例患者前房出血、后囊破裂、人工晶体移位、角膜内水肿、高眼压并发症的发生情况,观察组为 3例(5.5%)、2例(3.6%)、3例(5.5%)、2 例(3.6%),对照组为 7 例 (19.4%)、5 例(13.9%)、4例(11.1%)、6 例(16.7%)、7 例(19.4%),观察组并发症发生率明显低于对照组,差异有统计学意义(P<0.05)。
表1 对比两组术后的眼压(,mm Hg)
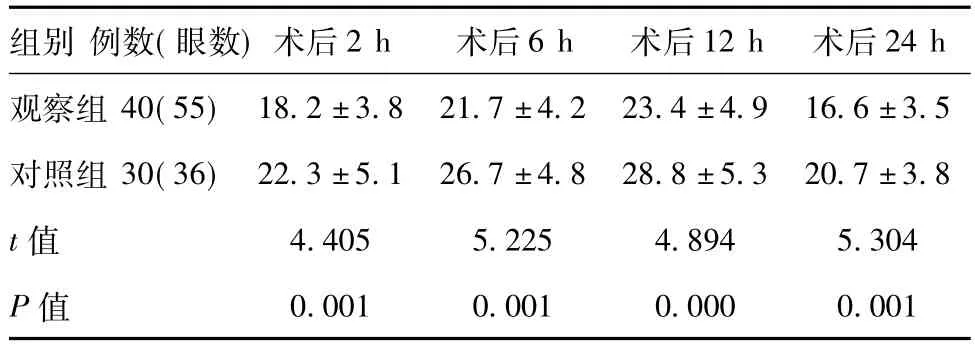
表1 对比两组术后的眼压(,mm Hg)
注:1 mm Hg=0.133 3 kPa
组别 例数(眼数)术后2 h 术后6 h 术后12 h 术后24 h观察组40(55)18.2±3.8 21.7±4.2 23.4±4.9 16.6±3.5对照组 30(36) 22.3±5.1 26.7±4.8 28.8±5.3 20.7±3.8 t值 4.405 5.225 4.894 5.304 P值0.001 0.001 0.000 0.001
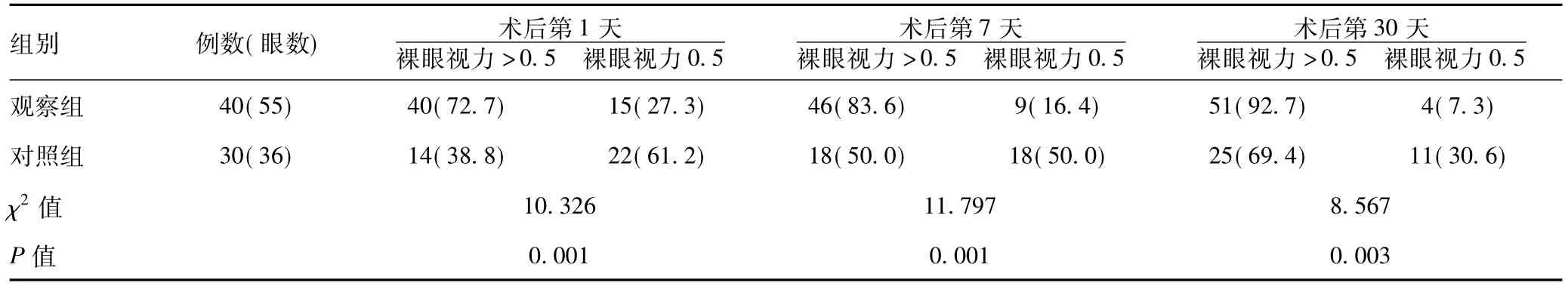
表2 对比两组患者术后第1天、第7天及第30天的裸眼视力[眼数(%)]
3 讨论
1960年,超声乳化技术开始崛起,随着科学技术的进步,医疗资源的完善,这项操作技术逐渐成熟,现今已被广泛应用于白内障的临床治疗。白内障可分为发育性白内障和全身疾病或局部眼病白内障[6],患病原因与年龄、遗传、中毒、外伤等方面有关,引起眼部晶状体代谢紊乱,晶状体蛋白质变性浑浊,从而造成白内障[7-8]。糖尿病性白内障与并发性白内障、外伤性白内障等其他类型的白内障一样,采用手术方式治疗。目前,经大量研究证明,效果显著、治疗安全以及认同度高的手术治疗方式是微切口超声乳化吸除术,这种手术方式具有损伤程度轻、切口微小、患者术后视力恢复快、术后并发症少等优势,可对患者眼部表面进行麻醉,有效降低了传统手术麻醉的风险性;微切口代表着手术中对患者的眼部损伤较小,有利于患者术后眼压、视力的快速恢复,同时能够减少前房出血、角膜内水肿、人工晶体移位等并发症的发生率。由于糖尿病患者的代谢混乱、各种组织功能受到损害,因此,术前要严格控制糖尿病患者的血糖在空腹<8.0 mm/L的范围内,并综合评估糖尿病患者的手术风险,最大程度地预防和避免术后发生各种并发症,有效提高手术的安全性。本文对观察组患者和对照组患者分别实行微切口超声乳化吸除术和常规手术方式,研究结果显示,观察组患者并发症发生率为10(18.18),明显低于对照组29(80.55);观察组患者术后2 h、6 h、12 h、24 h的眼压低于对照组;观察组24 h、7 d及1个月的裸眼视力优于对照组。充分说明实行微切口超声乳化吸除术的效果显著、风险性小、安全性高,但仍存在发生并发症的几率,术后应做好相应的护理工作,密切关注糖尿病性白内障患者各项指标的变化情况,及时告知主治医生患者的不良反应,将引发并发症的因素扼制在萌芽中。
综上所述,实行微切口超声乳化吸除术,能够降低术中、术后并发症的发生率,提升患者裸眼视力的恢复速度,改善患者的生存质量,充分说明这项手术方式对糖尿病性白内障患者在临床治疗中的应用价值,值得深入推广。
