线栓法制备SD大鼠局灶性脑缺血再灌注模型的实践与评价*
2018-08-15包玉龙
甘 雨,马 进,袁 媛,乔 敏,包玉龙,王 菲
辽宁省中医药研究院,辽宁 沈阳 110034
近年来,缺血性脑血管疾病发生率、致残率和死亡率逐年攀升,探究其发病机制,寻找有效的治疗药物具有重要的现实意义,而制备理想、稳定的动物模型是研究该类疾病的重要途径。目前,制备局灶性脑缺血动物模型的方法有多种,包括开颅机械闭塞法、微栓子栓塞法、气囊栓塞法、光化学诱导血栓形成法、线栓法等[1]。其中线栓法因具有不开颅、创伤小、梗塞部位明确、缺血及再灌注时间可控等优点[2],而成为国内外学者广泛应用的良好载体,现将线栓法模型效果及制作经验报告如下:
1 材料与方法
1.1实验动物SPF级SD大鼠,雄性,体质量260~280 g,由辽宁长生生物技术有限公司提供,许可证号:SCXK(辽)2015-0001。饲养于辽宁中医药大学附属第二医院实验动物中心,实验动物许可证号:SYXK(辽)2012-0003,温度 20~23℃,相对湿度 50%~60%。
1.2主要试剂与仪器水合氯醛(国药集团化学试剂有限公司,批号:20150508);2,3,5- 氯化三苯基四氮唑(TTC,国药集团化学试剂有限公司,批号:20150310);4%多聚甲醛(北京索莱宝科技有限公司,批号:20151214);栓线(北京西浓科技有限公司,产品货号:2838-4A);JKDP-2型电热培养恒温箱(厦门医疗电子仪器厂)。
1.3实验方法
1.3.1 分组 将SD大鼠44只随机分为假手术组18只和模型组26只。
1.3.2 模型制备 参照Longa等[3]及文献[4]方法,采用线栓法制备大鼠局灶性脑缺血再灌注模型。3%水合氯醛[300 mg/kg(体质量)]腹腔注射麻醉大鼠,将大鼠仰卧位固定于操作台上,颈前区消毒,采用颈部正中纵行切口,钝性分离肌肉及筋膜,充分暴露右侧颈总动脉(CCA),仔细分离迷走神经。再依次剥离颈外动脉(ECA)和颈内动脉(ICA)。结扎ECA,夹闭ICA,再结扎CCA,于CCA分叉部下方约10 mm处剪一小口,插入线栓,松开夹闭ICA的微动脉夹,将线栓缓慢送入ICA,直至遇有轻微阻力为止,此时线栓插入深度(18.0±0.5)mm。外留线栓涂黑(便于再灌注时拔线),缝合切口。2小时后行再灌注,即将线栓抽至CCA内,大脑中动脉恢复血供。假手术组不插入线栓,颈部手术及血管处理同模型组。
1.4评价指标
1.4.1 神经行为学评分 分别于术后2小时及3、7、14天观察大鼠行为和神经功能状况,并参照文献[5]方法对大鼠神经功能障碍进行评分。0分:活动正常,无神经功能缺陷;1分:提尾悬空时,左侧前肢内收,不能完全伸展;2分:爬行时身体向左侧旋转(追尾征);3分:爬行时身体向左侧倾倒;4分:无法自发行走并伴有意识水平下降。模型组评分1~3分者纳入研究,同时排除蛛网膜下腔出血和未到观察时间点死亡大鼠。
1.4.2 脑梗死面积比测定 分别于术后3、7、14天2组各取3只大鼠,麻醉后断头取脑,脑组织置于-20℃冰箱中冷冻20分钟,去除嗅球、小脑和低位脑干。自额极每间隔2 mm连续做5个脑组织冠状切片,分别为 A、B、C、D、E 片,迅速置于2%TTC溶液中,37℃恒温避光孵育30分钟,期间每5分钟翻动1次。染色后拍照,置4%多聚甲醛溶液中固定。以最大缺血断面C片计算脑梗死面积百分比,用Image J 1.47图像分析软件计算C片梗死区面积和非梗死区面积,为避免右侧大脑因缺血性水肿带来的误差,采用Swanson法计算梗死面积百分比。脑梗死面积百分比=(S1-Sr)/2S1×100%(S1:C片健侧总面积;Sr:C片患侧非梗死区面积)。
1.5统计学方法采用SPSS 17.0统计软件分析数据,计量资料以(±s)表示,采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1神经行为学评分与死亡率假手术组大鼠全部存活。模型组大鼠术中死亡3只,术后1~3天死亡3只,术后4~7天死亡2只,总死亡率为29.6%(8只死亡动物未列入神经行为学评分的统计分析)。假手术组大鼠死亡率低于模型组(χ2=4.86,P<0.05)。假手术组大鼠各时间点神经行为学评分均为0分。模型组大鼠不同时间点神经行为学评分均高于假手术组,差异有统计学意义(P<0.01),见表1。
表1 2组大鼠术后不同时间点神经行为学评分比较(±s) 分

表1 2组大鼠术后不同时间点神经行为学评分比较(±s) 分
组别 只数 术后2小时 术后3天 术后7天 术后14天假手术组 18 0.00±0.00 0.00±0.00 0.00±0.00 0.00±0.00模型组 18 1.94±0.80 1.61±0.78 1.50±0.67 1.33±0.52 t 10.29 8.76 7.76 6.27 P<0.01 <0.01 <0.01 <0.01
2.2 TTC染色观察与脑梗死面积比测定经TTC染色后,假手术组大鼠脑组织左右半球均红染,未见明显梗死灶(图1-A);模型组大鼠右侧大脑半球有局限的缺血梗死灶(苍白区域),主要分布在额叶、顶叶、部分颞叶皮层。模型组大鼠术后不同时间点脑梗死面积百分比与假手术组同期比较差异均有统计学意义(P<0.01),见表2、图1。
表2 2组大鼠术后不同时间点脑梗死面积百分比(±s) %
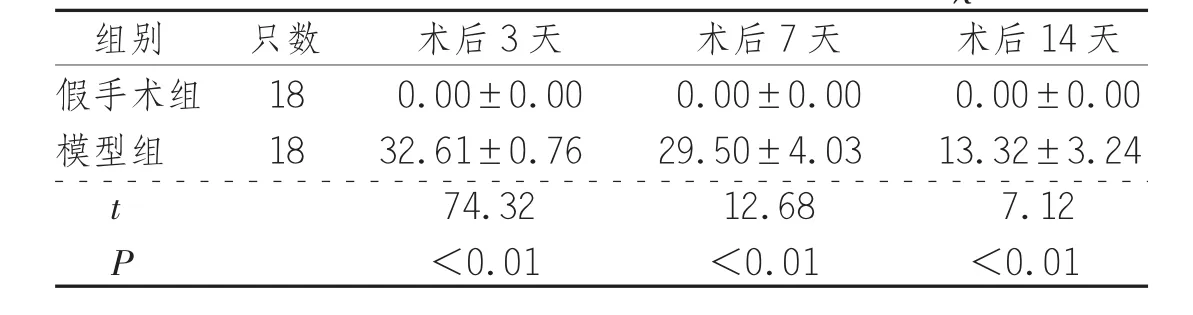
表2 2组大鼠术后不同时间点脑梗死面积百分比(±s) %
组别 只数 术后3天 术后7天 术后14天假手术组 18 0.00±0.00 0.00±0.00 0.00±0.00模型组 18 32.61±0.76 29.50±4.03 13.32±3.24 t 74.32 12.68 7.12 P<0.01 <0.01 <0.01

图1 2组大鼠术后不同时间点脑梗死面积(TTC染色)
3 讨论
自上世纪八十年代,Koizumi J等[6]首创不开颅经CCA插入线栓制备大脑中动脉闭塞缺血模型以来,经30余载不断改进,目前已成为实验性脑缺血研究最常用的造模方法。但该法仍不尽完善,如:制备过程复杂,手术难度大;动物品系及体质量要求严格;稳定性欠佳,易受栓线种类、规格、头端处理等诸多因素影响,想制备稳定性好、可靠性高的模型尚存在一定困难[7]。本研究选用SD大鼠,采用经颈总动脉远端插线的方法制备大鼠脑缺血再灌注模型。结果显示用此法制备脑缺血再灌注模型具有缺血部位恒定、可靠性高等特点。
3.1 线栓的选择线栓是决定模型制备成功与否的关键,线栓的直径、硬度、弧度及头端处理是重要影响因素[8]。本研究选用北京西浓科技有限公司生产的2838-4A型线栓,该线栓为单丝尼龙线,头端烧熔为半球形,前端包被多聚赖氨酸,直径(0.38±0.02)mm,由于其直径均一,弧度及硬度适中,大大提高了模型制备的成功率和脑缺血范围的稳定性,同时也节约了线栓制作及精选的时间,为快速、优质完成研究提供了保障。
3.2 大鼠的选择大鼠的品系和体质量是影响模型成功与否的重要指标[9]。SD大鼠脑血管解剖特点与人类相似,生理机能变异较小,梗死灶恒定,重复性好。大鼠体质量偏小(250 g以下),颈动脉较细,插线困难,且易损伤血管;体质量偏大(300 g以上),颅内动脉较粗,不能完全阻塞大脑中动脉[10]。因此,体质量260~280 g的SD大鼠血管变异小,生命耐受力强,实验易于控制。
3.3插线的技巧ECA和ICA要充分暴露,结扎ECA尽量靠近分叉处,而夹闭ICA尽量靠近远端,当打开微血管夹时,在ICA的栓线足够长可避免血流将栓线从血管内冲出。插线时鼠头部歪向左侧,使栓线的弧面朝向内上方,大概与水平面呈45°,有利于进线。
3.4插线的深度在术前准备时用细标记笔在18 mm处作标记,进线时遇到阻力,倘若已达到18 mm,立即停止进线,以免造成蛛网膜下腔出血;倘若不足18 mm,应缓慢退出2~3 mm,调整栓线的角度再进线。
3.5线栓外留残端处置残端最好涂上黑色,拔线时更容易分辨,残端要尽量保留长一些,因为大鼠清醒便开始活动,易使残端缩进肌肉内。另外拔出线栓动作要轻柔,防止拉断血管而无法再灌注或全部拔出造成大出血。
总之,要建立理想、稳定和可靠的标准化脑缺血再灌注模型,必须注重细节,不断总结经验。本研究对Longa法制作的大鼠局灶性脑缺血模型作了一些改进,并通过神经行为学、TTC染色观察进行验证,获得了满意的效果,可为研究缺血性脑血管疾病的发病过程及治疗药物评价提供保障。
