不同年龄段高龄妊娠妇女的母婴结局研究
2018-08-14占思思陈文殊
占思思,陈文殊
(温州市中心医院妇产科,浙江 温州 325000)
随着女性社会地位的不断提高以及经济、生活压力的不断增加,更多女性越来越倾向于晚婚晚育,我国“二胎”政策的开放更使我国女性平均生育年龄明显提高。目前国际上大多将分娩年龄≥35岁的孕产妇定义为高龄孕产妇。统计学研究显示,我国高龄孕产妇比例已经从1996年的3.96%提高到14%左右[1]。相较于低龄妊娠的孕妇,高龄孕产妇妊娠期合并症及不良母婴结局显著增加。有研究认为高龄孕产妇中,40岁以上孕产妇合并妊娠并发症的几率要高于40岁以下孕妇,同时高龄孕产妇的母婴结局也往往不容乐观,因此对高龄孕产妇母婴结局进行分析并采取相应的预防措施是现阶段围产工作的主要任务[2-3]。目前针对正常妊娠年龄孕妇与高龄孕产妇母婴结局的研究较为常见,但针对高龄孕产妇中不同年龄段孕妇母婴结局的分析仍十分少见[4]。本次研究将不同年龄段的高龄孕产妇进行了对比,取得了一定成果,现报道如下。
1资料与方法
1.1一般资料
选取2016年5月至2017年5月在温州市中心医院住院分娩的126例高龄孕产妇的资料进行回顾性分析,按照孕妇分娩年龄的差异将35~39岁设为高龄1组(62例),≥40岁设为高龄2组(64例),选取同时间段在我院住院分娩的56例非高龄孕产妇为对照组。高龄1组孕妇分娩年龄为35~39岁,平均年龄(37.28±2.06)岁;高龄2组孕妇分娩年龄≥40岁,平均年龄(42.18±2.16)岁;对照组共56例,孕妇分娩年龄22~34岁,平均年龄(27.62±2.11)岁。纳入标准:①基本资料完整;②孕产妇配合调查;③孕妇及家属均对本次研究知情且同意参与本次研究。本次研究经医院伦理会审核通过。
1.2观察指标及诊断标准
1.2.1产妇妊娠合并症与并发症
统计出现妊娠期高血压、妊娠期糖尿病、前置胎盘、胎膜早破、早产等妊娠合并症或并发症的孕妇数量和比例。①妊娠期高血压:妊娠期间首次出现高血压时,收缩压≥140mmHg和(或)舒张压≥90mmHg,且于产后12周内恢复正常;②妊娠期糖尿病:24~28孕周孕妇,禁食8小时以上,进行75g口服葡萄糖耐量试验(oral glucose tolerance test,OGTT),检测患者空腹以及服糖后1小时、2小时的血糖水平,患者空腹血糖≥5.1mmol/L、服糖后1h血糖≥10.0mmol/L、服糖后2h血糖≥8.5mmol/L;③前置胎盘、胎膜早破、早产等诊断标准参照《妇产科学》第8版。
1.2.2分娩方式及产时并发症
统计采用剖腹产术分娩、手术助娩以及产后出血的孕妇数量及比例。产后出血:胎儿娩出后24小时内出血量≥500mL或剖宫产后24小时内出血量≥1 000mL。
1.2.3新生儿异常状况
统计出现巨大儿、低出生体质量儿、新生儿窒息、新生儿转新生儿重症监护病房(neonatal intensive care unit,NICU)等现象的新生儿数量及比例。①巨大儿:新生儿出生后1h内体质量≥4 000g;②低出生体质量儿:新生儿出生后1h内体质量<2 500g;③新生儿窒息:新生儿出生后1分钟内无自主呼吸或未能建立规律呼吸;④新生儿转NICU:因其他原因转入NICU的新生儿。
1.3 统计学方法
本次研究中得到的数据均利用SPSS 19.0软件对进行统计学数据分析,计数资料用例数(百分比)表示,组间比较则用χ2检验或Fisher确切概率法,检验水准为α=0.05,以P<0.05为差异具有统计学意义。
2结果
2.1妊娠合并症与并发症比较
三组间妊娠期高血压、妊娠期糖尿病、早产发生率比较有显著性差异(均P<0.05),其发病率随着年龄的增加而增加,三组间前置胎盘、胎膜早破发生率比较无显著性差异(P>0.05),见表1。

表1 妊娠合并症与并发症比较[n(%)]
2.2分娩方式及产后出血比较
三组间剖宫产术分娩率、产后出血发生率比较有显著性差异(均P<0.05),其发生率亦随着年龄的增加而增加, 三组间手术助娩率比较无显著性差异(P>0.05),见表2。
表2分娩方式及产后出血比较[n(%)]
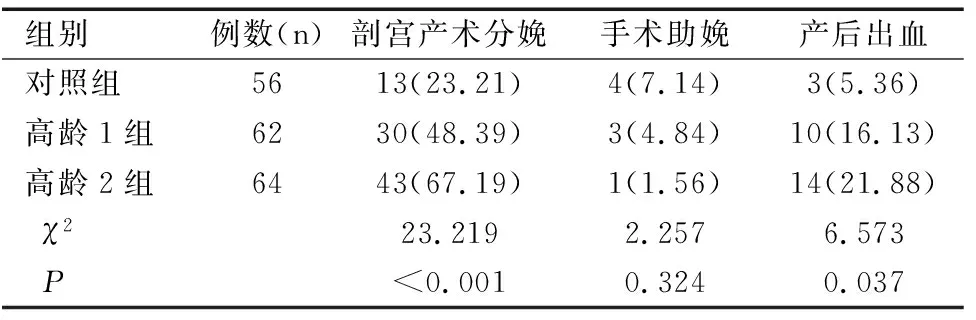
Table 2 Comparison of delivery mode and postpartum bleeding[n(%)]
2.3新生儿异常情况比较
三组间巨大儿、新生儿转NICU发生率比较有显著性差异(均P<0.05),低出生体质量儿、新生儿窒息发生率比较无显著性差异(P>0.05),见表3。
表3新生儿异常情况比较[n(%)]
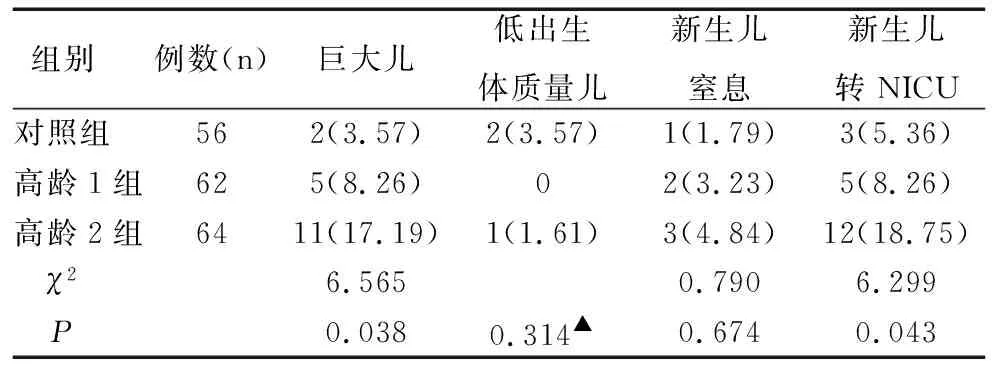
Table 3 Comparison of abnormal condition of newborns[n(%)]
注:▲为Fisher确切概率法检验。
3讨论
3.1高龄孕产妇妊娠风险
随着经济社会的不断发展,新世纪女性的工作、生活压力不断放大,越来越多的女性选择晚婚晚育,与此同时,女性平均分娩年龄也不断上升[5]。统计学研究表示:1996年时我国高龄孕产妇比例为2.96%,2011年时已经达到10.1%,2017年北京市高龄孕产妇比例高达14%[6]。虽然国内对于分娩年龄≥35岁的孕产妇已有不少研究,但随着二孩政策的实施,很多女性妊娠年龄超过40岁,甚至少数达45岁及以上,此人群的孕期管理和宣教并未得到足够重视。高龄孕产妇妊娠往往伴随着各种妊娠期并发症发生几率的提高,严重威胁高龄孕妇的生命安全,对新生儿的健康也具有较大影响。
3.2不同年龄段高龄孕产妇妊娠结局
现阶段已有大量研究对比了高龄孕产妇与正常孕产妇妊娠并发症及母婴结局,但针对高龄产妇中不同年龄段母婴结局区别的研究仍十分罕见[7]。本研究将高龄进行详细分组后分析,结果发现三组间妊娠期高血压、妊娠期糖尿病、早产发生率比较有显著性差异(P<0.05),其发病率随着年龄的增加而增加,且三组间剖宫产术分娩率、产后出血发生率比较有显著性差异(P<0.05),其发病率亦随着年龄的增加而增加,三组间手术助娩率比较无显著性差异(P>0.05),提示孕产妇随着年龄的增加,孕期和产时并发症的发生率增加。分析原因可能是女性的机体代谢能力往往随着年龄增长不断下降,而脂肪则随年龄增长而不断增加,女性机体BMI一旦失衡,极容易增加妊娠期高血压、妊娠期糖尿病等并发症的风险。此外,随着年龄的增加,体内血管内壁弹性逐渐减弱,孕妇发生妊娠期高血压的风险也随之提高。再者,年龄和体重的增长也可能导致孕妇胰岛素分泌及胰岛素受体的异常进而引发妊娠期糖尿病。高龄孕产妇由于分娩年龄相对较大,身体机能有所下降,如骨盆关节生硬难以扩展、子宫肌层收缩能力下降等,分娩难度明显提高。除此之外,高龄孕产妇往往认为胎儿宝贵,拒绝承担自然分娩中的种种风险,偏向于剖宫产或手术助娩,而身体机能的下降以及较多巨大儿的出生也导致了高龄孕产妇产后出血的几率大大增加。
3.3不同年龄段高龄孕妇的新生儿结局
本次研究结果显示三组间巨大儿、新生儿转NICU发生率比较有显著性差异(P<0.05),低出生体质量儿、新生儿窒息发生率比较无显著性差异(P>0.05),而以高龄2组发生率均最高,提示孕产妇随着年龄的增加,特别是≥40岁时新生儿不良结局发生率增加。分析其原因可能是,巨大儿以及因其他原因转入NICU可能与孕妇妊娠期间的多种并发症有关,高龄孕妇因并发妊娠期高血压以及妊娠期糖尿病导致体内激素水平失衡,影响胎儿的正常发育进而产生巨大儿及其他新生儿并发症。
综上所述,高龄孕产妇母婴不良结局显著增加,特别是高于40岁者,母婴结局更加不容乐观,临床上应加强围产期保健,预防不良妊娠结局的发生。
