后路减压侧块内固定治疗多节段颈椎间盘突出症的疗效观察
2018-08-08李宏伟付玉平汤化麒
王 帅,李宏伟,付玉平,李 朋,汤化麒
解放军第202医院 骨科,辽宁沈阳 110003
颈椎间盘突出症是骨科的常见疾病,部分患者需行手术治疗,经颈前路手术适用于大多数患者,但部分多节段颈椎间盘突出症或合并颈椎后凸畸形、颈椎管狭窄及颈椎后纵韧带骨化的患者需采用颈椎后路椎板减压及侧块螺钉内固定技术进行手术。该术式可解除脊髓压迫、恢复颈椎曲度并获得良好的稳定性。但后路减压侧块螺钉内固定术在临床应用中的操作安全性及有效性尚需进一步评估。本课题组对后路减压、侧块螺钉内固定治疗多节段颈椎病的疗效进行观察,探讨该术式的安全性和有效性。
资料和方法
1一般资料 选取2015年1月- 2017年12月在我科行手术治疗的颈椎病患者进行回顾性分析。纳入标准:1)符合脊髓型颈椎病的诊断标准;2)C3 ~ C7颈椎病变节段不少于3个;3)手术方式为经后路椎板减压、侧块螺钉内固定;4)年龄<65岁、术后可配合功能锻炼及随访。排除标准:1)颈椎骨折、颈椎肿瘤等病变;2)严重骨质疏松症;3)脊髓空洞等占位性病变、脊髓严重损伤;4)伴有严重内科疾病。共入组符合条件的患者31例,其中男23例,女8例;平均年龄46(32 ~ 64)岁,病程8周~ 2年,平均1.1年。患病节段为3个者25例,4个者6例。临床症状为双上肢麻痛伴行走不稳17例,四肢麻木无力8例,轴性颈肩痛5例,胸部束带感1例。
2手术方法 全身麻醉后患者取俯卧位,头颈部保持中立位并使用颅骨牵引装置固定,颈部稍屈曲。采取正中入路,逐层切开并充分显露预减压节段的棘突及侧块。根据术前颈椎X线、侧块CT测量数据,选取合适的进钉点和进钉角度,应用Margel法置入侧块螺钉[1],即在侧块中点内侧2 mm进钉,矢状位螺钉头侧倾45°,保证进钉方向与上关节突关节面平行。术中采用剥离器插入关节间隙定位矢状位关节面,水平面与棘突成约30°内收角度进钉,测深后选取合适长度及粗细的螺钉拧入骨道。术中C臂机透视颈椎正侧位证实内置螺钉位置、方向、长度合适。置钉成功后继续行减压术,根据专科查体及影像学检查确定减压范围,使用棘突咬骨钳切除拟减压节段棘突,再以枪式咬骨钳将其残存棘突切除,自远侧椎节的椎板下方分离黄韧带及其附着处,应用薄型咬骨钳自椎板两侧分离咬除,直至近节椎板上缘,游离减压范围内的椎板并切除,椎板切除后可见硬膜囊膨胀。继续清理两侧关节突内侧残存骨质,确保减压边缘光滑、平整。术中探查硬膜囊搏动良好,神经根通道通畅且无明显压迫,方停止减压[2]。参照正常颈椎生理曲度预弯钛棒并固定于侧块螺钉,术中使用C臂机透视证实颈椎生理前凸恢复后锁紧所有螺钉尾帽。将棘突修成长条状样骨条植于螺钉外侧并使用明胶海绵覆盖表面。术区留置负压引流管一枚后缝合切口。
3术后处理 术后抗感染治疗48 h,同时予小剂量地塞米松及甘露醇静滴预防神经根减压性水肿。保持引流管通畅,预防硬膜外血肿的发生,密切观察四肢感觉、运动功能变化。24 h引流量小于50 ml时拔除引流管,术后48 h在颈托保护下开始早期康复锻炼,颈托固定6 ~ 8周。
4疗效评价标准 1)参照日本矫形外科学会(Japanese Orthopaedic Association,JOA)标 准[3]对四肢感觉及运动功能、躯干感觉功能及膀胱功能进行评价,比较术前、术后JOA评分,并记录其改善率[JOA%=(术后JOA评分-术前JOA评分)/(17-术后JOA评分)]:>75%为优,50% ~ 75%为良,25% ~ 49%为中,<25%为差。2)Borden测量弧弦距的数值[4],弧弦距≥2 mm且<7 mm为颈椎生理曲度变直;弧弦距≥0且<2 mm为生理曲度明显变直或消失;弧线距<0为节段性后凸;在颈椎矢状位X线片上分别测量手术前后C2 ~C7 Cobb角,评定术前、术后颈椎曲度变化差异。3)测量颈椎中立位MRI T2加权像中最狭窄处脊髓前后径,在中心矢状面测量脊髓膨胀距离及脊髓中心后移距离(脊髓后移距离=脊髓前缘后移距离+1/2脊髓膨胀程度)。4)根据颈椎功能残障指数量表(neck disability index,NDI)[5]评价手术前后轴性症状的改善情况,分值范围0分(无功能障碍)~50分(完全功能障碍)。
5统计学分析 使用SPSS19.0统计软件进行数据处理、分析,计量资料以±s表示,手术前后JOA评分、NDI评分、颈髓后移距离变化等的比较均采用配对t检验,等级资料采用秩和检验,P<0.05为差异有统计学意义。
结 果
1神经系统功能评价 术前JOA评分为6.2±1.1(5 ~ 11),术后末次随访评分为 10.3±1.3(9 ~ 15),JOA改善率为40.1%(20.5% ~ 59.7%),差异有统计学意义(P<0.05)。治疗后改善率评级:优21例、良7例、中2例、差1例,平均改善率75.6%。
2颈椎影像学测量评价 颈椎生理曲度由术前的平均3.6±0.5(2.1 ~ 7.2) mm提高到术后的9.3±0.7(7.1 ~ 13.3) mm,差异有统计学意义(P<0.05);颈椎中立位MRI示最狭窄处脊髓前后径由术前的(2.9±1.4) mm增加至术后的(6.1±0.9) mm,增加了69.2%(P<0.05);颈髓较术前平均向后漂移 4.6±1.2(3.1 ~ 6.8) mm (P< 0.05),以上差异均有统计学意义。手术前、后C2 ~ C7 Cobb角分别为 (5.3±1.1)°和 (18.4±5.6)°,差异有统计学意义(P<0.05)。术前、术后影像学资料见图1、图2。
3颈肩轴性疼痛评价 术前、术后NDI评分分别为5.2±2.5和19.3±7.6,差异有统计学意义(P<0.05)。见表 1。
4不良反应及并发症 1)早期并发症:脊髓血肿压迫1例(3.2%),无死亡伤残(0);2)远期并发症:术后平均随访12个月,植骨不融合及延迟融合2例(6.6%),邻近节段退变明显及不稳1例(3.2%),颈部活动受限4例(12.9%)。31例患者手术减压及神经根松解充分,未出现明显脊髓再损伤,无脑脊液漏发生,无神经根及椎动脉的损伤,术后无内置物周围感染及切口感染发生。

图 1 术前X线片及MRI示颈椎退行性改变,椎间盘突出Fig. 1 X-ray and MRI images showed cervical degeneration and disc herniation
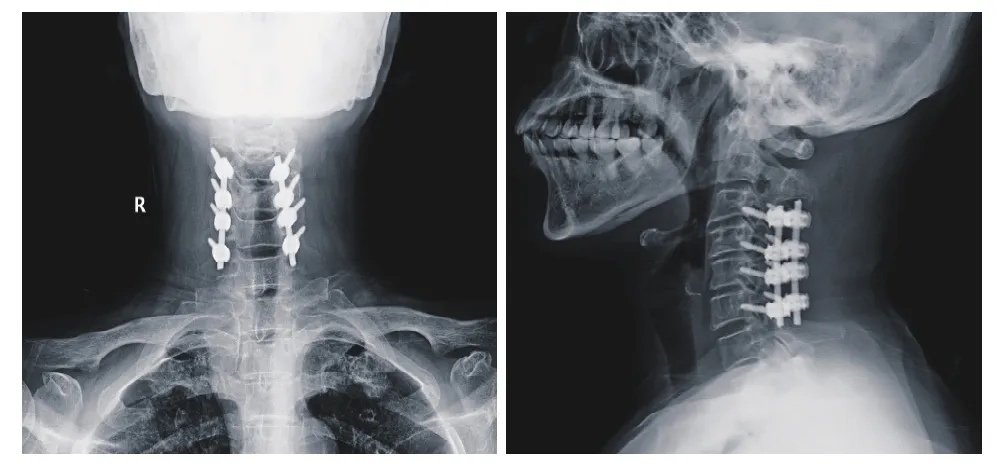
图 2 术后X线片示内固定无明显松动移位,颈椎生理曲度良好Fig. 2 X-ray images showed there was no obvious loosening and displacement after operation, and the physiological curvature of the cervical vertebra was good

表1 颈椎间盘突出症患者术前术后参数比较Tab. 1 Comparison of preoperative and postoperative parameters in patients with cervical disc herniation
讨 论
颈椎间盘突出症是在颈椎间盘组织退变基础上,外力作用或无明显诱因情况下导致的纤维环损伤及椎间盘突出,从而导致颈脊髓、神经根受压的一组病症[6]。有研究者对颈椎间盘突出症的MRI表现与神经根的关系进行了阐述及分型,当患者经保守治疗无效、神经损伤持续进展、大小便功能障碍时,若其表现和影像学检查相符应考虑手术治疗[7]。目前国内外对于治疗多节段脊髓型颈椎病的手术方式尚无定论,但解除脊髓压迫、恢复或重建与脊髓相适应的椎管容量及形态,最大限度恢复脊髓残留功能和阻止病情进一步发展或恶化是CSM手术治疗的共同目的[8]。有学者报道颈前路手术风险高于后路手术[9-12],并发症的发生率也高于后路手术[13]。因此,一般来说,病变节段为1 ~ 2节时倾向于行前路手术,而多节病变者往往需行后路手术[14]。
侧块螺钉及钉棒系统内固定优势:1)颈椎侧块解剖结构及邻近重要解剖组织已有详细研究,手术安全性较高;2)侧块螺钉技术较成熟,Margel法已应用多年;3)通过侧块CT扫描可测量侧块-前壁距离,侧块-前外侧缘最远距离、侧块最大宽度及厚度,利于选择合适长度螺钉;4)颈侧侧块螺钉生物力学充分研究证实侧块可提供坚强的内固定,达到颈椎稳定效果;5)手术并发症较少;6)尤其适用于需广泛切除椎板的患者或棘突、椎板损伤或缺损的患者;7)可借助钛棒恢复颈椎生理曲度,防止术后鹅颈畸形的发生;8)能降低轴性症状的发生率[15];9)内固定物材质为钛合金,强度及组织生物相容性好,不影响MRI检查。
经颈后路减压侧块螺钉内固定术中需避免暴力操作,注意打磨骨缘,避免硬膜囊及医源性神经损伤;使用椎板咬骨钳过程中避免牵拉软组织,如硬膜与黄韧带粘连较重,可使用神经剥离子缓慢、钝性分离,可有效降低硬膜囊损伤风险。硬脊膜、脊髓在自身的张力作用下后移,脊髓最狭窄处前后径增加、脊髓向后漂移(4.6±1.2) mm,Shiozaki等通过MRI检查证实椎管扩大后24 h脊髓后移达最大程度,且C5水平脊髓后移最为明显[16-17]。
本研究术后常规予以激素治疗3 d,以预防减压性水肿的发生。发现椎管充分减压,脊髓后移能起到很好的恢复神经及脊髓功能的作用,但其中病变范围为C3 ~ C6的1例患者出现血肿压迫,导致术后神经功能恢复不佳,考虑为术区止血不彻底,术后颈托外固定压迫引流管,引流不畅所致。
经颈后路减压内固定术可改善颈椎生理曲度,但椎管减压对颈后方稳定性破坏较大,故需以内固定术重建脊柱稳定性,并提高植骨融合率。Uchida等[18]认为颈脊髓受压程度与颈椎曲度变化有密切相关性,颈椎生理曲度的恢复可有效改善神经功能。根据术前颈椎X线测量结果对钛棒进行预弯,可尽量恢复颈椎正常生理前凸。本研究中,31例患者术后颈椎生理曲度均有不同程度改善,术后神经功能明显恢复。但本研究中有4例患者术后颈椎屈伸活动功能部分丧失,评估其功能可完成日常生活及工作,满意度尚可,此4例患者均为C3 ~ C7病变患者,考虑为长节段固定后颈椎活动受限所致。
颈椎后路术后轴性症状的发生率较高,具体原因不详,以颈背部持续性疼痛以及肌肉痉挛为主要临床症状,病程持续时间长,目前认为主要的原因可能包括:1)内固定术后颈部活动受限或颈椎不稳;2)颈椎周围软组织损伤、瘢痕形成;3)未进行早期康复功能锻炼。Takeuchi等认为轴性症状与颈椎后凸畸形密切相关,Sodeyama等[19]研究证实脊髓后移>3 mm时神经功能可达到较好恢复程度,Nakashima等[20]认为颈椎后路融合术后C5神经根麻痹的发生率为11.9%,可能与C5神经根最短、术中神经根牵拉损伤、椎间孔减压不够充分、脊髓后移造成神经根栓系等因素相关,故术中应避免过度矫正。Fujibayashi等通过监测椎板成形术前后的颈肌肌力发现充分的脊髓和神经减压有助于减轻颈肩轴性痛。本组患者均未出现C5神经根麻痹症状,颈椎轴性症状明显改善,我们认为可能与神经根管和椎间孔减压充分、颈椎生理曲度恢复、重建颈椎稳定性有关。
目前颈椎MRI为诊断脊髓型颈椎病主要检查方式,MRI不仅可反映颈椎椎管狭窄的程度,还可以反映受压脊髓的髓内变化。刘建恒等[21]认为MRI T2高信号与病程、术前后JOA评分等因素相关。T2信号强度分级越高,患者术后改善率越差。T2高信号的信号强度分级方法可作为评价脊髓型颈椎病预后的指标进行进一步研究。
本研究的局限和不足:研究对象为需减压并固定不少于3个节段的脊髓型颈椎病患者,短节段减压固定患者未纳入研究范围;研究样本量较少,随访时间较短;缺乏对照,有待开展大样本的临床对照研究。
综上所述,后路减压及侧块钉棒系统内固定可以达到减压目的,并重建颈椎稳定性,是治疗多节段颈椎间盘突出症的有效方法。
