17例骶尾部藏毛窦患者手术效果观察
2018-08-07李良飞张秀峰杨琴燕邓群王厚东鲁振锋陈金明刘道成沈忠
李良飞 张秀峰 杨琴燕 邓群 王厚东 鲁振锋 陈金明 刘道成 沈忠
藏毛窦是发生于皮下的一种感染性疾病,主要见于骶尾部,其病灶多位于臀间裂,局部可发现无活力的毛发积聚,松散的毛发长期刺激形成异物反应,从而引起继发感染。在临床可表现为慢性或急性感染扩散,引起局部硬结肿痛、破溃、流脓,迁延反复,严重影响患者的日常生活及工作[1-2]。手术切除是藏毛窦的主要治疗方法。笔者对17例骶尾部藏毛窦患者行手术治疗,疗效满意,现将结果报道如下。
1 资料和方法
1.1 一般资料 回顾性分析2013年1月至2016年12月杭州市第三人民医院收治的17例骶尾部藏毛窦患者的临床资料,其中男16例,女1例;年龄15~34(23.29±5.34)岁;病程15d~8年。6例患者被误诊为骶尾部脓肿或肛周脓肿,在外院予以多次切开排脓手术治疗后仍反复发作;4例患者被误诊为皮肤感染,仅在外院予以抗生素等保守治疗;3例患者诊断明确,予以藏毛窦切除缝合术,但1年后复发;4例患者为本院首诊,且诊断明确。患者入院主诉为骶尾部硬结肿痛、破溃、溢脓、溢液。入院查体均可见骶尾部正中即臀间裂处或偏中线2cm以内有皮下硬结及窦口1个或多个,探针检查发现窦道向头侧或尾部走行,但不与肛门相通,直肠指检及肛门镜检查均未见异常。盆腔MRI和肛周B超检查提示:骶尾部片状软组织影或脓腔、窦道改变,骶骨均未见骨质破坏,均与肛门不通。
1.2 手术方法 所有患者行手术治疗,由同一位医生完成。术前1d行常规肠道准备,术前0.5h备皮、预防性使用抗生素。所有患者采用蛛网膜下腔阻滞麻醉,取俯卧位,采用宽胶带粘贴肛周两侧皮肤,充分暴露臀沟。待麻醉起效后,使用亚甲蓝、双氧水混合液经窦口注入,以使窦道染色作为术中标示,作菱形切口包纳所有窦口,完整切除窦道及窦道周围病灶组织,深达骶骨骨膜表面,皮瓣处深度达臀肌筋膜表面。9例患者术前提示病灶范围较小,感染程度较轻,预计切除病灶缝合后局部张力小,故选择行藏毛窦切除缝合术;7例患者局部感染较为严重,病灶范围大,预计切除范围广,故行转移皮瓣来减少局部缝合张力,其中5例行经典Limberg转移皮瓣术,2例行改良Limberg转移皮瓣术,见图1;1例患者感染程度及病灶大小介于以上两者之间,故选择Z型皮瓣转移术。创面予以电凝彻底止血,用0.9%氯化钠溶液及碘伏反复冲洗;可吸收线间断缝合皮下组织,皮肤使用丝线外翻垂直褥式缝合或可吸收线皮内缝合,缝合前均于创面筋膜层留置负压引流管;创面加压包扎,术毕。术后注意事项:围手术期常规给予抗生素治疗;尽量选择侧卧或俯卧位,术后排便使用坐便器;流质饮食2d后改为半流饮食;每天换药、更换敷料,保持手术切口干燥;每日引流液量<2ml即可考虑拔除引流管,本组患者5~7d后拔除负压引流管;术后12~14d拆线。
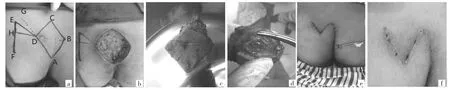
图1 改良Limberg转移皮瓣术过程(a:术前皮瓣设计,ABCD为切除的菱形区域;b:完整切除病灶,深达骶骨骨膜表面;c-d:探查病灶内可见毛发;e:皮瓣转移,切口旁戳孔放置引流管,接负压吸引;f:术后23d完全愈合)
2 结果
术后病理检查提示皮肤及皮下组织化脓性炎伴肉芽组织形成,部分可见毛囊组织,符合藏毛窦改变,仅3例患者在窦道内发现毛发。手术时间为30~70(50.35±11.94)min,术后住院时间为 5~30(14.18±6.79)d,完全愈合时间为 12~40(22.06±7.11)d;患者满意度为 100.0%。藏毛窦切除缝合术和经典Limberg转移皮瓣术后2d各有1例患者出现创面肿痛、渗液,予以加强换药及抗生素治疗后,切口逐渐愈合;其余患者愈合良好。所有行皮瓣转移的患者均未出现皮瓣坏死。术后随访2年,均未见复发。
3 讨论
藏毛窦在我国少见,但我国人口基数大,仍可能形成庞大的患者数量[3]。国外报道本病多见于男性[2,4-5]。Gurer等[6]报道平均发病年龄为25.5岁;张东铭等[7]报道以17岁以下者少见,17岁以上者渐增,25岁达高峰;本组患者的年龄构成与之相仿。李梅琴等[8]报道了1例73岁的高龄藏毛窦患者,临床较为少见。
藏毛窦的发病机制尚未完全明确。有文献报道藏毛窦可发生在全身各处,如脐部[9]、指间(理发师常见)[10]、腋下[11]等处,而骶尾部特别是臀间裂是最常见的发病部位。目前多数学者认为藏毛窦是一种后天获得性病变,局部毛发的积聚加上走路时臀部的扭动及摩擦,使毛发刺入附近皮肤而逐渐失去活力,长期刺激会导致局部感染和炎症的发生[4-5,12-13],最终导致藏毛窦的发生。藏毛窦的高危因素包括多毛体质、皮肤较厚、BMI>25kg/m2、臀间裂深、局部卫生差、长时间保持坐位[14],因此,该病多见于肥胖、多毛、臀间裂过深、臀部易擦伤和久坐的人群。二战时多数英美士兵患上藏毛窦,他们均有长期乘坐吉普车行军的经历,故称其为“吉普车病”[7]。本组患者中,中学生或大学生9例,公司职员4例,司机4例,职业或长时间学习的特殊性导致这些群体的患病率较高。临床上发现有许多患者窦道内未见毛发,本组患者仅有3例发现有毛发组织,可见藏毛窦内藏毛发是其特点,但不是唯一依据,可能与以下因素有关:(1)毛发过于细小,难以分辨;(2)通过异物排斥,随脓液从窦道口自行排出;(3)曾有手术史,毛发可能在以往手术中排出。
骶尾部藏毛窦在临床上多表现为骶尾部反复红肿,常能自行破溃;也有经外科手术引流,待炎症消退后形成窦道,临床上容易误诊。本组患者中,6例被误诊为骶尾部脓肿或肛周脓肿,4例被误诊为局部皮肤感染。本病应与肛瘘、肛周脓肿、疖、痈、皮脂腺囊肿等疾病相鉴别。术前盆腔MRI、肛周B超检查对骶尾部藏毛窦具有一定的诊断价值。手术切除是治疗骶尾部藏毛窦的主要方法。由于其部位的特殊性、病变范围、感染程度等,需采用不同手术方式的皮肤重建方法,目前尚无金标准术式。Khaira等[15]认为成功的手术方式应该是复发率低、住院时间短、术后恢复时间短,术后不适感最轻。目前主要有两大类手术方式:(1)切除引流术(窦道切除侧方引流术、病变切除敞开引流术、病灶切除袋形缝合开放引流术);(2)病灶切除缝合术,包括切除缝合术[15]、切除部分缝合术、经典Limberg皮瓣转移术[16]、Karydakis皮瓣转移术[1,6]、V-Y 皮瓣转移术[17]、Z 型皮瓣转移术[18-19]、Bascom臀沟抬高术等[20]。转移皮瓣的目的是为了减少臀中裂处的手术瘢痕,改变原本较深的臀中裂,从而减少复发。许多学者对经典Limberg皮瓣转移术进行了改良,如改良 Limberg手术(Dufourmentel皮瓣)[21-22]、双改良Limberg手术[23]、改良V-Y皮瓣成型术[24]等,结果显示改良手术效果好、术后恢复快、复发率低。本组2例患者行改良Limberg转移皮瓣术,设计角度较经典Limberg转移皮瓣术有所改变,使皮瓣转移后张力更小,更利于术后恢复,术后住院时间及愈合时间均更短。Kaya等[25]提出菱形切口偏离臀中线设计的改良Limberg转移皮瓣术,术后坐便无疼痛,能更早返回工作,切口浸渍发生率亦较低。针对单纯切除缝合术后复发的患者,学者提出行皮瓣转移术的治疗较好[26]。本组3例复发患者行经典Limberg转移皮瓣术后恢复良好,均未见复发。与病灶菱形切除比较,Mehmet等[27]提出藏毛窦三角形切除+皮瓣转移术,认为更好地减少了皮瓣张力,愈合较快,且局部手术瘢痕小,术后复发率低。近年来,藏毛窦的微创治疗受到越来越多的重视。国外学者提出内镜下治疗藏毛窦的方法,即视频辅助藏毛窦消融术(VAAPS)[28-31];Meinero 等[29]报道了 11 例藏毛窦患者的VAAPS治疗效果,通过内镜可以在直视下辨认病变组织、完整剔除、确切止血等,创伤小[基本只有一个0.5cm的创口(若病变范围较大,可采用双孔进镜操作)],术后恢复快,疼痛感较轻,返回工作时间平均为3.5d,术后均未见复发。Chia等[30]也证实VAAPS治疗藏毛窦是安全、有效的。Milone等[31]一项145例患者的随机对照研究,发现与传统病灶切除术比较,VAAPS手术时间较长,但是创伤小,术后恢复快,患者疼痛感轻,满意度更高,而两组术后复发率比较差异无统计学意义。目前微创治疗藏毛窦在我国虽未普及,但未来具有很大的潜力。
藏毛窦的每种手术方式都要求切除范围适当,切除过多会损伤周围组织、神经;切除过少则易复发。一般要求完整切除窦道及窦道周围病灶组织,深达骶骨骨膜表面,皮瓣处切除深度达臀肌筋膜表面,术中用电刀切除及止血,尽量不留线结以防感染,缝合要求无张力,改变原有臀沟处的皮肤结构,建议创面筋膜层留置负压引流管,另戳孔要远离切口。藏毛窦早期术后并发症有切口感染、血肿、血清肿、切口皮肤及皮瓣坏死等,远期并发症包括局部麻木、疼痛、局部瘙痒、美容问题及术后复发等[12]。术后常规予以抗生素治疗并加强换药。为了监测复发情况,术后需要定期随访。因受到医师操作、术式选择、患者病情等因素影响,国外学者报道的复发率为2%~40%不等,差异较大[32-33]。
综上所述,手术是骶尾部藏毛窦的主要治疗方法,目前尚无金标准术式。术前全面评估、选择适当的术式、术中彻底病灶切除,是保证手术成功的关键;改变骶尾部特别是臀间裂局部皮肤结构,是减少复发的有效方法。
