OSTA对2型糖尿病绝经妇女骨质疏松症筛查效果评价
2018-08-02刘帅唐杰龙樊孝廉
刘帅 唐杰龙* 樊孝廉
1. 南方医科大学附属南海医院内分泌科,广东 佛山 528200
2. 南方医科大学附属南海医院核医学科,广东 佛山 528200
众多临床研究及相关Meta分析证明2型糖尿病(type 2 diabetes mellitus, T2DM)增加骨质疏松性骨折的发生风险[1,2]。骨质疏松症(osteoporosis,OP)及骨质疏松性骨折的治疗和护理,需要投入较大的人力、物力和财力,造成沉重的家庭、社会负担。因此做到早期识别、及时预测骨质疏松症十分重要。双能X线吸收法(dual energy X-ray absorptionmetry, DXA)是诊断OP的金标准,但因多种原因在大型医院、或社区医疗卫生机构并未广泛应用于OP的筛查。本研究对T2DM绝经妇女采用亚洲人骨质疏松自我筛查工具(self-assessment tool for Asians, OSTA)进行评分及采用DXA测量骨密度 (bone mineral density, BMD),旨在探讨OSTA指数预测T2DM绝经妇女骨质疏松症的价值,为分级诊疗中各级医疗机构,特别是基层医疗单位使用OSTA指数预测T2DM绝经妇女骨质疏松症提供临床证据。
1 对象和方法
1.1 研究对象
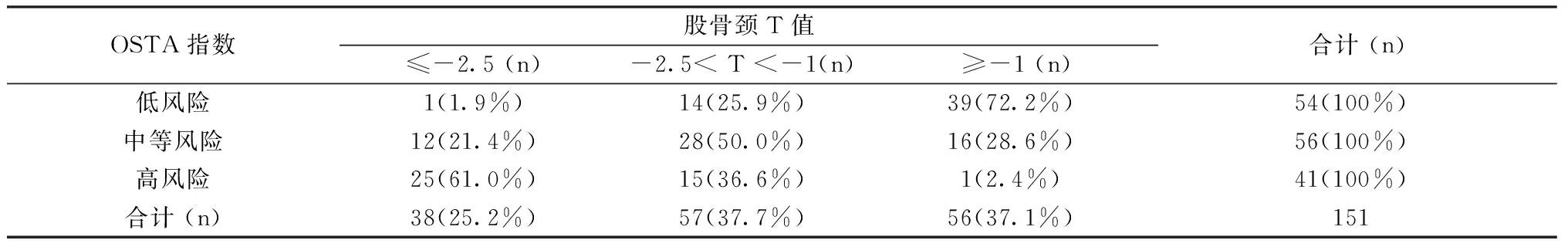
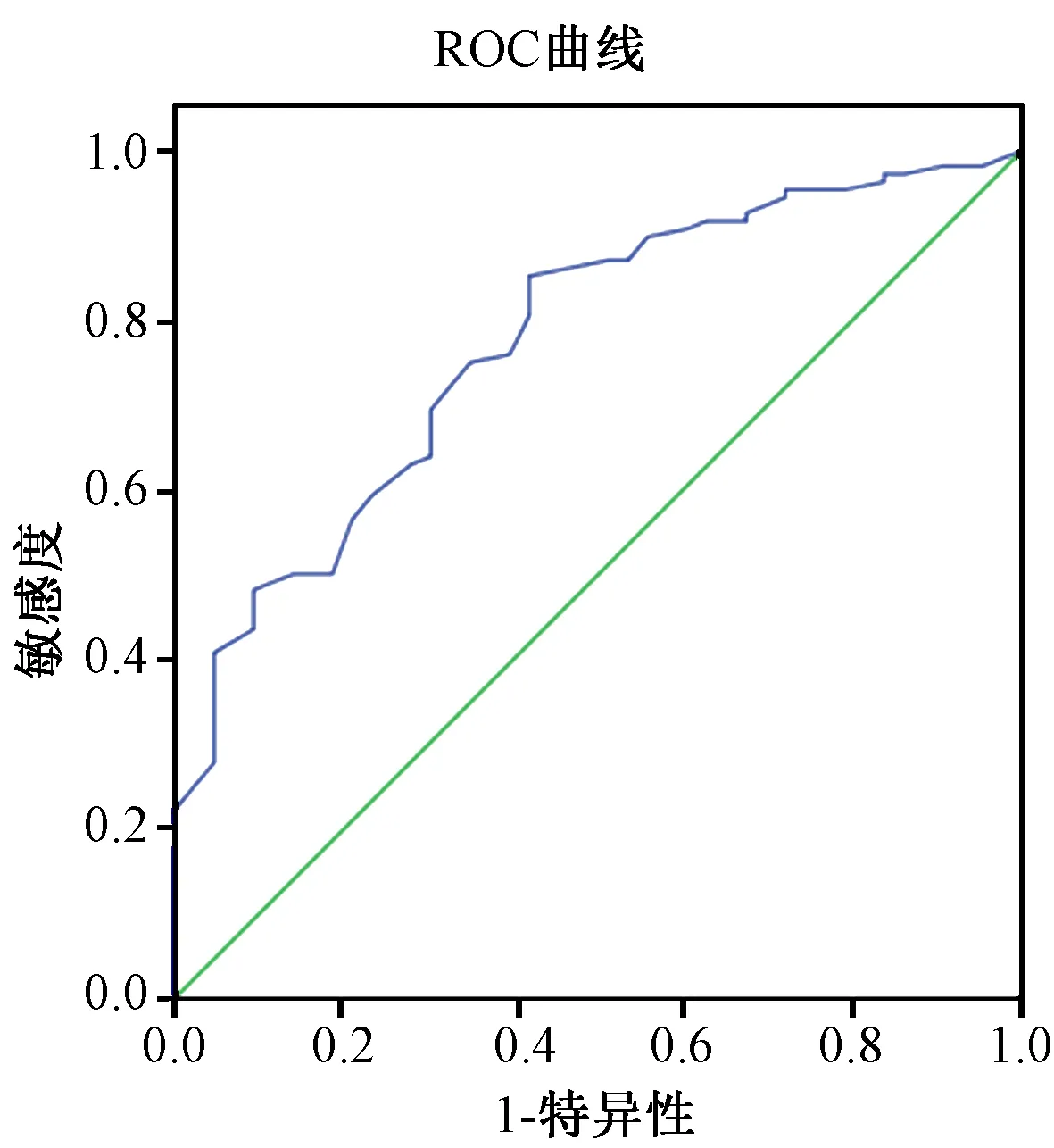
来自2015年1月至2016年6月在我院内分泌科住院的151名T2DM绝经妇女。T2DM诊断根据1999年WHO标准。骨质疏松症诊断参照2011年《原发性骨质疏松症诊治指南》制定的标准[3],即T≤- 2.5为骨质疏松,-2.5 1.2.1所有研究对象均测量身高、体重;计算OSTA指数,OSTA=(体重-年龄)×0.2,结果评定为:OSTA指数≥-1为低骨折风险,-1~-4为中骨折风险,≤-4为高骨折风险。采用双能X线骨密度仪(美国GE公司)测定正位腰椎(L1-4)和股骨颈骨密度。 1.2.2统计学处理 采用SPSS 20.0统计软件分析。计量资料以均数±标准差表示。采用方差分析比较各年龄组间OSTA、T值和骨密度差异。分别绘制受试者工作特征曲线,分析曲线下面积(area under curve, AUC),并取特异性和敏感性都较高的OSTA值作为筛查骨质疏松的最佳诊断切点。P< 0.05为差异有统计学意义。 151名2型糖尿病绝经妇女年龄为(68.76±10.07)岁,身高(153.13±5.68)cm,体重(57.72±10.24)kg。L1-4的T值在小于60岁各组间数值统计差异无统计学意义。60~69岁组与70~79岁组间L1-4的T值差异无统计学意义。其余各年龄组L1-4的T值均与70~79岁组L1-4的T值和大于80岁组间L1-4的T值差异有统计学意义(P< 0.05)。 股骨颈T值在小于40岁组与50~59岁组差异无统计学意义,50岁以上各年龄组之间股骨颈T值差异有统计学意义(P< 0.05)。 表1 各年龄组的OSTA指数、各部位T值和骨密度值 L1-4、股骨颈OP检出率分别为:28.5%、25.2%。OSTA各级风险中,其中高风险指数在L1-4和股骨颈OP检出率均为61%。OSTA中风险指数在腰椎和股骨颈OP检出率中较低,分别是25.0%、21.4%。OSTA中风险指数在腰椎和股骨颈骨量减少检出率中较高,分别是51.8%、50.0%。 OSTA指数预测腰椎、股骨颈骨质疏松,最佳截点分别是-2.9、-3.3时,对应的ROC曲线下面积最大(P=0.000)。 表2 腰椎T值与OSTA筛查OP结果比较Table 2 Comparison of the screening effect between T-score of L1 and OSTA index 表3 股骨颈T值与OSTA筛查OP结果比较Table 3 Comparison of the screening effect between T-score of the femoral neck and OSTA index 表4 不同检测部位,OSTA截点值预测OP时的AUCTable 4 AUC of OSTA to predict osteoporosis at L1-4 and the femoral neck **P=0.000 图1 OSTA预测OP的ROC曲线Fig.1 ROC of OSTA to predict osteoporosis 国外学者研究发现糖尿病患者中有50%合并骨质疏松症[4],王亚楠等国内研究表明2型糖尿病合并骨质疏松症发病率为69.6%[5],与高龄、低糖化血红蛋白以及低体重指数有关。本研究选取腰椎及股骨颈做为检测部位,结果显示随年龄增长,受试者腰椎、股骨颈骨密度逐渐下降。在大于50岁年龄组各组间,股骨颈的骨密度差异均有统计学意义。腰椎骨密度结果在各年龄组间差异的表现结果,可能与老年人骨质增生等退行性改变相关。 国内某大型三甲医院调查显示,在院的骨质疏松症高危患者比例高达57.6%,而接受骨密度检测者仅占14.4%,检测比例极低[6],原因可能与DXA检查费用高或者具有辐射有关。且DXA设备价格较高,在分级诊疗时,镇区级及社区医疗卫生机构内很难开展。因此明确简便且准确的指标对骨质疏松症进行筛查非常必要。亚洲人骨质疏松自我筛查工具(Osteoporosis Self-assessment Tool for Asians, OSTA)指数是Koh教授经研究分析后,得出的能最好体现敏感度和特异度的两项简易筛查指标,即年龄和体重[7]。本研究显示OSTA指数在腰椎和股骨颈等不同检测部位,受试对象大于50岁年龄组间差异有统计学意义,与胡健等[8]研究结果一致,OSTA可用于国内50岁以上女性糖尿病患者进行骨质疏松筛查。 DXA在测定人体不同解剖部位时精确度也有不同,测量脊柱的精确度是0.5%~2%,通常大于1%,股骨颈的精确度为1%~2%[9]。正常绝经妇女采用腰椎作为诊断部位,其OP检出率高于以股骨颈作为诊断部位[10]。李桂英等[11]采用DXA对2型糖尿病患者进行各部位骨密度测量,研究也表明腰椎OP的检出率高于股骨颈OP检出率。在对绝经后2型糖尿病患者不同部位骨密度变化情况的研究中显示,在50~59岁年龄组中,OP检出率最高的部位是腰椎[12]。本研究发现应用DXA对腰椎、股骨颈进行检测,OP检出率分别为28.5%、25.2%,腰椎的OP检出率最高,与国内研究结果一致。应用OSTA指数进行OP筛查时,高风险指数组中腰椎、股骨颈OP检出率最高,中风险指数在腰椎和股骨颈OP检出率中较低,在骨量减少组中检出率中较高,表明OSTA高风险指数与DXA检测骨质疏松的一致性,中风险指数适用于预测骨量减少。 有国内学者研究显示,OSTA评估绝经后妇女骨质疏松时的敏感度较高而特异度不高[13]。我们研究结果显示OSTA在不同检测部位,其敏感性和特异性略有不同。AUC最大时,腰椎作为诊断骨质疏松症部位的敏感度接近于特异度,而股骨颈的结果是敏感度略高于特异度,这可能与本研究样本量有限有关,需进一步扩大样本量求证。OSTA指数预测腰椎、股骨颈骨质疏松,最佳截点分别是-2.9、-3.3时,对应的ROC曲线下面积最大。选择较高的OSTA指数-2.9作为诊断切点,可以更好的对骨质疏松症进行筛查和早期干预。 综上所述,OSTA能较好的筛查出50岁以上2型糖尿病绝经妇女骨质疏松症,方法简单且敏感度较高,基层医疗卫生机构均能开展,建议OSTA最佳干预界值为-2.9。1.2 研究方法
2 结果
2.1 基本资料和各组OSTA指数、T值、骨密度检查结果(表1)

2.2 骨质疏松(OP)检出率(表2-3)
2.3 OSTA预测骨质疏松ROC曲线下面积(AUC)(表4,图1)


3 讨论
