侯氏黑散加减方治疗经期头痛临床研究
2018-08-01陈祥艳马大正孙云林超高楚楚卢亦彬
陈祥艳,马大正,孙云,林超,高楚楚,卢亦彬
浙江中医药大学附属温州市中医院,浙江 温州 325000
经期头痛(Menstrual headache)是指女性在月经前后及月经期发生的一种特殊性偏头痛,与女性特有的生理因素密切相关,一般在女性经期发作,而在经后消失[1]。女性经期头痛病程缠绵难愈,严重影响女性正常的工作、学习、生活[2]。中医学中,经期头痛又可称之为“经行头痛”,既有虚证,又有实证,常可相兼发作,又可相互转化,形成典型的虚实夹杂之证[3]。而侯氏黑散作为传统的祛风中药方之一,既能祛风邪以平肝阳,又能活血化瘀以开窍通痹,兼能补养气血以填补空窍之地,可以作为治疗经期头痛的传统药方之一[4]。本研究观察侯氏黑散加减方治疗经期头痛临床疗效及对病人治疗前后头部疼痛评级指数(PRI评分)的影响,结果报到如下。
1 临床资料
1.1 一般资料 选择2016年3月—2017年9月就诊于本院妇科经期头痛的患者126例,按就诊顺序随机分为中药组与西药组各63例。中药组平均年龄(33.42±13.67)岁;平均病程(21.42±6.28)月;平均体质量指数23.26±7.19;经前期头痛33例,行经期头痛23例,经后期头痛7例;左侧头痛20例,右侧头痛20例,双侧头痛11例,头顶部头痛12例。西药组平均年龄(35.96±13.87)岁;平均病程(23.04±6.98)月;平均体质量指数22.16±6.82;经前期头痛36例,行经期头痛19例,经后期头痛8例;左侧头痛23例,右侧头痛18例,双侧头痛13例,头顶部头痛9例。2组年龄、病程、体质指数、头痛部位等资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 ①西医诊断标准:符合2004年由国际头痛协会颁布的《国际头痛疾病分类(第二版)》(ICHD-Ⅱ)[5]对于经期头痛的诊断标准;②中医诊断标准:符合《中医妇科学(第九版)》[3]对于肝火旺盛型经行头痛的诊断。辨证标准:①主症:经期前后或行经期头目胀痛,可发于侧头部,甚或巅顶掣痛;②次症:兼见烦躁易怒,口苦咽干,经行量多,经色鲜红,舌质红、苔薄黄,脉弦数;或兼见小腹疼痛拒按,经行不畅,色紫夹块等气滞血瘀之象;或兼见经血量少,神疲乏力,心悸少寐等气血虚弱之象。
1.3 纳入标准 ①符合中医及西医的诊断及辨证标准;②神经系统检查及头部影像学检查均未见异常;③患者年龄在18周岁以上,且生命体征稳定;④近1周内未服用可影响实验结果的药物;⑤病人及家属均自愿加入本项临床试验。
1.4 排除标准 ①不符合本研究中的诊断标准及辨证标准;②其它原因导致病人出现头痛病症;③病人血压或血糖不能得到有效控制;④合并有明显的抑郁症或严重的嗜酒、吸毒、滥用精神性药物等精神状态异常的患者;⑤合并有严重的其它系统功能障碍患者;⑥过敏性体质或多种药物过敏的患者。
2 治疗方法
2.1 西药组 在病人头痛发作期给予盐酸氟桂利嗪胶囊(国药准字H10930003,西安杨森制药有限公司,规格为5 mg/粒),每次10 mg,每晚口服,同时在单纯口服药物治疗的基础上,积极控制病人的血压、血脂、血糖等情况,并根据病人其它病史的具体情况给予相应的对症治疗。
2.2 中药组 给予病人侯氏黑散加减方进行治疗,处方:菊花、桂枝、枸杞子、防风、牡蛎、川芎、茯苓、白术各10 g,当归、黄芪各15 g,三七、细辛、甘草各5 g。水煎200 mL,分2次口服,每次100 mL,每天1剂,服用时间为每月除经期及经期后的3天。
2组均以1月为1疗程,共治疗3疗程,在治疗前及每个疗程结束后设立1次随访,共4次随访。
3 观察指标与统计学方法
3.1 观察指标 ①详细记录和分析治疗前后每个疗程的临床症状及体征变化;②头部疼痛评级指数(PRI评分:其评分标准由两部分组成,一则为跳痛、锐痛、酸痛等11项有关于疼痛感觉方面的选项,二则为耗竭样、害怕样、受惩罚样等4项有关于疼痛情感方面的选项,每项从0分至3分,最低为0分,最高为45分,得分越高提示疾病对病人疼痛感觉及情感的影响越大[6])、视觉模拟疼痛评分(VAS评分:在纸上面划一条100 cm的横线,横线的一端为0,表示无痛;另一端为10,表示剧痛;中间部分表示不同程度的疼痛;让病人根据自我感觉在横线上划一记号,表示疼痛的程度,数字越大提示病人头痛程度越重[7])、头痛发作次数、头痛发作持续时间;③临床相关血清生化指标水平:血清内皮素-1(ET-1)和超敏C-反应蛋白(hs-CRP);④中医证候疗效判定[8];⑤血、尿、便常规检查等安全性指标的变化。
3.2 统计学方法 数据采用SPSS22.0统计学软件进行统计学分析。计量资料以(±s)表示,组间比较采用t检验;计数资料结果用率(%)表示,组间比较采用χ2检验。以P<0.05表示差异有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准 显效:经治疗后,病人的临床症状及体征明显改善,头痛次数明显减少,且无周期性发作;有效:经治疗后,病人的临床症状及体征有一定改善,头痛次数有所减少,且在头痛症状完全消失后3个月经周期内又再次发生;无效:经治疗后,病人的临床症状及体征未得到改善,头痛次数也未有改变,甚至病情恶化。总有效率=(显效+有效)/总例数×100%。
4.2 2组中医症候疗效比较 见表1。总有效率中药组为95.24%,西药组为65.08%,2组比较,差异有统计学意义(P<0.05)。
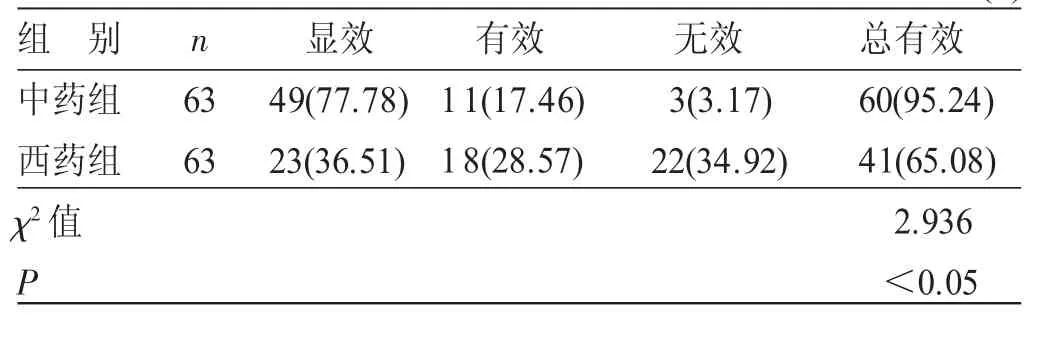
表1 2组中医症候疗效比较 例(%)
4.3 2组不同疗程PRI评分比较 见表2。治疗前,2组PRI评分比较,差异无统计学意义(P>0.05)。与同组治疗前比较,第3个疗程后2组PRI评分显著降低,差异均有统计学意义(P<0.05)。与同期西药组比较,中药组第1、2、3个疗程后PRI评分较低,差异均有统计学意义(P<0.05)。
表2 2组不同疗程PRI评分比较(±s) 分

表2 2组不同疗程PRI评分比较(±s) 分
与同组治疗前比较,①P<0.05;与同期西药组比较,②P<0.05
组 别中药组西药组n 6363治疗前19.14±6.2818.91±6.73第1个疗程12.33±5.12②15.69±5.47第2个疗程8.36±3.57②11.71±4.82第3个疗程5.23±2.74①②8.76± 3.63①
4.4 2组不同疗程VAS评分比较 见表3。治疗前,2组VAS评分比较,差异无统计学意义(P>0.05)。与同组治疗前比较,第3个疗程后2组VAS评分显著降低,差异均有统计学意义(P<0.05)。与同期西药组比较,中药组第1、2、3个疗程后VAS评分较低,差异均有统计学意义(P<0.05)。
表3 2组不同疗程VAS评分比较(±s) 分

表3 2组不同疗程VAS评分比较(±s) 分
与同组治疗前比较,①P<0.05;与同期西药组比较,②P<0.05
组 别中药组西药组n 6363治疗前8.44±2.628.31±2.51第1个疗程5.09± 1.31②6.59±1.42第2个疗程2.45± 1.24②3.81±1.38第3个疗程1.19±0.31①②2.37± 0.59①
4.5 2组不同疗程头痛发作次数比较 见表4。治疗前,2组头痛发作次数比较,差异无统计学意义(P>0.05)。与同组治疗前比较,第3个疗程后2组头痛发作次数显著降低,差异均有统计学意义(P<0.05)。与同期西药组比较,中药组第1、2、3个疗程后头痛发作次数较低,差异均有统计学意义(P<0.05)。
表4 2组不同疗程头痛发作次数比较(±s) 次

表4 2组不同疗程头痛发作次数比较(±s) 次
与同组治疗前比较,①P<0.05;与同期西药组比较,②P<0.05
组 别中药组西药组n 6363治疗前10.94±3.8411.26±4.17第1个疗程6.57± 3.52②9.64±3.84第2个疗程3.45±3.14②7.41±4.32第3个疗程1.07± 2.79①②5.12±3.63①
4.6 2组不同疗程头痛发作持续时间比较 见表5。治疗前,2组头痛发作持续时间比较,差异无统计学意义(P>0.05)。与同组治疗前比较,第3个疗程后2组头痛发作持续时间显著降低,差异均有统计学意义(P<0.05)。与同期西药组比较,中药组第2、3个疗程后头痛发作持续时间较短,差异均有统计学意义(P<0.05)。
4.7 2组治疗前后血清生化指标水平比较 见表6。治疗前,2组ET-1和hs-CRP水平比较,差异无统计学意义(P>0.05)。与同组治疗前比较,治疗后2组ET-1和hs-CRP水平显著降低,差异均有统计学意义(P<0.05)。与同期西药组比较,治疗后中药组ET-1和hs-CRP水平较低,差异均有统计学意义(P<0.05)。
表5 2组不同疗程头痛发作持续时间比较(±s) h

表5 2组不同疗程头痛发作持续时间比较(±s) h
与同组治疗前比较,①P<0.05;与同期西药组比较,②P<0.05
组 别中药组西药组n 6363治疗前21.21±14.3220.54±13.93第1个疗程11.37±10.2612.83±11.12第2个疗程5.41±5.33②9.74±9.43第3个疗程1.42±3.26①②7.63±7.13①
表6 2组治疗前后血清生化指标水平比较(±s)

表6 2组治疗前后血清生化指标水平比较(±s)
与同组治疗前比较,①P<0.05;与同期西药组比较,②P<0.05
组 别中药组西药组n ET-1(p g/m L) hs-CRP(m g/L)6363治疗前73.12±16.2771.84±15.59治疗后52.17±12.28①②60.84±13.46①治疗前8.64±2.358.23±2.17治疗后3.63±1.43①②4.76±1.68①
5 讨论
经期头痛是指女性在月经前后及月经期发生的一种特殊性偏头痛,其发病机制尚不十分明确,就目前研究发现,一般是由颅内血管舒缩功能障碍引起[9]。因此在临床治疗方面,抑制血管平滑肌的过度收缩,升高血浆内的β-内啡肽水平,就成为了保持血管收缩及舒张功能稳定的关键,同时血清中ET-1和hs-CRP作为偏头痛发作时的敏感性指标,在机体受到感染或损伤时表现为急剧上升的趋势,亦可作为评价头痛治疗效果的客观性指标[10]。女性在围绝经期发生偏头痛,除具备普通偏头痛的发病机制外,也与女性机体内的激素水平变化密切相关,其中雌二醇(E2)水平的降低会直接导致三叉神经传入纤维对疼痛的敏感性提高,从而使机体的疼痛阈值降低,也就导致了女性经期头痛发生率居高不下,且迁延难愈[11]。
中医学认为,头为“诸阳之会”“清明之府”,五脏六腑之气皆上荣于头面,同时又因为“女子以血为本,以气为用”,气血为女子“天癸”的化生基础,所以经行头痛的发病与女子月经的产生机理密不可分[12]。笔者跟随全国名老中医马大正主任学习多年,马主任通过几十年临床经验发现,此病与肝脏的关系最为密切,肝经上联脑络,肝藏血,女子在经行之际,阴血荣于下,而亏于上,气血亏虚而不能荣脑,使清窍失于濡养,终致头痛发作,即是所谓的“不容则痛”,同时女子经期以通为顺,如遇气滞血瘀,阻于脑络,或郁火旺盛,气冲上逆,清阳受扰,脉络不通,均可引起头痛,即是所谓的“不通则痛”,故本病的病机应以肝气夹痰夹瘀上逆为主,脏腑气血失调为根[13]。而经期头痛又可称之为“经行头痛”,其中既有虚证,又有实证,其中虚证是指气血不足、脑失所养,而实证是指肝火上扰、瘀阻脑络,常可相兼发作,又可相互转化,形成典型的虚实夹杂之证,所以对于经期头痛病人的中医治法应以祛风通络、平肝潜阳为主,再辅以活血化瘀、开窍通痹、健脾化湿、补养气血、益精填髓等法[3]。
侯氏黑散作为传统祛风的中药方之一,有平肝潜阳、健脾化湿、祛风散寒、祛痰通络等功效,可使温热寒凉之药合于一剂,清散补泻之力归于一方[14]。在侯氏黑散加减方的药物组成上,以菊花为君药,本品性味辛甘而苦,有疏散风热、平抑肝阳、清热解毒之效;以细辛、防风、牡蛎为臣药,是祛风清热、平肝潜阳之佳品;以三七、川芎、茯苓、白术、当归、黄芪、桂枝、枸杞子为佐药,其中三七与川芎两药相互配合使用,共达行气、活血、化瘀、止血之效,茯苓与白术两药相互配合使用,共达健脾利湿、祛痰散结之功,当归、黄芪、桂枝、枸杞子四药配合使用,共达补养气血、调补阴阳之功;以甘草为使药,即可缓解诸药之毒性,又可调和诸药之药效,本方诸药配合使用,共奏祛风通络、平肝潜阳、活血化瘀、开窍通痹、健脾化湿、补养气血、益精填髓之功[15]。
在治疗效果上,中药组病人所采用的纯中医治疗方式,在治疗经期头痛时,不论是从病人头痛情况(PRI评分、VAS评分、发作次数及持续时间)来分析,还是从血清中ET-1和hs-CRP的水平来分析,亦或者从中医证候疗效来分析,均要优于西药组。同时中药的毒副作用更小,适用范围更广,中医辨证个性化等诸多优点,说明中医治疗经期头痛更具优势,但也存在着诸如辨证不清、药量难以把握、中药药物化学成分复杂等问题,需要广大临床工作者进一步继承创新和研究探索。
