2015-2016年无锡地区儿童肺炎支原体流行基因特征分析
2018-07-31,,,,,,
,, , , , ,
肺炎支原体(Mycoplasmapneumoniae,MP)是儿童社区获得性呼吸道感染的重要致病菌之一,MP流行具有周期性,每3-7年在不同地区出现发病率高峰,每次流行持续1-2年。2010年11月,丹麦学者通过其实验室监测判断2010年冬季至2011年春季Mp感染在丹麦呈暴发流行趋势[1],其后在欧洲和亚洲许多国家都监测到MP暴发流行[2]。近年来,北京地区监测到北京地区MP感染率也有所增高,2007年及2012年出现暴发流行[3]。无锡地区儿童肺炎支原体感染感染率相对较高[8],但目前针对无锡地区儿童肺炎支原体基因分型及大环内酯类耐药基因检测相关的报道较少。本研究对2015-2016年无锡地区呼吸道感染中肺炎支原体的感染率、基因分子特征等进行综合分析,了解无锡地区MP流行特点。
1 材料与方法
1.1研究对象 选取本院呼吸科收治呼吸道感染患儿1 129例,标本类型为咽拭子。肺炎支原体参考菌株:本研究所用肺炎支原体阳性参考菌株为首都儿科研究所细菌研究室保存国际标准株FH(ATCCl5531)。
1.2肺炎支原体检测 采用TIANcombi DNALyse&Amp PCR Kit试剂盒对上述呼吸道标本进行DNA提取,操作步骤参照说明书分布进行。Real-time PCR法对其进行检测,引物及探针参照Dumke[4]等研究方法。
1.3P1-RELP基因分型 Real-time PCR法检测的阳性标本采用PCR-RFLP分析方法进行分型[5]。
1.4MLVA基因分型 MLVA分型参照Derange等研究方法,引物参考文献[6]。采用巢式PCR对肺炎支原体基因组中的5个VNTR位点(Mpnl、Mpnl3、Mpnl4、Mpnl5及Mpnl6)进行扩增,扩增产物测序,分析测序结果,根据这5个VNTR中重复片段数目的组合不同,将其进行MLVA分型。
1.5大环内酯类耐药相关基因突变检测 针对肺炎支原体23S rRNA,采用首都儿科研究所细菌研究室nPCR法扩增包含位点2063,2064,2067,2611及2617的片段,引物序列见参考文献[7]。扩增产物测序,测序结果利用NCBI(http://www.ncbi.nlm.nih.gov/)中Blast比对,分析点突变情况。
1.6数据分析 应用SPSS 20.0软件进行统计学分析,计量资料采用方差分析、计数资料采用卡方检验,检验结果P<0.05为差异有统计学意义。
2 结 果
2.1肺炎支原体感染阳性检出率 2015—2016年,共收集患儿呼吸道咽拭子标本1 129例,通过real-time PCR检测出阳性标本98例,总阳性率为8.68%。其中男性48例,女性50例,患儿平均年龄(4.55±2.44)岁,分为≤2岁,2~5岁,5~10岁和>10岁4组,具体分布见表1 ,阳性标本在性别、年龄上分布上差异没有统计学意义(F=2.26,P=0.52)。
根据采集标本的时间不同,2015年、2016年分别是44例(44/545)、54例(54/584),阳性感染率分别为8.07%、9.25%。2015年6-8月份共18例占阳性标本总数的40.9%,分别为15.2%(5/33),11.4%(4/35),21.9%(9/41);2016年6-9月份共23例占总阳性标本总数的42.5%,分别为15.4%(8/52),16.9%(10/59),19.2%(5/26),8%(4/50)。
表1 MP阳性标本性别、年龄分布
Tab.1 Distribution of MP positive specimens in sex and age
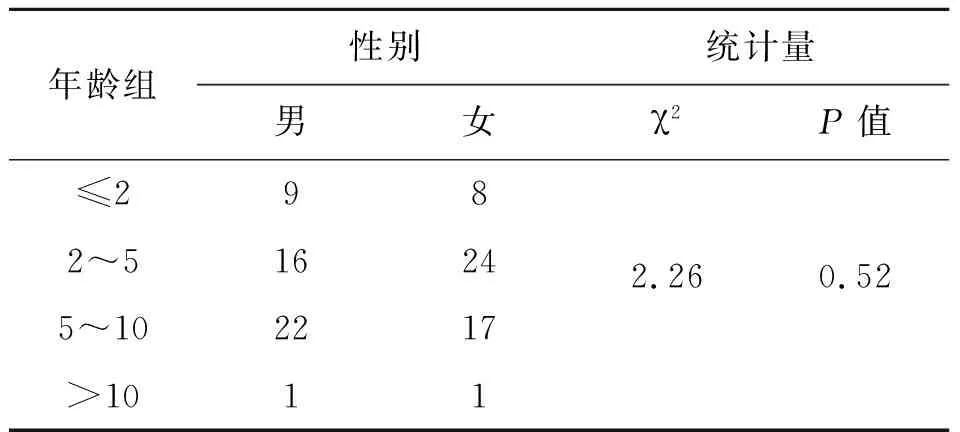
年龄组性别统计量男女χ2P值≤2982~516242.260.525~102217>1011
2.2P1基因分型 通过对P1基因的检测,34例成功进行了P1分型,其中P1-1型25例(73.5%),P1-2型9例(26.5%)。根据采样年份不同,2015年P1-1型占总数的80.95%,2016年P1-1型占总数的61.54%。图1可见,P1-1型中M3-5-5-2、M4-5-6-2型各1例,M4-5-7-2型23例;P1-2型中M3-5-6-2型8例,M3-6-6-2型1例。
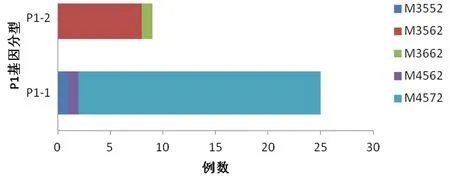
图1 MLVA基因分型在P1亚型中的分布Fig.1 Distribution of MLVA genotyping in P1 subtypes
按照P1基因分型将34例样本分为两组并进行临床资料分析,结果显示P1-1基因型MP感染患儿在住院天数上大于P1-2基因型MP感染患儿,两者之间差异有统计学意义(F=4.67,P=0.04)。而发热持续时间、白细胞总数、C反应蛋白和血沉等指标两个基因型间的差别无统计学意义,结果见表2。
2.3MLVA基因分型 对98例阳性标本进行5个VNTR位点的MLVA基因分型,其中40例标本可以分为12个不同的基因型,其中主要的基因型为M4-4-5-7-2(32.5%)和M3-4-5-7-2(17.5%)。本次研究中,采用改良方法只分析4个VNTR位点,可将44例标本有效地分为5个基因型,分别为M3-5-5-2(1/44),M3-5-6-2(8/44),M3-6-6-2(1/44),M4-5-6-2(1/44)及M4-5-7-2(33/44),其中主要的基因型为M4-5-7-2(75%)和M3-5-6-2(18.2%)。
由于M3-5-5-2、M3-6-6-2、M4-5-6-2型例数较少,仅比较M3-5-6-2和M4-5-7-2型MP感染患儿的临床表现。M4-5-7-2型患儿发热天数和总住院天数较M3-5-6-2型多,两组差异没有统计学意义。两组在白细胞计数、C反应蛋白、血沉等实验室检查方面差异均无统计学差异,结果表3。
表2 不同P1基因型MP患儿临床表现比较
Tab.2 Clinical manifestations of children in different P1 genotype
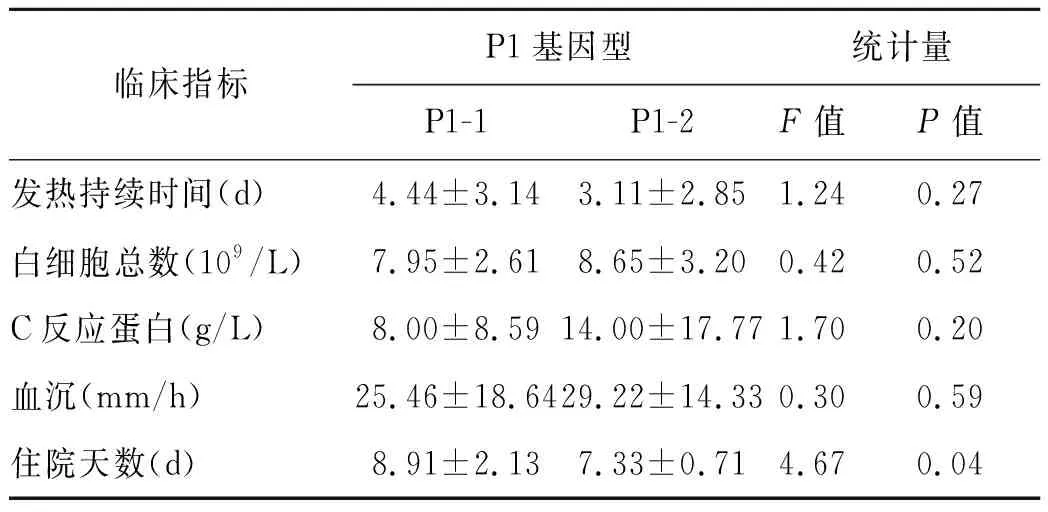
临床指标P1基因型统计量P1-1P1-2F值P值发热持续时间(d)4.44±3.143.11±2.851.240.27白细胞总数(109/L)7.95±2.618.65±3.200.420.52C反应蛋白(g/L)8.00±8.5914.00±17.771.700.20血沉(mm/h)25.46±18.6429.22±14.330.300.59住院天数(d)8.91±2.137.33±0.714.670.04
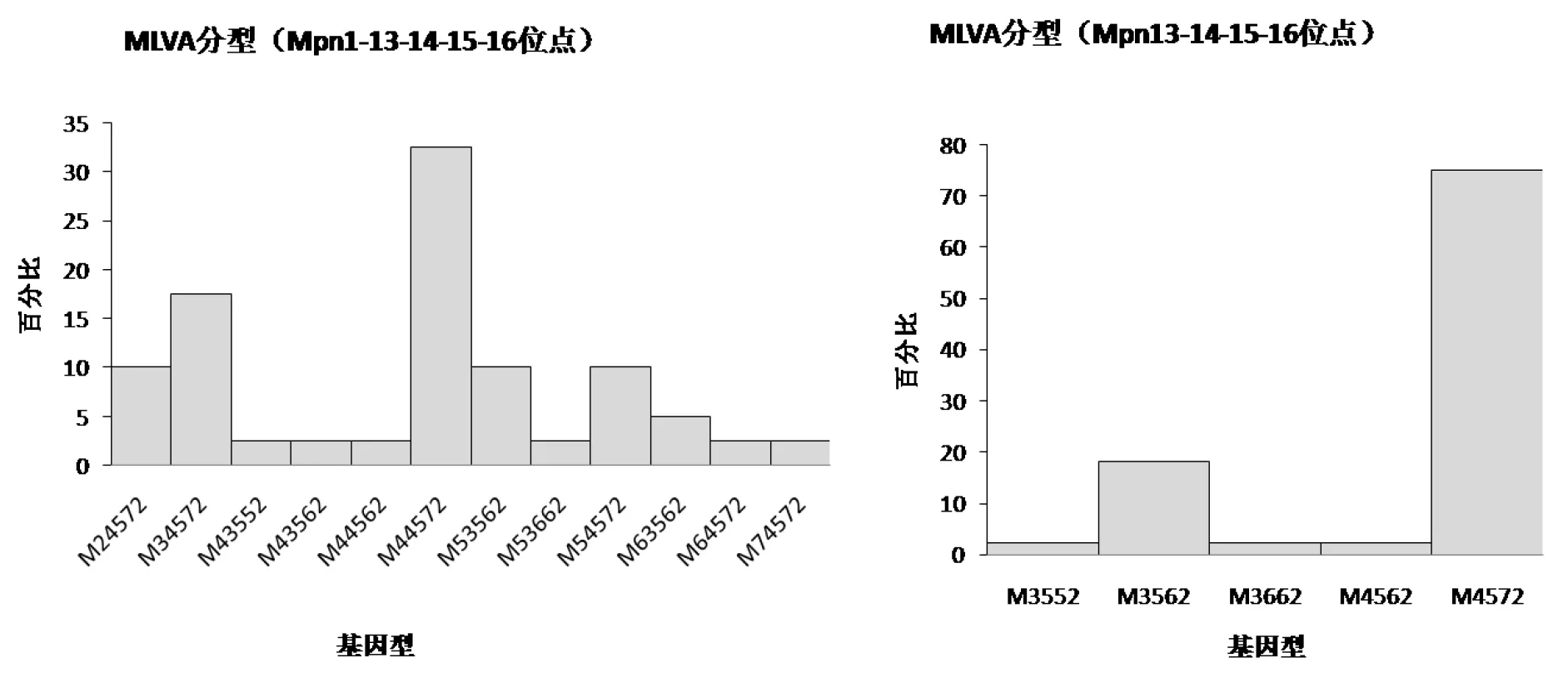
图2 两种MLVA基因分型分类统计对比图Fig.2 Comparison diagram of different types of MLVA genotyping
2.4耐药基因分析 对98例阳性标本进行大环内酯类耐药位点的基因检测,其中44例完成了23S rRNA基因区大环内酯类耐药基因的检测,28例为A2063G点突变,1例为A2063T点突变,耐药基因总突变率为65.9%,其余15例未发现耐药基因突变。44例标本中,33例完成了基因分型检测,其中23例发生耐药基因突变的标本中21例MLVA分型为M4-5-7-2,1例为M4-5-6-2,1例为M3-5-5-2;9例未发生耐药基因突变标本中8例为M3-5-6-2基因型,1例为M3-6-6-2。
表3 不同MLVA基因型MP患儿临床表现比较
Tab.3 Comparison of children’s clinical manifestations in different MLVA genotypes
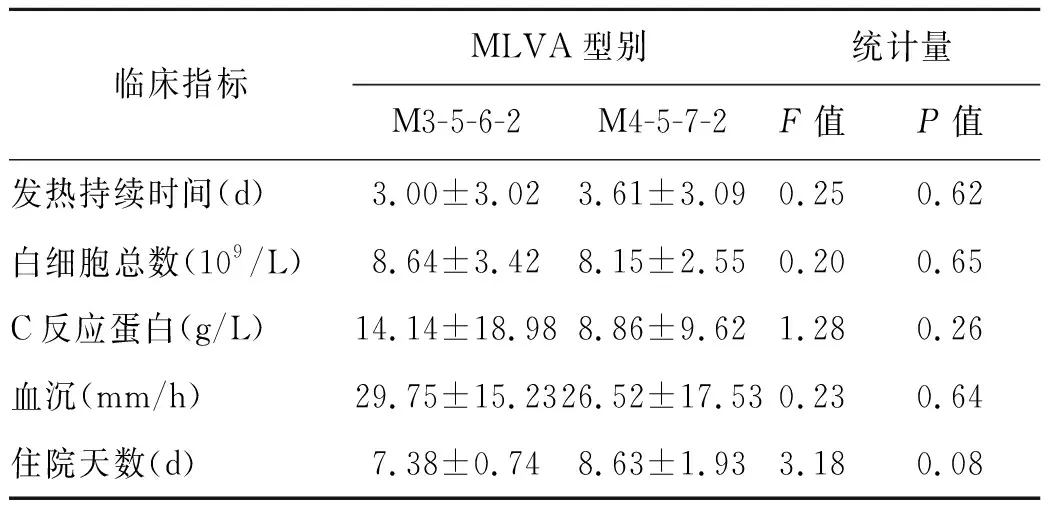
临床指标MLVA型别统计量M3-5-6-2M4-5-7-2F值P值发热持续时间(d)3.00±3.023.61±3.090.250.62白细胞总数(109/L)8.64±3.428.15±2.550.200.65C反应蛋白(g/L)14.14±18.988.86±9.621.280.26血沉(mm/h)29.75±15.2326.52±17.530.230.64住院天数(d)7.38±0.748.63±1.933.180.08
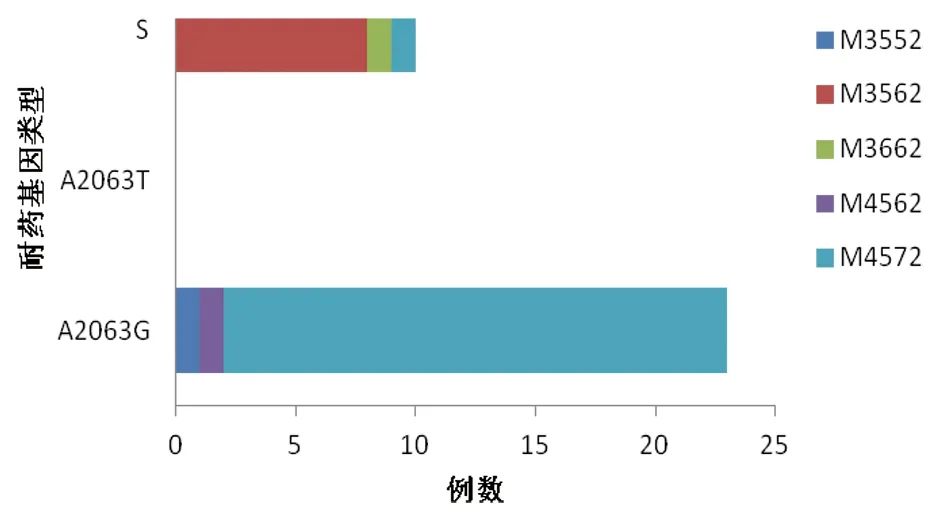
图3 MLVA基因分型在耐药基因亚型中的分布Fig.3 Distribution of MLVA genotyping in drug-resistant subtypes
临床资料分析显示,23S rRNA基因区大环内酯类耐药基因为突变,即敏感组在发热持续时间、大环内酯类药物用时、白细胞总数、住院天数等指标上小于耐药组即A2063G/T点突变,但两组差异无统计学意义。敏感组C反应蛋白和血沉两个指标高于耐药组,但两组之间的差异无统计学意义,结果详见表4。
表4 MP肺炎耐药基因敏感/耐药组患儿临床表现比较
Tab.4 Different clinical manifestations in resistant gene sensitive/resistant group

临床指标耐药基因统计量A2063G/TSF值P值发热持续时间(d)4.07±3.122.80±2.511.240.27大环内酯类用时(d)3.11±3.52.33±2.790.550.47白细胞总数(109/L)8.19±2.328.05±2.910.030.87C反应蛋白(g/L)6.89±7.1812.62±14.722.960.09血沉(mm/h)24.18±16.2927.67±14.850.480.49住院天数(d)8.70±2.018.00±1.251.500.23
3 讨 论
肺炎支原体(MP)是引起儿童急性上、下呼吸道感染疾病常见的病原微生物。MP感染具有流行性,呈递增趋势其感染率约占肺炎的10%~20%。目前MP致炎机制尚不完全清楚,但国内外针对MP基因组学研究表明MP基因型别鉴定有利于其感染流行趋势的预测。本研究采用Real-time PCR法对呼吸道感染患儿进行MP相关基因检测,并分析了无锡地区MP感染情况及分子流行特点。
通过对无锡地区1 129例呼吸道感染患儿的咽拭子标本进行MP-DNA检测,结果显示阳性标本98例,阳性率为8.68%,夏季好发,发病平均年龄在4~5岁,且2016年MP阳性率(9.25%)较2015年(8.07%)上升,此趋势与薛冠华等报道的北京地区2015—2016年MP流行趋势一致[8]。近几年陆续有文献报道国内各地区MP感染阳性率,2011年大庆市[9]儿童MP检测阳性率达到48.18%,2011在天津相关研究显示[10]社区获得性肺炎的MP阳性率为41.8%,而孙红妹等[11]人的数据显示2010年北京地区MP感染率11.69%,2011年有所增加为15.56%。本次研究中MP阳性率低于其他地区报道,一方面显示的是MP感染的地域差异,另一方面研究中直接取样呼吸道感染患儿的咽拭子标本,其DNA含量较其他研究中痰液、肺泡灌洗液、胸腔积液等生物样本要低,考虑检出率低可能与DNA模板浓度低有关。
P1基因编码的P1蛋白是MP的主要黏附素及毒力因子,也是MP黏附于呼吸道细胞表面的第一步[12]。根据不同菌株P1基因上RepMP重复序列的多态性,采用PCR-RFLP方法建立了P1基因的分型体系,可分为M129为代表的P1-1和以FH为代表的P1-2两型。随后研究者在日本、法国、丹麦、德国等地区发现MP流行周期内均有MP P1-1和P1-2基因型别的转换。国内徐巧等人对西安地区还有天津地区[10]基因分型未发现P1-2型菌株。2010年1月至2012年5月北京地区[11]发现2例P1-2型(占2.90%),苏州大学附属儿童医院的研究[13]显示2012-2013年期间苏州地区发生的MP感染P1-2占总样本数的2.88%。本次中34例标本完成P1基因的成功分型,其中P1-1占73.5%,P1-2占26.5%,P1-2型菌株所占比例高于国内其他区域,其中2015年19.05%,2016年38.46%,有增长趋势。有研究表明[14]日本地区8-10年发生型别转换现象,而型别转换时间需要2-3年,结合本次研究,无锡地区MP感染可能出现 P1-1型向P1-2型的型别转换,进而出现新的流行亚型。
多位点可变数目串联重复序列分析(MLVA),是一种基于染色体基因组中基因座上的短链重复区拷贝数的不同进行基因多态性检测的方法,2009年S.Degrange等首次将这种方法应用于MP基因分型研究,选择了5个TRs区域:Mpn1,Mpn13,Mpn14,Mpn15,Mpn16,将MP分为26个型别[15]。随后有学者发现Mpn1存在不稳定性,提出采用剩余的4个位点Mpn13,Mpn14,Mpn15及Mpn16可以快速、简单地检测临床标本MP基因型[16-17]。本次研究中,成功分型40例临床样本,共分为12个不同基因型,其中M4-4-5-7-2和M3-4-5-7-2两个基因型占总样本数的50.0%。采用改良的4位点MLVA分型法成功分型44例临床样本,分别为M3-5-5-2(1/44),M3-5-6-2(8/44),M3-6-6-2(1/44),M4-5-6-2(1/44)及M4-5-7-2(33/44),改良MLVA分型可将MP菌株进行更为优化的分型。结合临床资料分析结果显示MLVA分型与文中所研究中患儿临床特点之间并未出现统计学上的差异。因此寻求更优的基因分型仍是分析亚型的重要研究方向,这样才能建立与临床特征联系,才能更好的指导临床和流行病学监控。
随着研究不断深入,MP对大环内酯类抗生素耐药机制主要表现为基因突变,其中23S rRNA基因V区A2063G、A2064G、A2067G点突变分别与14、15、16元大环内酯类抗生素耐药相关。美国及西欧国家 MP耐药率则普遍低于10.0%,但有增高的趋势[18]。2002-2008年日本MP耐药率从5.0%上升到>40.0%,2011年则高达 80.0%[19]。在亚洲多个国家Mp的耐药率甚至超过了90%,首都儿科研究所对2009—2013年北京地区的肺炎支原体患儿感染标本的耐药情况进行检测,红霉素耐药突变率达到90%[7]。本次研究中,发现28例临床样本23S rRNA基因2063位点发生A到G的耐药突变,1例发生了A到T点突变,耐药基因总突变率65.9%,低于其他各地的研究报道。临床资料分析显示,A2063G/T点突变组发热持续时间、药物用时、住院天数上均高于敏感组,而C反应蛋白和血沉均低于敏感组,提示大环内酯类相关基因突变与临床上难治性肺炎之间的相关性仍需进一步探索。
本次研究结果显示2015—2016年无锡地区MP阳性检出率为8.68%,2016年MP阳性率较2015年有上升趋势,其中主要基因型为MP P1-1型,但P1-2基因型比例明显高于其他各地的报道,近年有型别转换的可能。但此次研究也发现MLVA分型与P1基因分型在很大程度上有重合,并未能将肺炎支原体基因型做出较大的区分度,寻求更优的基因分型仍是分析亚型的重要研究方向,这样才能建立与临床特征联系,才能更好的指导临床和流行病学监控。无锡地区大环内酯类耐药基因23S rRNA的2063位点突变率相对其他各地较低,仍需进一步纵向监测。
