87例肝门部胆管癌手术切除的诊疗分析
2018-07-26刘清华褚延魁蹇泽英康志龙
刘清华,汪 凌,褚延魁,蹇泽英,康志龙
1.重庆市公共卫生医疗救治中心平顶山院区普通外科,重庆 400030; 2.北京电力医院普通外科; 3.解放军第302医院普通外科
胆管癌发病率较低,国际抗癌协会将其分为肝内胆管癌、肝门部胆管癌及远端胆管癌。肝门部胆管癌是临床最常见的类型,但其恶性程度高,治疗效果差,生存率低。回顾性分析2012年6月至2015年6月重庆市公共卫生医疗救治中心平顶山院区普通外科收治的87例肝门部胆管癌患者的临床资料,现将结果总结报道如下。
1 资料与方法
1.1一般资料回顾性分析2012年6月至2015年6月,87例在我科行肝门部胆管癌手术切除患者的临床资料。男45例,女42例,年龄(61.2±8.9)岁(43~71岁)。根据患者术前影像学资料检查、术中探查和术后病理结果判定Bismuth-Corlette分型,Ⅰ型17例,Ⅱ型31例,Ⅲa型19例,Ⅲb型14例,Ⅳ型6例。观察两组患者术后并发症发生情况,并根据术后病理结果将其分为根治性切除(R0)组及姑息性切除(R1、R2)组,定期随访患者,比较其术后5年生存率。所有患者术前均签署手术知情同意书,且本研究通过本院医学伦理委员会的审核。
1.2术前检查入院后所有患者行实验室检查、影像学检查、肺功能及心电图检查。实验室检查包括血常规、生化、凝血功能、肌酐尿素、肿瘤标志物等。影像学检查包括B型超声、CT、必要者行磁共振胰胆管造影(MRCP)或内镜逆行性胰胆管造影(ERCP)检查。根据患者临床表现、实验室及影像学检查明确术前诊断及Bismuth-Corlette分型。
1.3手术适应证及禁忌证手术适应证:对于肝门部胆管癌患者通常一经确诊,只要存在切除可能,无严重心、肝、肾功不全者均应尽快行根治性手术。根据崔云甫等[1]的经验,术前血清总胆红素水平高(>170 μmol/L)或梗阻时间长(>2 周)的患者,可常规行经皮经肝穿刺胆管引流术,缓解梗阻症状,待总胆红素水平降至150 μmol/L以下后,再行R0治疗。
R0禁忌证:(1)有局部肿瘤转移、腹膜种植,或发生远处淋巴结、脏器转移者;(2)双侧肝脏转移或两侧二级以上肝管受累者;(3)患者伴有严重的心、肝、肾功不全,腹水,恶病质者。
1.4手术方法麻醉成功后,常规消毒、铺单。取右上腹肋缘下切口,长约18 cm,切开皮肤后,电刀逐层进腹。保护切口,首先,探查腹腔行胆囊切除、肝门部占位切除+肝门部淋巴结清扫术:游离胆囊三角、肝总管、胆总管下段至胰头部,予以横断,远端缝扎闭合。游离出左、右肝管、肝动脉及门静脉,于肝管左右分叉处离断,至此已完全游离第一肝门。游离胆囊床至胆囊三角处,连同胆总管上段及胆囊、肝门部淋巴结及脂肪组织一同移出,行术中冰冻,根据术中冰冻结果行根治性或姑息性手术。其次,行肝管空肠端侧吻合术+空肠侧侧吻合术:上提横结肠,找出Treitz韧带,游离近端空肠,在离Treitz韧带30 cm处上提空肠,打开空肠直经约1.5 cm,洗必泰清洗肠腔,以4-0可吸收缝线行肝管-空肠端侧间断吻合,吻合口放置24#“T”管呈“Y”引流,Y管至离Treitz韧带空肠近心端约20 cm处肠壁引出;注水检查无胆汁渗漏。离Treitz韧带10 cm处与离Treitz韧带空肠近心端约40 cm处行肠肠侧侧吻合。于胆肠吻合口后方、文氏孔及肝后各放置橡胶引流管1根,检查无活动性出血、无胆漏,纱布、器械如数,逐层关腹,术毕。
1.5评价指标总结患者的手术方式,分析患者并发症发生情况,观察患者术后5年生存率。
1.6随访方法首先,术后采用口服卡培他滨化疗及槐耳颗粒,根据复查的血液肿瘤标志物水平,调整化疗方案。其次,定期对患者进行电话随访,记录患者的生存时间,观察患者的5年生存率。随访截止时间为2015年6月1日,或患者死亡。本组患者共随访102例,资料完整者87例,随访率为85.3%。
1.7统计学处理采用SPSS 18.0软件进行统计学分析,两组患者的生存分析采用Log-rank检验和Cox回归方程进行,P<0.05为差异有统计学意义。
2 结果
2.1治疗情况本研究由同一组术者实施手术,减少了人为因素对术前评估及手术技巧的影响。共入组患者87例,手术切除63例,手术切除率为72.4%(63/87),姑息性引流率为27.6%(24/87)。术后病理结果均回报为胆管细胞癌,根据术后病理结果,63例手术患者中,R0 44例,占69.8%,姑息性切除(R1、R2)19例,占30.2%。姑息性引流,其中“T”管引流15例,占62.5%(15/24),胆肠Roux-en-Y吻合9例,占37.5%(9/24)。
2.2术后并发症情况本研究中,围手术期死亡患者3例(2.3%),其中2例死于肝衰竭,1例患者死于肺部感染。术后发生胆漏的患者13例(14.9%),给予充分引流及营养支持治疗后治愈。术后发生应激性上消化道出血者4例(4.6%),经止血、抑酸治疗后出血停止。其他并发症:腹腔出血者3例(3.4%),腹腔感染者5例(5.7%),肝性脑病8例(9.2%),胸腔积液7例(8.0%),切口感染或裂开者6例(6.9%)(见表1)。
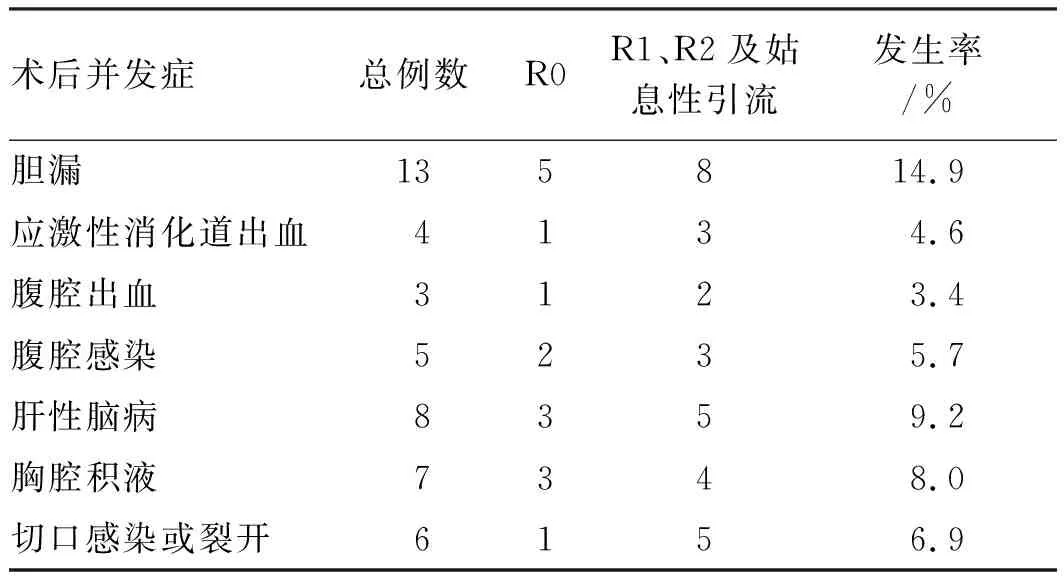
表1 患者术后并发症情况分析Tab 1 Analysis of postoperative complications of patients
2.3患者的生存分析本研究结果显示,随访患者5年,R0组的患者5年生存率(28.4%)明显高于R1、R2(14.1%)及姑息性引流组(0)(见表2)。

表2 87例肝门部胆管癌患者不同治疗组的生存率分析Tab 2 The survival rate of 87 patients with hepatic portal cho-langiocarcinoma in different treatment groups
3 讨论
肝门部胆管癌是临床最常见的胆管癌类型,早期患者无特殊临床表现,常常以无痛性梗阻性黄疸,进行性加重为主要表现,部分患者可伴有上腹隐痛、纳差、乏力等症状。R0是最佳治疗方法,但由于肝门部解剖复杂,Bismuth分型不同手术的方式也不尽相同,对外科医师提出了更高的要求,随着诊断及手术技术的不断进步,手术治疗效果及术后生存质量也逐渐改善[1-2]。本组研究收治肝门部胆管癌87例,治疗体会如下。
首先,本研究由同一组术者实施手术,减少了人为因素对术前评估及手术技巧的影响。共入组患者87例,手术切除63例,手术切除率为72.4%(63/87),姑息性引流24例(27.6%)。术后病理结果均回报为胆管细胞癌,根据术后病理结果,63例手术患者中,R0 44例,占69.8%,姑息性切除19例,占30.2%。我们的体会是:术前要根据患者的实验室及影像学检查结果,明确肝门胆管癌诊断,重视对患者的肝门部胆管癌进行Bismuth分型,评估肿瘤的胆管、血管浸润及淋巴结转移情况。尤其是Bismuth Ⅲ型、Ⅳ型的患者考虑联合肝切除时要重点评估肝功能,根据Bismuth分型制定合理的手术治疗方案。如Ⅰ及Ⅱ型且无淋巴结转移的可以实施单纯肝外胆管切除,如Ⅲ、Ⅳ型大多需联合左右半肝切除,侵犯胆总管下段及胰头的患者可联合胰十二指肠切除,以提高患者的根治性切除率。Bismuth Ⅳ型可分为Ⅳa、Ⅳb和Ⅳc三型,一般来讲,Ⅳa和Ⅳb型可通过联合扩大的半肝切除,有根治切除的希望,Ⅳc型肝门部胆管癌通常不可切除。也有研究[3-4]指出,尾状叶切除有助于提高患者术后长期生存率。但由于尾状叶的特殊解剖位置,本研究认为,Bismuth Ⅰ、Ⅱ型患者,术中证实尾状叶受累时,可行全尾状叶切除。
其次,肝门部胆管癌手术要求高,术后并发症较多,包括:胆漏、腹腔出血、胆道感染、胆肠吻合口狭窄、术后肝功能衰竭及肝肾综合征、腹腔感染等[5]。有报道[6-7]指出,胆肠Roux-en-Y吻合术后胆道感染的发生率为11%左右,考虑可能与胆管空肠Roux-en-Y吻合术后胆道引流不通畅及肠道反流有关。本研究中,死亡患者有3例(2.3%),其中2例死于肝衰竭,1例患者死于肺部感染。术后发生胆漏的患者13例(14.9%),给予充分引流、给予营养支持治疗后治愈。术后发生应激性上消化道出血有4例(4.6%),经止血、抑酸治疗后出血停止。其他并发症如腹腔出血者3例(3.4%),腹腔感染者5例(5.7%),肝性脑病8例(9.2%),胸腔积液7例(8.0%),切口感染或裂开者6例(6.9%)。作者体会术中除了对创面要彻底止血,对于联合肝部分切除的患者应严密止血,尤其对肝动脉和门静脉分支要结扎确切。另外手术时间长、创面渗血、术后胆漏、术后引流不畅,合并肿瘤患者的高消耗状态等,这些都是造成患者术后腹腔感染、胆道感染的原因。术后常规于肝切面及胆肠吻合口下方放置引流管并保持引流通畅,最大限度地减少并发症的发生。如胆漏引流不畅,应及时给予超声引导下穿刺引流。相关研究[8-11]认为,术前胆道的引流能有效改善肝脏功能,预防术后肝衰竭的发生,减少术后并发症的发生,本研究并未对此进行统计。
第三,肝门部胆管与肝动脉、门静脉间距近,肝门部胆管癌的患者多见血管侵袭。目前联合肝动脉切除的肝门部胆管癌切除术仍未达成共识,主要问题围绕在肝动脉切除后是否重建。部分专家认为,肝动脉重建会引起血栓、吻合口出血等并发症,我们的体会是,高位胆管癌手术如左右肝动脉均需要离断,在切除肝固有动脉时,应给予修复重建,确保一侧肝动脉血供良好。不能重建者可行将近端动脉残端与门静脉侧壁行端侧或侧侧吻合[12-13],另外半肝切除时,最好要保留肝叶的肝动脉。有研究[14-15]表明,肝动脉重建的肝门部胆管癌切除术术后的并发症发生率为20%;另外,手术时可将浸润的门静脉与肿瘤一并切除,在门静脉主干之间或主干-门静脉左支间端端吻合或应用髂外静脉补片移植等重建血管,这样可以明显提高肝门部胆管癌患者的存活率,而与此同时血管重建的手术死亡率及术后病发症发生率病没有增加。
最后,肿瘤切除后消化道的重建应主要选择肝管空肠Roux-en-Y吻合,手术时要认真计数肝断端肝管的开口数量,避免遗漏,部分肝管开口多、位置深难以操作者可选择肝实质空肠吻合术[16-17]。手术时吻合口前后壁要采用连续缝合,尽量避免切割肝实质,以减少胆漏的形成。
总之,肝门部胆管癌恶性程度高,进展快,本研究结果提示,根治性切除手术,尤其是在切除胆道肿瘤同时行部分肝切除术,能提高患者术后的5年生存率,本研究认为,应重视肝门部胆管癌的早期发现,早期治疗,以提高根治性切除率,提高患者术后生存率。
