强直性脊柱炎患者冠状动脉计算机断层摄影术表现及其临床特征分析
2018-06-30叶绍东徐亮赵杰张海涛孙筱璐李琳
叶绍东,徐亮,赵杰,张海涛,孙筱璐,李琳
强直性脊柱炎是一种慢性炎症性自身免疫性疾病。我国强直性脊柱炎总体患病率在0.3%左右[1,2]。大规模人口调查数据表明,与健康人相比,强直性脊柱炎患者更易患缺血性心脏病、外周血管疾病、动脉粥样硬化、慢性心力衰竭和其他的心血管疾病[3]。Meta分析显示,3%~10%的强直性脊柱炎患者伴随有心血管系统异常,且首要死亡原因是循环系统疾病[4]。本研究通过冠状动脉计算机断层摄影术(CT)分析强直性脊柱炎患者的冠状动脉病变特点。
1 资料与方法
研究对象:回顾性分析2014-01至2017-06期间因胸部不适在中国医学科学院阜外医院行冠状动脉CT检查的强直性脊柱炎患者33例为强直性脊柱炎组,男23例,女10例,年龄36.3~74.7岁。患者提供的强直性脊柱炎病史均为综合三级医院风湿免疫科确诊。另外选择同期年龄、性别匹配的无强直性脊柱炎的患者33例作为对照组,比较两组患者的传统心血管病危险因素、炎症指标以及经CT检测的冠状动脉病变的特点。
资料收集:通过查阅患者门诊及住院资料,收集患者一般资料如性别、年龄、身高、体重、是否吸烟、血压、血沉、血糖和血脂。所有患者均行冠状动脉CT检查。
冠状动脉CT扫描及数据分析:所有检查者均采用德国西门子DSCT扫描仪检查。所有图像均由两名放射科副主任医师共同阅读并做出判断。按照《2010年心脏冠状动脉多排CT临床应用专家共识》,描述冠状动脉管腔狭窄分5级[5]:无狭窄(0%~25%)、轻度狭窄(25%~50%)、中度狭窄(50%~74%)、重度狭窄(≥75%)和闭塞(100%)。采用SCHROEDER等方法对冠状动脉斑块分类分型[6]:(1)软斑块CT值≤60 HU,斑块密度低于对比剂;(2)钙化斑块CT值≥130 HU,斑块密度高于对比剂;(3)混和性斑块CT值60~130 HU,非钙化与钙化斑块同时存在。冠状动脉硬化性斑块定义:至少两个扫描面冠状动脉壁出现不同于管腔和围绕血管心外脂肪的异常结构。冠状动脉钙化积分的测量应用CaScoring 软件由2名放射科医生进行盲法测量。将冠状动脉分为4支主要分支:左主干、左前降支、左回旋支及右冠状动脉。钙化积分的计算应用Agaston算法[7]。冠状动脉总钙化积分分为无钙化(0分)、轻度钙化(1~100分)、中度钙化(101~400分)和重度钙化(>400分)。多支病变定义:两支或两支以上冠状动脉血管存在钙化。
统计学分析:采用SPSS 20.0统计软件进行分析。正态分布计量资料以±s表示。两组间的比较采用独立样本t 检验。计数资料以构成比表示,组间比较采用卡方检验。以P<0.05为差异有统计学意义。
2 结果
两组患者心血管危险因素、炎症指标的比较(表1) :强直性脊柱炎组和对照组患者的体重指数以及高血压、吸烟、糖尿病、高脂血症的患者比例的差异均无统计学意义(P>0.05)。两组患者的高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、甘油三酯、总胆固醇以及血肌酐、尿酸等指标的差异也无统计学意义(P>0.05)。强直性脊柱炎组患者的炎症指标血沉 [(14.15±12.81)m/s vs(7.79±6.26),P=0.013]、高敏 C 反应蛋白(hs-CRP)明显高于对照组 [(6.88±5.65)vs(3.16±3.13),P=0.002]。
表1 两组患者心血管危险因素、炎症指标比较(±s)
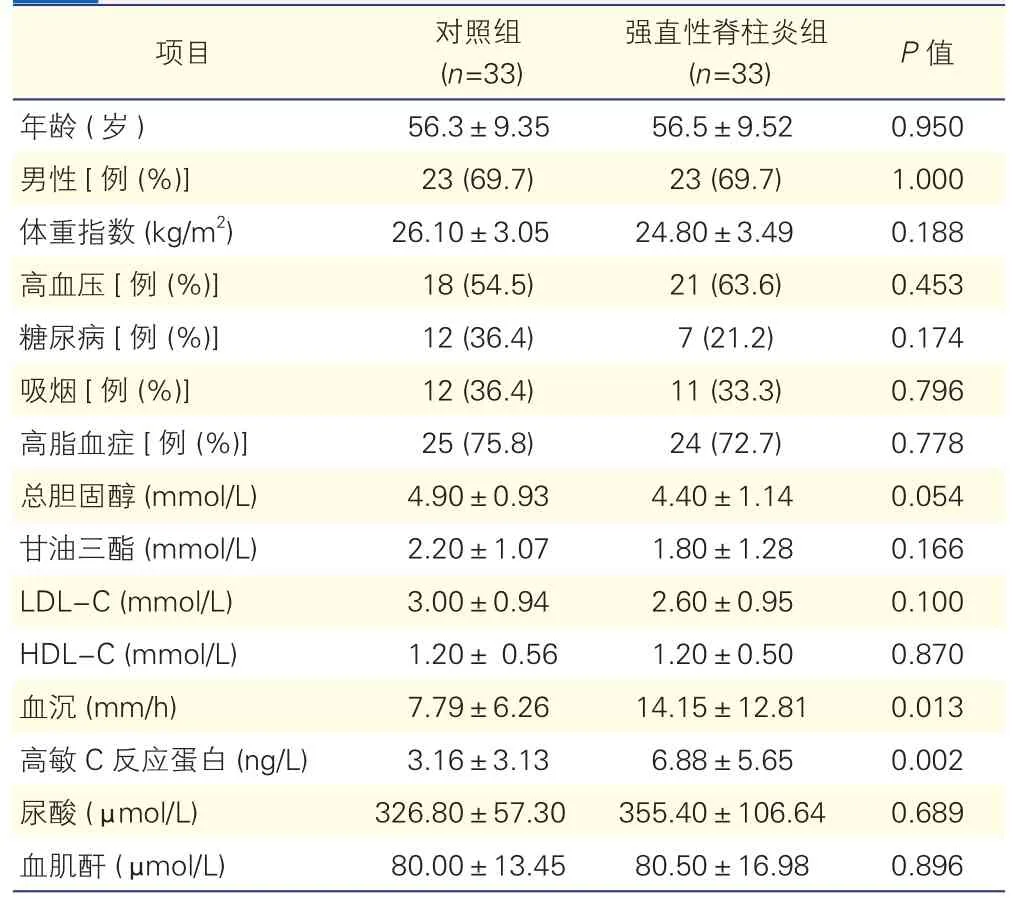
表1 两组患者心血管危险因素、炎症指标比较(±s)
注:LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇
年龄 (岁 ) 56.3±9.35 56.5±9.52 0.950
两组患者的冠状动脉病变情况比较(表2):强直性脊柱炎组有23例(69.7%)患者的冠状动脉狭窄≥50%,其中单支病变10例(30.3%),双支病变9例(27.3%),三支及以上病变者4例(12.1%)。对照组中,冠状动脉狭窄≥50%的患者有14例(42.4%),其中单支病变12例(36.4%),双支病变2例(6.1%),未见三支及以上病变患者。两组均未见左主干病变,强直性脊柱炎组的左前降支病变患者、左回旋支病变患者及右冠状动脉病变患者均多于对照组(P均<0.05)。

表2 两组患者的冠状动脉病变情况比较[例(%)]
两组患者的冠状动脉钙化情况比较(表3):

表3 两组患者冠状动脉钙化情况比较[例(%)]
强直性脊柱炎组中,22例(66.7%)患者存在冠状动脉钙化,明显多于对照组[9例(27.3%),P=0.001]。强直性脊柱炎组中冠状动脉钙化位于左主干、左前降支、左回旋支及右冠状动脉的患者均多于对照组(P<0.05)。两组单支病变钙化,双支病变钙化未见差异,但强直性脊柱炎组中三支及以上病变钙化的患者多于对照组(P<0.05)。
从钙化积分情况分析,强直性脊柱炎组冠状动脉钙化总积分高于对照组(P<0.05),左前降支、右冠状动脉的钙化积分均高于对照组(P<0.05)。左主干及左回旋支钙化积分两组无差异,但有增加的趋势。此外,强直性脊柱炎组中度钙化的患者明显多于对照组(P<0.05),轻度钙化及重度钙化两组未见差异。
3 讨论
2010年欧洲风湿病防治联合会指出,对风湿免疫类疾病应当评估心血管病的风险[8]。强直性脊柱炎患者合并心血管系统疾病严重影响预后,临床医生应予以重视。强直性脊柱炎患者心血管风险的增加并不能仅仅用传统危险因素解释,应与风湿病慢性系统性炎症相关。
在本研究中,我们评估了强直性脊柱炎患者传统的心血管病危险因素,并与年龄、性别相匹配的人群对比。本研究中,强直性脊柱炎组患者较对照组HDL-C、总胆固醇、LDL-C、尿酸、血肌酐均无差异。本研究显示炎性指标血沉和hs-CRP较对照组增加,可能与强制性脊柱炎的炎症相关。这和近期的研究结果一致[9,10]。CRP是临床上最广泛使用的系统性炎症的标志物。CRP水平的高低与疾病的炎性反应程度密切相关,当有炎症存在时,CRP水平会明显升高。升高的CRP水平在内皮细胞功能紊乱的发病机制中起重要作用。
最近研究发现,强直性脊柱炎患者心肌梗死的发生率大约为健康人群的2~3倍[11],活动期强直性脊柱炎患者的炎症反应过程在患者的心血管风险中起到重要作用,因为这种炎症反应类似动脉粥样硬化的全过程,从早期斑块形成到斑块不稳定再到血栓形成。最近,有研究发现,强直性脊柱炎患者较健康人群易出现内皮细胞损害,这在动脉粥样硬化形成中是一个早期重要因素[12]。冠状动脉CT不仅能够进行冠状动脉狭窄的评估,也可进行斑块分析和提供形态学信息[13]。本研究比较两组冠状动脉CT显示强直性脊柱炎患者的冠状动脉病变重且分布更加广泛。
两组患者的钙化程度比较显示,从钙化积分情况分析,强直性脊柱炎组冠状动脉钙化总积分高于对照组,左前降支、右冠状动脉的钙化积分均高于对照组。左主干及左回旋支的钙化积分两组没有差异。考虑钙化积分偏态分布,因此两组按照钙化积分分为轻度钙化、中度钙化、重度钙化。强直性脊柱炎组表现为中度钙化的患者明显多于照组,轻度钙化及重度钙化两组未见差异。近年的研究表明,动脉钙化是一种慢性炎症性疾病,具有炎症的所有特征。动脉钙化可分为中层钙化和动脉粥样硬化性钙化。它的形成需要经历复杂的调控过程和炎症反应,中层钙化主要与年龄、糖尿病、慢性肾脏疾病相关,而动脉粥样硬化性钙化主要与动脉粥样硬化和炎症相关[14]。 周宇子等[15]研究曾报道强直性脊柱炎增加了冠脉病变严重程度,但并未增加发生心肌梗死事件的风险,分叉病变积分和分叉病变积分百分比是评价冠状动脉分叉病变的良好指标。多项临床研究发现,动脉钙化患者循环中的炎症因子如CRP、肿瘤坏死因子-α、白细胞介素(IL)-6、IL-11β和IL-18等水平与正常人相比呈显著升高[16]。体外实验证明,单核-巨噬细胞可通过释放这些炎症因子等诱导动脉血管平滑肌细胞向具有与成骨细胞及软骨细胞相同表型标记的钙化细胞转化,从而调控动脉钙化的进程。持续激活的炎症反应导致炎症相关信号传导通路、巨噬细胞和T淋巴细胞的活化,进而引起血管平滑肌细胞向成骨细胞样细胞分化,并导致钙盐的沉积[17]。强直性脊柱炎患者慢性炎症反应有可能促进了冠状动脉粥样硬化甚至钙化的进一步进展。
本研究存在一定局限性。研究为单中心研究,患者入选有一定偏倚。由于研究对象的特殊性,患者数量较少。因属回顾性研究,影响因素纳入不够完整。此外,如能提供随访资料则对了解强直性脊柱炎合并冠心病的预后更具有价值。
总之,本研究的初步结果显示,强直性脊柱炎患者冠状动脉病变重且分布更广泛,尤其表现为冠状动脉钙化程度较重。这提示动脉粥样硬化和慢性炎性关节炎(尤其是强直性脊柱炎)之间关联的研究应受到重视并有待于进一步研究。
[1]段振华, 潘发明, 梅杨, 等.强直性脊柱炎患者445例流行特征分析[J].中国公共卫生, 2011, 27(3): 341-342.
[2]刘越, 赵艳梅, 夏群. 强直性脊柱炎的诊断与治疗进展[J]. 中国矫形外科杂志, 2015, 23(3): 235-238. DOI: 10. 3977/j. issn. 1005-8478. 2015. 03. 09.
[3]Han C, Robinson DW Jr, Hackett MV, et al. Cardiovascular disease and risk factors in patients with rheumatoid arthritis, psoriatic arthritis,and ankylosing spondylitis[J]. J Rheumatol, 2006, 33(11): 2167-2172.
[4]张成强, 房丽华, 刘晓萍, 等. 强直性脊柱炎患者死亡状况的研究进展[J]. 中国药物与临床, 2016, 16(10): 1442-1446. DOI: 10.11655/zgwylc2016. 10. 019.
[5]中华放射学杂志心脏冠状动脉多排CT临床应用协作组. 心脏冠状动脉多排CT临床应用专家共识[J]. 中华放射学杂志, 2011,45(1): 9-17. DOI: 10. 3760/cma. j. issn. 1005-1201. 2011. 01. 003.
[6]Schroeder S, Kopp AF, Baumbach A, et a1. Noninvasive detection and evaluation of atherosclerotic coronary plaques with multislice computed tomography[J]. J Am Coll Cardiol, 2001, 37(5): 1430-1435.DOI: 10. 1016/S0735-1097(01)01115-9.
[7]Agatston AS, Janowitz WR, Hildner FJ, et al. Quantification of coronary artery calciumusing ultrafast computed tomography[J]. J Am Coll Cardiol, 1990, 15(4): 827-832.
[8]Agca R, Heslinga SC, Rollefstad S, et al. EULAR recommendations for cardiovascular disease risk management in patients with rheumatoid arthritis and other forms of inflammatory joint disorders: 2015/2016 update[J]. Ann Rheum Dis, 2017, 76(1): 17-28. DOI: 10. 1136/annrheumdis-2016-209775.
[9]Mathieu S, Gossec I, Dougados M, et a1. Cardiovascular profile in ankylosing spondylitis: a systematic review and meta-analysis[J].Arthritis Care Res(Hoboken), 2011, 63(4): 557-563. DOI: 10. 1002/acr. 20364.
[10]张红菊, 刘震宇, 王迁. 强直性脊柱炎患者心脏受累的患病率及危险因素研究[J]. 中华风湿病学杂志, 2013, 17(7): 458-462. DOI: 10.3760/cma. j. jssn. 1007-7480. 2013. 07. 008.
[11]Peters MJ, Visman I, Nielen MM, et a1. Ankylosing spondylitis: a risk factor for myocardial infarction?[J]. Ann Rheum Dis, 2010, 69(3): 579-581. DOI: 10. 1136/ard. 2009. 110593.
[12]Pieringer H. Impaired endothelial function in patients with ankylosing spondylitis[J]. Rheumatology (Oxford), 2006, 45(10): 131. DOI: 10.1093/rheumatology/kel260.
[13]马亚楠, 吕滨. 2017年ACR关于高度疑诊冠心病慢性胸痛患者的影响诊断技术适应性标准[J]. 中国循环杂志, 2017, 32(z1): 169-172. DOI: 10. 3969/j. issn. 1000-3614. 2017. 增刊. 042.
[14]Osako MK, Nakagami H, Shimamura M, et al.Cross-talk of receptor activator of nuclear factor-κB ligand signaling with renin-angiotensin system in vascular calcification[J]. Arterioscler Thmmb Vasc Biol,2013, 33(6): 1287-1296. DOI: 10. 1161/ATVBAHA. 112. 301099.
[15]周宇子, 王莉, 华潞, 等. 冠心病合并强直性脊柱炎的病例特点分析[J]. 中国循环杂志, 2014, 29(z1): 61.
[16]Krzanowski M, Janda K, Dumnicka P, et a1. Relationship between aortic pulse wave velocity, selected proinflammatory cytokines and vascular calcification parametem in peritoneal dialysis patients[J]. J Hypertens, 2014, 32(1): 142-148. DOI: 10. 1097/HJH.0b013e32836569c7.
[17]Peacock JD, Levay AK, Gillaspie DB, et al.Reduced sox9 function promotesheart valve calcification phenotypes in vivo[J]. Circ Res,2010, 106(4): 712-719. DOI: 10. 1161/CIRCRESAHA.109.213702.
