高容量血液滤过治疗重症感染性休克患者的疗效及安全性
2018-06-25张健峰张碧波
张健峰,张碧波
(扬州大学医学院附属常熟市第二人民医院,江苏 常熟 215500)
重症感染性休克是临床中的急危重症,感染发生后机体会产生大量抗炎及促炎细胞因子,导致免疫损伤和血管内皮损伤的发生,从而进一步加重了患者病情[1]。对于重症感染性休克,传统的治疗方案首先处理原发病灶,积极引流感染灶,给予抗感染治疗,维持内环境的器官灌注的稳定,以改善患者病情。尽管给予了对症支持治疗,但是大量炎性细胞因子加剧了患者器官功能损伤,使得重症感染性休克患者的病死率依然较高[2]。高容量血液滤过(HVHF)是治疗危重症患者的重要手段,属血液净化技术的一种,具有对患者内环境影响小、溶质清除率高、炎性递质清除能力强及患者血流动力学稳定等优点[3],不过其治疗时机对于重症感染性休克患者预后影响是临床工作者研究的一个重点。本研究分析了HVHF治疗重症感染性休克患者有效性和安全性,并观察比较了不同HVHF时机的疗效差异,旨在为改善重症感染性休克患者预后提供参考依据,现报道如下。
1 临床资料
1.1一般资料 收集我院2012年1月—2016年12月收治的重症感染性休克患者83例作为研究对象,均符合ACCP/SCCM会议共识中的诊断标准[4]:①单纯扩容无法使血压维持在正常水平;②存在精神状态、尿少、酸中毒等灌注不足表现;③低血压表现,动脉收缩压在90 mmHg(1 mmHg=0.133 kPa)以下或者在无其他明显诱因导致的低血压情况下,其动脉收缩压比原基础水平降低至少40 mmHg;④存在明确感染灶和全身炎症反应综合征。排除合并恶性肿瘤、心脏瓣膜病或者急性冠脉综合征者,入院治疗24 h内死亡者,年龄低于18岁者。83例患者根据不同治疗方案分为治疗1组(n=28)、治疗2组(n=26)和对照组(n=29)。治疗1组男17例,女11例;年龄43~76(59.43±6.27)岁;肠道感染4例,腹部感染3例,肺部感染19例,泌尿道感染2例。治疗2组男18例,女8例;年龄41~78(59.64±6.59)岁;肠道感染3例,腹部感染4例,肺部感染17例,泌尿道感染2例。对照组男22例,女7例;年龄42~75(59.08±6.81)岁;肠道感染4例,腹部感染3例,肺部感染19例,泌尿道感染3例。3组性别、年龄、感染部位比较差异均无统计学意义(P均>0.05)。
1.2治疗方法 对照组根据ACCP/SCCM会议共识给予治疗[4],进行血液、痰液或者可疑体液培养,先经验性给予广谱抗生素进行抗感染治疗,后根据细菌学检查结果给予敏感性高的广谱抗生素进行抗感染治疗,早期液体复苏以维持内环境稳定,给予去甲肾上腺素,将患者平均动脉压维持在65~70 mmHg,患者中心静脉血氧饱和度要维持在0.7以上,必要时给予红细胞输注。治疗1组、治疗2组在液体复苏治疗的治疗基础上均给予HVHF治疗,建立血管通路,采用右侧颈内静脉或股静脉插管留置单针双腔导管,通过GAMBRO公司生产的Prismaflex型连续性血液净化装置,行HVHF治疗;使用GAMBRO公司生产的Prismaflex AN69型血液滤过器,采用前后稀释,置换液量为3 000 mL/h,血流量控制在200~220 mL/min,治疗剂量>40 mL/(h·kg),肝素或枸橼酸抗凝,碳酸氢钠匀速同步输入,24 h更换1次滤器,并根据患者的出入量及时对超滤量进行调整;并注意观察患者血糖变化情况,保持患者血糖正常。治疗1组在液体复苏治疗6 h内给予HVHF治疗,治疗2组于液体复苏治疗6 h之后给予HVHF治疗。
1.3观察指标 记录3组治疗前及治疗后的氧合指数、动脉血氧分压、血肌酐、谷丙转氨酶、总胆红素、血压调整性心率(PAR)和MODS评分、APACHEⅡ评分,其中PAR=中心静脉压×心率/平均动脉压。分别于治疗前及治疗24,48,72 h后抽取患者空腹静脉血5 mL,通过酶联免疫吸附法检测患者血清肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)水平。记录3组患者治疗过程中的不良反应及治疗后28 d死亡情况。
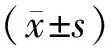
2 结 果
2.13组治疗前后器官功能指标比较 治疗后,3组氧合指数、动脉血氧分压均明显升高(P均<0.05),血肌酐、谷丙转氨酶、总胆红素、PAR均明显降低(P均<0.05),治疗1组、治疗2组氧合指数、动脉血氧分压均明显高于对照组(P均<0.05),血肌酐、谷丙转氨酶、总胆红素、PAR均明显低于对照组(P均<0.05);治疗1组上述指标改善程度均显著优于治疗2组(P均<0.05)。见表1。
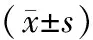
表1 3组治疗前后器官功能指标比较
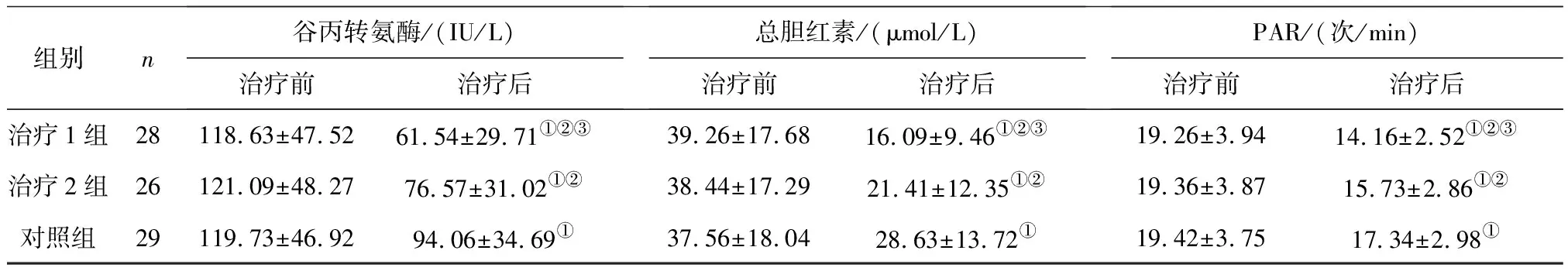
组别n谷丙转氨酶/(IU/L)治疗前治疗后总胆红素/(μmol/L)治疗前治疗后PAR/(次/min)治疗前治疗后治疗1组28118.63±47.5261.54±29.71①②③39.26±17.6816.09±9.46①②③19.26±3.9414.16±2.52①②③治疗2组26121.09±48.2776.57±31.02①②38.44±17.2921.41±12.35①②19.36±3.8715.73±2.86①②对照组29119.73±46.9294.06±34.69①37.56±18.0428.63±13.72①19.42±3.7517.34±2.98①
注:①与治疗前比较,P<0.05;②与对照组比较,P<0.05;③与治疗2组比较,P<0.05。
2.23组治疗前后MODS评分、APACHEⅡ评分比较 治疗后,3组MODS评分、APACHEⅡ评分均明显降低(P均<0.05),治疗1组、治疗2组MODS评分、APACHEⅡ评分均明显低于对照组(P均<0.05),治疗1组上述指标均明显低于治疗2组(P均<0.05)。见表2。
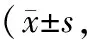
表2 3组治疗前后MODS评分、APACHEⅡ评分比较分)
注:①与治疗前比较,P<0.05;②与对照组比较,P<0.05;③与治疗2组比较,P<0.05。
2.33组治疗前后血清TNF-α、IL-6水平比较治疗后24,48,72 h治疗1组和治疗2组血清TNF-α、IL-6水平均明显降低(P均<0.05),对照组治疗后48,72 h血清TNF-α、IL-6水平均明显降低(P均<0.05);治疗后24,48,72 h治疗1组和治疗2组血清TNF-α、IL-6水平均明显低于对照组(P均<0.05),治疗1组均明显低于治疗2组(P均<0.05)。见表3。

表3 3组治疗前后血清TNF-α、IL-6水平比较
注:①与治疗前比较,P<0.05;②与对照组比较,P<0.05;③与治疗2组比较,P<0.05。
2.43组患者死亡情况比较 治疗28 d后,治疗1组死亡7例,病死率为25.00%;治疗2组死亡8例,病死率为30.77%;对照组死亡17例,病死率为58.62%。治疗1组和治疗2组病死率均明显低于对照组(2=6.606,4.289,P<0.05),治疗1组和治疗2组病死率比较差异均无统计学意义(2=0.224,P>0.05)。
2.53组不良反应比较 治疗期间,治疗1组和治疗2组不良反应以血小板减少、出血和凝血为主,经相应处理,患者均可耐受继续HVHF治疗。其中治疗1组出现血小板减少6例,出血2例,凝血2例,不良反应发生率为35.71%;治疗2组出现血小板减少4例,出血2例,凝血1例,不良反应发生率为26.92%;治疗1组患者不良反应发生率与治疗2组比较差异无统计学意义(2=0.483,P>0.05)。
3 讨 论
近年来,在重症感染性休克的临床治疗中,虽然以胃肠减压、控制饮食、抑酸、液体复苏、补充血容量等综合治疗为主的治疗手段取得了一定临床效果,但患者病死率仍然较高,其死亡原因多与急性肾损伤、急性呼吸窘迫综合征、多器官功能障碍综合征等有关[5]。持续性静―静脉血流滤过通过对血液中的炎症递质、细胞因子以及机体内的毒素、胰酶、TG等进行有效清除,减轻全身炎症反应程度,改善机体内皮细胞的功能,使机体内环境趋于稳定,减少或者缓解并发症,从而提高重症感染性休克患者的治疗效果[6]。
不过不同容量的血液滤过对患者临床疗效及预后存在不同影响,闫婷等[7]的研究显示,相对于低容量血液滤过,HVHF是减少严重感染及感染性休克患者28 d死亡的保护因素;解建等[8]的研究亦指出,与持续性静―静脉血流滤过比较,HVHF能够明显改善多器官功能障碍综合征患者的血流动力学和呼吸情况。因此,本研究重点分析了HVHF的治疗情况。本研究发现,治疗后,治疗1组、治疗2组氧合指数、动脉血氧分压均明显高于对照组,血肌酐、谷丙转氨酶、总胆红素、PAR、MODS评分、APACHEⅡ评分均明显低于对照组;同时,治疗1组和治疗2组死亡率均明显低于对照组。研究结果提示,在液体复苏治疗的基础上给予HVHF可显著改善重症感染性休克患者的器官功能,且减少患者病死的发生。这与任宏生等[9]的研究结果相近。
临床研究显示,在重症感染性休克发展过程中炎症因子起着重要的促进作用[10]。毒素或者肺炎病原体通过不同途径将单核巨噬细胞激活,造成内毒素大量产生,而内毒素又不断与某些受体结合,从而将炎性递质激活,使得TNF-α、IL-1β、IL-6等大量合成与释放,造成炎症反应强烈失控,使得机体抗炎反应和促炎反应之间的平衡性失调,若不及时控制炎症反应和感染,会加重患者病情[11]。本研究中,治疗后24,48,72 h,治疗1组和治疗2组血清TNF-α、IL-6水平均较治疗前明显降低,且明显低于对照组,而对照组治疗后24 h并无明显变化,提示与单纯液体复苏治疗相比较,HVHF可加快炎性递质的清除,这与临床相关研究结果一致[12]。
早期研究指出,感染性休克患者死亡的主要原因为发病72 h内死于多器官衰竭或者发病24 h内死于顽固性休克[13]。因此,在感染性休克患者治疗过程中,对于HVHF治疗时机的选择也异常重要。周付等[14]的研究指出,早期即6 h内行HVHF治疗可明显改善感染性休克患者的预后。本研究中,治疗后24,48,72 h,治疗1组血清TNF-α、IL-6水平均明显低于治疗2组,且器官功能改善情况亦明显优于治疗2组。研究结果提示,在液体复苏治疗的基础上,于液体复苏治疗6h内给予HVHF的临床疗效优于治疗6 h之后给予HVHF。主要原因可能为重症感染性休克初期,患者全身炎症反应处于启动阶段,而炎症反应进一步发展是通过IL-1、TNF-α、IL-6等促炎因子大量释放来实现,及早给予HVHF治疗,利于炎性因子尽快消除,从而促进了器官功能改善[15]。同时早期进行HVHF治疗的效果更加显著,值得临床重视。
[参考文献]
[1] Yamashita C,Hara Y,Kuriyama N,et al. Clinical effects of a longer duration of polymyxin B-immobilized fiber column direct hemoperfusion therapy for severe sepsis and septic shock[J]. Ther Apher Dial,2015,19(4):316-323
[2] SepNet Critical Care Trials Group. Incidence of severe sepsis and septic shock in German intensive care units: the prospective, multicentre INSEP study[J]. Intensive Care Med,2016,42(12):1980-1989
[3] 刘笋,黄绍华. 早期持续高容量血液滤过对重症急性胰腺炎的治疗作用[J]. 中国现代医学杂志,2010,20(23):3588-3591
[4] ACCP/SCCM consensus con ference:Def init ion f or sepsis and organ failure and guidelines for the use of innovative therapies in sepsis.The ACCP/ SCCM con sensus Conference Committee[J]. Chest,1992,101(8):1644-1655
[5] Cheung WK,Chau LS,Mak II,et al. Clinical management for patients admitted to a critical care unit with severe sepsis or septic shock[J]. Intensive Crit Care Nurs,2015,31(6):359-365
[6] 梁新华,芝敏,张蕾. 两种不同血液净化方式对慢性肾衰竭尿毒症患者体内毒素清除效果比较[J]. 陕西医学杂志,2015,44(7):819-821
[7] 闫婷,李双玲,王东信,等. 间歇性高容量血液滤过对严重感染和感染性休克患者治疗效果的影响[J]. 中华危重病急救医学,2013,25(1):19-23
[8] 解建,杨君,李涛,等. 高容量血液滤过对多器官功能障碍综合征患者呼吸力学和血流动力学的影响[J]. 中国医师进修杂志,2011,34(1):13-15
[9] 任宏生,蒋进皎,楚玉峰,等. 高容量血液滤过对感染性休克患者血管外肺水和肺泡-动脉间氧交换影响的研究[J]. 中华危重病急救医学,2014,26(9):609-614
[10] Garnacho-Montero J,Gutiérrez-Pizarraya A,Escoresca-Ortega A,et al. Adequate antibiotic therapy prior to ICU admission in patients with severe sepsis and septic shock reduces hospital mortality[J]. Crit Care,2015,19(1):302
[11] Hsiao CC,Chang CH,Fan PC,et al. Prognosis of patients with acute respiratory distress syndrome on extracorporeal membrane oxygenation: the impact of urine output on mortality[J]. Ann Thorac Surg,2014,97(6):1939-1944
[12] 卢年芳,郑瑞强,林华,等. 集束化联合高容量血液滤过治疗感染性休克的临床研究[J]. 中华医院感染学杂志,2013, 23(23):5692-5694
[13] Joannes-Boyau O,Rapaport S,Bazin R,et al. Im pact of high-volum e hemofilt ration on hemodynamic disturbance and out come during sept ic shock[J]. ASAIO J,2004,50(1):102-109
[14] 周付,徐永乐,李银娇,等. 早期高容量血液滤过对感染性休克患者预后的影响分析[J]. 检验医学与临床,2014,11(12):1660-1661
[15] Sood MM,Shafer LA,Ho J,et al. Early reversible acute kidney injury is associated with improved survival in septic shock[J]. J Crit Care,2014,29(5):711-717
