ABCD2评分联合躯干共济失调评分用于预测眩晕患者脑梗死的价值
2018-06-25张学艳樊峰萍刘福兴王焱浩张红霞李丽杰
张学艳,樊峰萍,刘福兴,杜 炜,王焱浩,张红霞,李丽杰
(河北省保定市第一中心医院,河北 保定 071000)
眩晕为临床治疗中一种常见病症,指的是患者存在典型持续性或发作性眩晕,但未出现面部麻木、复视、肢体功能障碍、构音障碍等体征或症状[1]。尽管大多数眩晕的病因是良性的,但孤立性中枢性血管性眩晕危害大。患病后,患者往往伴有不同程度的心慌、多汗、恶心、腹泻、呕吐等相关自主神经功能紊乱症状,生活质量受到严重影响[2]。已有研究表明,脑干梗死、小脑梗死等后循环缺血与孤立性眩晕的发生存在密切关系[3]。因此,及时识别眩晕患者脑梗死发生风险对控制病情、改善预后至关重要。本研究探讨了ABCD2评分及躯干共济失调评分在眩晕患者发生脑梗死预测中的应用价值,现将结果报道如下。
1 临床资料
1.1一般资料 随机抽取70例于2017年1—7月在保定市第一中心医院诊治的孤立性眩晕患者作为研究对象,均符合全国第四届脑血管病学术会议通过的疾病诊断标准[4],且脑CT、磁共振弥散加权成像检查明确病情;主要症状为急性头晕、眩晕;入院时未存在感觉障碍、共济失调、肌力减退等典型性神经系统体征;患者临床诊治期间相关资料均有效且保存完整,可完成ABCD2 评分。排除存在脑部病变、肢体功能残疾既往史且有相关后遗症者;入院时查体发现存在局灶神经系统体征者;有占位、出血、其他性质病变者;存在严重精神、躯体类疾病,配合度差者。其中男40例,女30例;年龄26~78(52.5±5.5)岁。
1.2方法 收集并详细记录入选患者的临床资料,以患者第一次病程记录作为根据实施ABCD2评分。患者入院后立即实施血压水平监测并记录结果,评估眩晕持续时长(通过视物旋转时长获得),将二者作为评分依据。依据出院时患者诊断结果,将无脑梗死患者纳入对照组,脑梗死患者纳入观察组,比较2组一般情况及ABCD2评分情况,通过ROC曲线评估ABCD2评分法及躯干共济失调评分的应用价值。ABCD2评分法主要包含5项内容,分别为血压、年龄、临床症状、症状持续时间、糖尿病。A为年龄:≥60岁记1分。B为血压:舒张压水平≥90 mmHg(1 mmHg=0.133 kPa)和/或收缩压水平≥140 mmHg记1分,舒张压<90 mmHg和/或收缩压水平<140 mmHg记0分。C为临床症状:有单侧肢体无力症状记1分,言语障碍伴单侧肢体无力症状记2分。D为症状持续时间及糖尿病:症状持续时间≤10 min记0分,持续10~59 min记1分,持续≥60 min记2分;无糖尿病既往史时记0分,入院时诊断存在糖尿病或有糖尿病既往史记1分。躯干共济失调作为一个独立的观察指标:一级为独立行走时有轻到中度失衡,记1分;二级为站立时为重度失衡,没有帮助不能行走,记2分;三级为直立时跌倒,记3分。
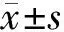
2 结 果
2.12组一般情况及ABCD2评分情况比较 观察组25例,男14例,女11例;年龄31~78(52.4±5.3)岁,其中≥60岁13例(52.00%);血压≥140/90 mmHg 18例(72.00%);伴糖尿病3例(12.00%);ABCD2评分(2.6±0.4)分。对照组45例,男26例,女19例;年龄26~77(51.3±5.8)岁;其中≥60岁21例(46.64%);血压≥140/90 mmHg 20例(44.44%);伴糖尿病5例(11.11%);ABCD2评分(1.6±0.2)分。2组性别、年龄、伴糖尿病情况比较差异无统计学意义(P>0.05),观察组血压≥140/90 mmHg者比例明显高于对照组(P<0.05),ABCD2评分明显高于对照组(P<0.05)。
2.2ABCD2评分预测脑梗死结果 ABCD2评分0分者28例,其中脑梗死者5例(17.86%);评分1分者15例,其中脑梗死者4例(26.67%);评分2分者14例,其中脑梗死者4例(28.57%);评分3分者15例,其中脑梗死者12例(80.00%)。随着ABCD2评分的增加,患者发生脑梗死风险性越大,分数等于3分时,脑梗死发生可能性最高。
2.3躯干共济失调评分预测脑梗死结果 躯干共济失调评分1分者31例,其中脑梗死患者5例(16.13%);评分2分者23例,其中脑梗死患者6例(26.07%);评分3分者16例,其中脑梗死患者14例(87.50%)。随着分数的增加,患者发生脑梗死风险性越大,分数等于3分时,脑梗死发生可能性的最高。
2.4ROC曲线绘制结果 曲线下面积AUC=0.76,95.0%CI[0.716,0.698],P=0.000,表明ABCD2评分法及躯干共济失调评分在患者脑梗死预测方面存在一定意义。Youden指数(灵敏度+特异度-1)的最大点为Cutoff值,ABCD2评分Cutoff值=4.0分,特异度为81.00%,灵敏度为87.50%。见图1。
3 讨 论

图1 ABCD2评分应用于眩晕患者脑梗死预测RCO曲线
眩晕为临床中一种常见症状,指的是因位置性或运动性错觉的产生,使人与周围环境的空间关系在大脑皮质中的反应失去真实性,进而出现旋转、倾倒、起伏等感觉[5-6]。孤立性眩晕的发生主要与良性位置性眩晕、前庭神经元炎、偏头痛性眩晕、梅尼埃病等相关前庭周围性疾病存在密切关系[7],而脑干梗死、小脑梗死等后循环缺血同样可引起孤立性眩晕[8]。眩晕发生机制复杂,因此在疾病精确定位以及精确定性上均存在较大难度,临床诊断中还存在较高的漏诊率及误诊率[9-10],而急性脑梗死漏诊会大大增加眩晕患者的死亡风险。有研究显示,在孤立性眩晕患者诊断中,急性小脑梗死漏诊或误诊可使患者病死率增加3倍[11]。如果在早期便可以准确识别脑梗死,则能够及给予针对性治疗,进而能够提高疗效,改善患者预后。但孤立性眩晕患者脑梗死缺乏典型性临床表现,同时也缺乏典型神经系统定位体征,因此临床诊断中较易漏、误诊。建立并应用准确、快速、简单、便于操作的识别系统来预测孤立性眩晕患者脑梗死发生情况具有重要的临床意义和价值。
ABCD2评分目前主要被应用于短暂性脑缺血患者病情发作后7 d内脑卒中发生风险的预测,因操作相对简单、预测价值较高而在神经科门诊、急诊、住院急性头晕患者卒中识别中得到较为广泛应用。Kim等[12]研究结果显示,ABCD2评分法及躯干共济失调评分的应用在短暂性脑缺血病情发作与其他非脑血管的识别上表现出良好效果。何育生等[13]将ABCD2评分法及躯干共济失调评分应用于头晕者脑血管病因预测中,结果显示评分越高,患者脑卒中发生可能性越大,分数为6分、7分时,患者卒中发生所占比例最高,为27%。Babic等[14]报道指出,脑血管病相应危险因素存在越多,孤立性眩晕患者脑梗死发生风险越大。本研究中ROC 曲线分析结果显示,ABCD2评分法及躯干共济失调评分在孤立性眩晕患者发生脑梗死识别上存在一定价值,评分值≥3分时,患者脑梗死发生可能性明显增加。陈兵等[15]认为,青年脑梗死发生病因主要为炎症、动脉夹层、血管发育异常等,糖尿病、高血压等危险因素较少,甚至完全没有。因此,ABCD2评分法及躯干共济失调应用于青年眩晕患者时,其脑梗死预测效果的准确性会受到一定影响。此外,老年人为眩晕的高发群体,多数患者均伴有糖尿病、高血压,当眩晕患者出现明显眩晕症状时,病史的提供往往缺乏准确性,尤其在症状持续时间方面的描述通常缺乏准确性。由此可见ABCD2评分法及躯干共济失调评分应用于孤立性眩晕患者脑梗死预测时,预测客观性、准确性还有待进一步提高,有必要对ABCD2评分实施进一步改良。
目前研究表明,与非梗死患者相比,存在小脑梗死患者出现头痛症状概率明显更高,患者主要表现为后枕部出现明显持续性胀痛感[16-17]。此外,体位持续性晕沉感也为小脑梗死的一个重要警示。因此,在对ABCD2评分改良过程中,可考虑在“C”临床特征中添加相对特异性症状,进而促进该种评分法在实际应用中特异度、灵敏度得到进一步提高。同时,多种评分法联合应用于孤立性眩晕患者发生脑梗死预测也可使预测结果的客观性、准确性得到有效提高。当眩晕患者伴有其他神经系统症状时,应该及时对其实施相关影像学检查,同时还需高度重视对颅内外血管形态、血流动力学实施全面评估,只有这样才能使眩晕患者发生脑梗死风险得到更加及时、有效的识别,进而改善患者预后。
综上所述,ABCD2评分法及躯干共济失调评分用于孤立性眩晕患者发生脑梗死预测有较高价值,且该种评分法简单易行,其灵敏度、特异度相对较高,具有推广应用价值。
[参考文献]
[1] 何育生,李云霞,韩红杰,等. 孤立性眩晕型小脑梗死的误诊分析与早期识别[J]. 中风与神经疾病杂志,2013,30(6):531-532
[2] 文骏雄,马秀岚,刘东亮. 五项病史评分表在良性阵发性位置性眩晕诊断中的意义[J]. 临床耳鼻咽喉头颈外科杂志,2016,30(10):784-785
[3] 刘红梅,李涛. 中医临床研究中眩晕疗效评价方法的思考[J]. 中国中西医结合杂志,2014,34(10):1256-1257
[4] Kondo M,Kiyomizu K,Goto F,et al. Analysis of vestibular-balance symptoms according to symptom duration:dimensionality of the Vertigo Symptom Scale-short form[J]. Health Qual Life Outcomes,2015,22(13):1074-1075
[5] 贺思,赵晓峰,文妍,等. 不同针刺手法治疗后循环缺血性眩晕患者120例随机双盲对照试验[J]. 中医杂志,2015,56(6):478-479
[6] 袁庆,史冬梅,余力生,等. 不同周围性眩晕疾病患者焦虑/抑郁状态的比较[J]. 临床耳鼻咽喉头颈外科杂志,2015,29(8):729-730
[7] Probst T,Dinkel A,Schmid-Mühlbauer G,et al. Psychological distress longitudinally mediates the effect of vertigo symptoms on vertigo-related handicap[J]. J Psychosom Res,2017,93:62-68
[8] 邵义泽,王会民,赵文莉. 中西医结合优化治疗眩晕症的临床观察[J]. 中草药,2014,45(7):982-983
[9] Skoric MK,Adamec I,Pavicic T,et al. Vestibular evoked myogenic potentials and video head impulse test in patients with vertigo,dizziness and imbalance[J]. J Clin Neurosci,2017,39(7):216-220
[10] 薛海龙,肖文,李仓霞. 周围性眩晕和中枢性眩晕电生理特点的比较[J]. 临床神经病学杂志,2015,28(4):262-263
[11] 黎元元,谢雁鸣,王永炎,等. 真实世界中眩晕发病特征及用药分析[J]. 中国中药杂志,2014,39(18):3514-3515
[12] Kim DW,Sunwoo JS,Lee SK. Incidence and localizing value of vertigo and dizziness in patients with epilepsy:Video-EEG monitoring study[J]. Epilepsy Res,2016,12(6):102-105
[13] 何育生,李云霞,韩红杰,等. 孤立性眩晕型小脑梗死的误诊分析与早期识别[J]. 中风与神经疾病杂志,2013,30(6):531-532
[14] Babic BB,Jesic SD,Milovanovic JD,et al. Unintentional conversion of benign paroxysmal positional vertigo caused by repositioning procedures for canalithiasis:transitional BPPV[J]. Eur Arch Otorhinolaryngol,2014,27(5):967-973
[15] 陈兵,孟祥红. 后循环缺血致眩晕诊断中血栓弹力图的应用研究[J]. 中国全科医学,2015,18(13):1549-1550
[16] 张燕梅,陈斯琦,吴园丁,等. 视频头脉冲试验在眩晕疾病诊断中的初步应用[J]. 临床耳鼻咽喉头颈外科杂志,2015,29(12):1053-1054
[17] 修世国,邢东升,李东洙,等. 眩晕障碍量表在BPPV患者生活质量评估中的应用[J]. 听力学及言语疾病杂志,2014,22(1):48-49
