地西泮联合苯巴比妥治疗小儿热性惊厥的临床疗效及患儿血清学改变
2018-06-14戴上康吴元芳余洽超吴楚婷
戴上康 吴元芳 余洽超 吴楚婷
广东省开平市中心医院儿科,广东开平529300
热性惊厥好发于婴幼儿,是生长发育中常见的神经系统疾病。小儿热性惊厥一般发生在上呼吸道感染或者其他感染性疾病的初期,当体温上升大于38℃以上时出现惊厥,并且排除颅内感染和其他导致惊厥的器质性病变或代谢性异常,就可以诊断热性惊厥,表现为突然的全身或局部肌群呈强直性和阵挛性抽搐,常伴有意识障碍[1]。严重患儿可长时间持续发作或频繁发作,将会危及生命,并遗留严重的后遗症,影响其智力发育和健康[2]。因此,需对患儿进行早期有效救治,缓解其临床症状,改善临床疗效和远期预后。地西泮是小儿惊厥传统的治疗药物,但是其有效率较低,复发率高,预后较差。苯巴比妥是长效巴比妥类,具有理想的抑制脑干上行网状系统激活的作用。本研究选取2015年4月~2016年10月于我院治疗的热性惊厥患儿153例,重点在于观察地西泮联合苯巴比妥治疗的临床效果及血清学指标改变,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2015年4月~2016年10月于我院治疗的热性惊厥患儿153例,根据其药物治疗方法不同分为观察组和对照组。观察组患儿81例,其中男38例,女43例;平均年龄(3.4±1.7)岁,平均发作时间(18.4±5.1)min,发作时平均体温(38.4±0.8)℃。对照组患儿72例,其中男32例,女39例;平均年龄(3.6±1.9)岁,平均发作时间(20.8±6.2)min,发作时平均体温(39.1±0.6)℃。两组在性别、年龄、平均发作时间以及发作时平均体温等方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
两组患儿入院后,均仰卧,解开衣领,清除口咽部分泌物,保持呼吸道通畅,避免发生窒息。在患儿口中放置牙垫,防止患儿咬伤舌头。发热患儿采用药物降温或者物理降温,呼吸衰竭患儿采用呼吸兴奋剂,维持患儿机体正常的生理功能。在此基础上,对照组单纯给予地西泮药物治疗(南京凯基生物科技有限公司,Z20094043),剂量为 0.5mg/kg,2次/d,静脉推注。观察组给予地西泮联合苯巴比妥药物治疗,治疗方案为地西泮的基础上加痛苯巴比妥(天津金耀药业有限公司,H12020381),方法为首次剂量为10 mg/kg,以速度1mg/min静脉滴注,逐渐减量,24h后达到维持剂量,为5mg/kg。观察组和对照组治疗时间均为1周。
1.3 观察指标
临床疗效评价[3]:观察记录两组患儿药物起效时间和惊厥停止时间,并进行临床疗效,结果分为显效、有效、无效。显效是指临床症状消失,10min内停止抽搐;有效是指临床症状显著改善,30min内抽搐停止并且意识恢复为有效; 无效是指临床症状无明显改善,持续抽搐或持续意识丧失。总有效率=(显效例数+有效例数)/总例数×100%。
预后评价:所有患儿治疗后随访1年,询问所有患儿是否发生呼吸抑制以及呼吸道分泌物增加等不良反应,统计惊厥累积复发次数和惊厥转化为癫痫患儿例数。惊厥累积复发次数=每组患儿总复发次数/该组患儿例数。
血清学指标改变:治疗前后于晨起空腹时抽取患儿外周静脉血1mL,采用酶联免疫吸附法[4]测定两组患儿血清神经元特异性性烯醇化酶(NSE)、S-100β蛋白、脑源性神经营养因子(BDNF)以及血浆神经肽Y(NPY)含量。
1.4 统计学处理
采用Graphpad6.0统计分析软件进行分析,计量资料以(±s)表示,组内比较采用配对t检验,组间比较采用成组t检验;计数资料以百分数(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿综合疗效比较
治疗1周后,观察组中显效37例,有效41例,无效3例,总有效率为96.3%;观察组中显效27例,有效34例,无效11例,总有效率为84.7%,观察组总有效率显著高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组患儿综合疗效比较[n(%)]
2.2 两组患儿药物起效时间和惊厥停止时间比较
观察组患者药物起效时间和惊厥停止时间分 别 为(18.07±6.08)min、(22.12±4.09)min; 对照组患者药物起效时间和惊厥停止时间分别为(23.71±7.34)min、(24.72±4.47)min。观察组药物起效时间、惊厥停止时间均低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组患儿药物起效时间和惊厥停止时间比较(x ± s,min)
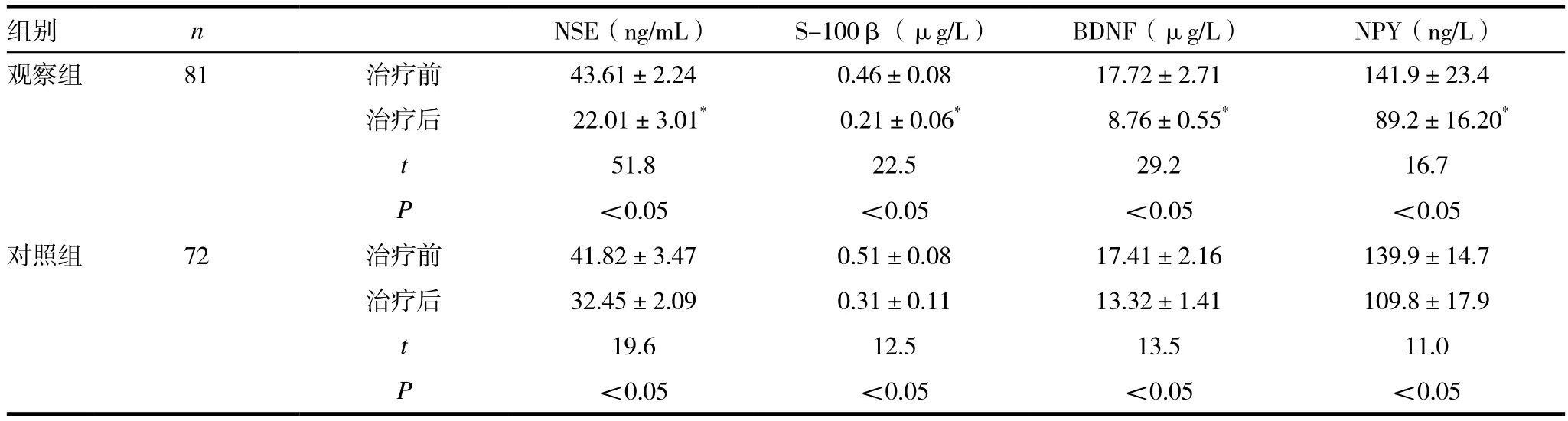
表3 两组患儿治疗前后血清学指标改变(x ± s)
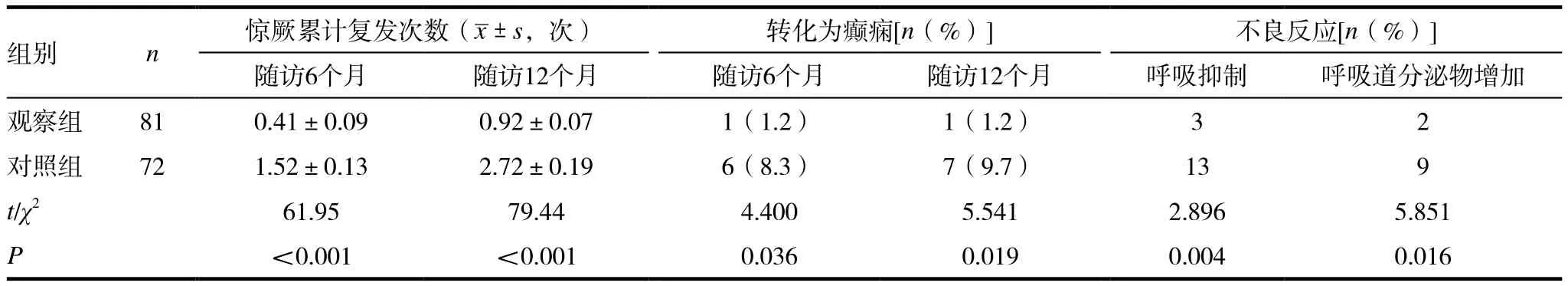
表4 两组患儿预后比较
2.3 两组患儿血清学指标改变
组内比较,两组患儿治疗前后NSE、S-100β、BNDF 、NPY显著降低,差异有统计学意义(P<0.05)。组间比较,治疗前两组患儿NSE、S-100β、BNDF 、NPY差异无统计学意义(P>0.05),治疗后,观察组NSE、S-100β、BNDF、NPY显著低于对照组,差异有统计学意义(P<0.05)。见表3。
2.4 两组患儿预后比较
与对照组相比,观察组患儿随访6、12个月时惊厥累积复发次数均显著低于观察组,差异有统计学意义(P<0.05);观察组患儿随访6、12个月时转化为癫痫例数均显著低于观察组,差异有统计学意义(P<0.05);观察组呼吸抑制和呼吸道分泌物增加的发生率均低于高于观察组,差异有统计学意义(P<0.05)。见表4。
3 讨论
患儿体温大于38℃时突然出现惊厥,并排除颅内感染、代谢性疾病等其他可能引起惊厥的原因外,既可诊断热性惊厥[5]。热性惊厥是儿童时期最容易发生的惊厥类型,发病呈现明显的年龄依赖性,其主要原因为幼儿大脑在6个月~3岁时发育最快,此时大脑皮质髓质尚不成熟,其兴奋和抑制系统平衡稳定性很差,发生惊厥的阈值很低。而且,5岁之前发生惊厥的患儿中有2%~3%发展成为癫痫[6]。虽然小儿热性惊厥的预后一般较好,但是惊厥频繁发作或者持续发作,将干扰未成熟脑的发育过程,导致神经系统结构和功能的改变,造成患儿癫痫、脑瘫、智力低下、记忆力缺陷等[7]。因此,我们需要高度重视对热性惊厥患儿的临床治疗,采取积极措施,避免复发,防止出现惊厥持续状态,减少惊厥转换为癫痫,保证治疗效果和预后。
热性惊厥的复发与很多因素有关[8],其中包括:(1)首次发作时年龄较小;(2)首次发作时惊厥时持续时间较长;(3)首次发作时体温较低。药物治疗是小儿惊厥的主要治疗手段,其中常用的药物包括地西泮和苯巴比妥等。地西泮又名安定,是苯二氮 类药物,其作用主要包括止痉、镇静、抗焦虑等,是小儿惊厥常用的临床治疗药物[9-11]。地西泮治疗后,药物浓度可迅速上升至峰值,随后分布至脑部以及血流丰富的组织中,并与氨基丁酸转氨酶结合,显著提高惊厥阈值,起到治疗作用[12]。但是地西泮会增加呼吸道分泌物,造成呼吸道阻塞,最终引起呼吸抑制,对患儿安全造成很大影响。苯巴比妥是长效的巴比妥类药物,主要通过阻断脑干网状结构上行激活系统的传导[13],从而减少冲动对大脑皮质的影响,达到抑制中枢神经系统作用,对于高热引起的惊厥有很好的治疗效果[14]。
本研究结果可以得知,观察组总有效率高达96.3%,显著高于对照组的91.7%。观察组药物起效时间较对照组缩短超过5min,惊厥停止时间缩短近3min,说明在使用地西泮的基础上,联合使用苯巴比妥会显著促进脑内药物浓度迅速进入高峰,缩短药物起效时间,且地西泮联合苯巴比妥脑能够降低谷氨酸兴奋作用,使患儿脑部高频放电显著减少,从而抑制神经递质传递,起效快且对惊厥控制效果好。观察组随访6、12个月时惊厥累积复发次数均显著低于对照组,其主要原因可能就是地西泮联合苯巴比妥药物起效时间快,减少惊厥持续时间,从而减少复发以及转化为癫痫。地西泮治疗容易出现呼吸道分泌物增加甚至呼吸抑制,本研究中观察组治疗后呼吸抑制和呼吸道分泌物增加的发生率显著降低,提示地西泮联合苯巴比妥治疗能够有效降低地西泮单独治疗的不良反应。
NSE是神经元细胞和神经内分泌细胞特有的一种酸性蛋白酶,能够通过血脑屏障引起血清NSE升高[15];S-100 β蛋白是一种酸性钙结合蛋白,主要存在于中枢神经系统各部的星状神经胶质细胞的胞液中,损伤后进入血液循环,使血清S-100β升高[16];BDNF是成熟的中枢及周围神经系统的神经元维持生存及正常生理功能所必须的蛋白[17];NPY可以减少谷氨酸盐介导的突触传递,是惊厥脑损伤中重要的病理环节,血清NSE、S-100β、BDNF、NPY浓度的改变反应了颅内神经元病变的重要标志物。两组患儿治疗后血清血清NSE、S-100β、BDNF、NPY都显著减少,其中观察者下降更为明显,提示观察组中枢神经系统损伤较小,地西泮联合苯巴比妥有很好的保护作用。
综上所述,地西泮基础上联合苯巴比妥治疗小儿热性惊厥,能够提高有效率,缩短药物起效时间和惊厥停止时间,减少惊厥复发、转化为癫痫以及呼吸抑制和呼吸道分泌物增加等不良反应的发生,其机制可能与降低血清 NSE、S-100β、BNDF、NPY浓度有关,是的小儿热性惊厥有效的治疗方法,值得推广。
[1] 林宝卿.综合护理干预对小儿高热惊厥急诊处理的临床效果 [J].中外医学研究,2017,15(8):92-93.
[2] 周玉凤.小儿惊厥的护理体会[J].护理实践与研究,2012,09(7):67-68.
[3] 诸福棠.实用儿科学[M].第7版.北京:人民卫生出版社,2005:688.
[4] 李光乾,林忠东,叶秀云,等.热性惊厥患儿血清和脑脊液神经元特异性烯醇化酶、S-100β蛋白及髓鞘碱性蛋白的测定 [J].中华神经科杂志,2004, 37(4):376-378.
[5] 丁珍,万经红, 于菲.小儿热性惊厥的发病机制及治疗 [J].现代中西医结合杂志,2009,18(26):3260-3261.
[6] 薛慧敏,卢宪梅,李文.小儿热性惊厥236例临床分析 [J].中华妇幼临床医学杂志(电子版),2010,6(3):185-187.
[7] 张丽.小儿高热惊厥的急救[J].吉林医学, 2010,31(36):6854.
[8] 章秀,陈丽,黄斌,等.首次热性惊厥患儿的复发率及相关因素研究[J].中华实用儿科临床杂志,2003,18(6):461-462.
[9] 马广龙,白凤玲.小剂量地西泮预防小儿热性惊厥[J].医学理论与实践,2011,24(2):165-166.
[10] 张治然,王晓波,芮耀诚.腰麻-硬膜外联合阻滞麻醉时苯巴比妥对利多卡因药动学的影响[J].药学服务与研究,2007,7(2):145-146.
[11] 韩传映.地西泮联合苯巴比妥治疗小儿惊厥的临床观察[J].中国实用医药,2015(14):175-176.
[12] 何益春,周卫军.苯巴比妥联合地西泮治疗小儿惊厥的临床疗效观察[J].中国实用医药,2015(19):152-153.
[13] 裴文利.地西泮联合苯巴比妥对小儿惊厥患者的临床效果研究 [J].中国医师进修杂志,2014,37(15):41-42.
[14] 白咏梅.小儿高热惊厥的阶段性健康指导[J].中国实用护理杂志,2006,22(1):50-51.
[15] 王宏艳,马亚男.神经元特异性烯醇化酶在中枢神经疾病中的应用[J].齐齐哈尔医学院学报,2013,34(7):1012-1013.
[16] 阮福强,秦白茹.颅脑损伤患儿血清S-100β蛋白的变化 [J].中国误诊学杂志,2006,6(7):1284-1285.
[17] 谭树凯,袁琼兰.脑源性神经营养因子(BDNF)与脑缺血性损伤[J].四川解剖学杂志,2008,16(4):39-41.
