经尿道纽扣式电极等离子汽化术治疗非肌层浸润性膀胱癌的疗效分析
2018-06-07邓益森何宇辉周晓峰丁振山王建峰李俊杰
邓益森 ,何宇辉 ,周晓峰 ⋆,丁振山 ,王建峰 ,陈 星 ,李俊杰
(1.中日友好医院 泌尿外科,北京 100029;2北京大学中日友好临床医学院,北京 100029)
膀胱癌是泌尿生殖系统中最常见的恶性肿 瘤,中位诊断年龄为65岁,很少发生于40岁以下的人群,其中90%的膀胱癌患者为尿路上皮细胞癌。据流行病学统计数据显示,美国每年膀胱癌新发病例数为7.4万例,约16000例患者死于膀胱癌[1]。中国膀胱癌的发病率也在呈逐年增长的趋势[2]。在这些膀胱癌患者中,有将近70%的膀胱癌患者是非肌层浸润性膀胱癌(non-muscle invasive bladder cancer,NMIBC)[3]。根据国内指南[4],经尿道膀胱肿瘤电切术 (transurethral resection of the bladder tumor,TURBT)是目前针对NMIBC的首选术式,其手术安全性及疗效较好,得到广泛认同。但TURBT容易出现术中、术后并发症,最常见为由于闭孔神经反射导致的膀胱壁穿孔,术后出血、血凝块堵塞导致尿潴留等。
经尿道纽扣式电极等离子汽化术最初应用于前列腺增生患者的治疗,是学者们意识到等离子汽化可能减少术中出血,于是将这种技术应用于NMIBC。国外有学者认为经尿道扣式电极等离子汽化术能够取得与双极电切技术相同的结果,从而保证了最大限度的安全,同时不会增加尿道狭窄的发生率[5]。在国内,浙江大学医学院附属第一医院泌尿外科谢立平教授等将经尿道纽扣式电极等离子汽化术应用于良性前列腺增生症的治疗[6],并作出了肯定报道。但目前国内较少有将此术式应用于治疗NMIBC的报道,本文就我科应用经尿道纽扣式电极等离子汽化术治疗NMIBC病例进行总结报道。
1 材料与方法
1.1 临床资料
收集我科2015年3月1日~2017年9月 1日应用Olympus纽扣式电极等离子汽化术治疗的26例NMIBC患者(纽扣电极组),及常规TURBT治疗的30例NMIBC患者(双极电切组)。2组基线情况见表1,在年龄及瘤体直径上均无统计学意义(均P>0.05),2组资料具有可比性。
对所有患者的原发肿瘤及基底部进行病理活检,并记录围术期相关资料。术后3个月均进行随访,随访内容包括泌尿系超声检查和膀胱镜检查等。
1.2 手术方法

表1 纽扣电极组与双极电切组基线情况比较
采用静吸复合麻醉,患者取截石位,常规消毒铺巾。用生理盐水作冲洗液,直视下置入F18膀胱镜。首先进行常规检查,确认膀胱颈、输尿管口、膀胱底部和顶部等位置了解膀胱内部情况。找到膀胱肿瘤的位置,观察其形状、大小、是否多发等。使用日本Olympus公司等离子纽扣式电极或双极电切电极在距离肿瘤边缘0.5cm处进行完全切除,深至肌层。彻底止血,冲洗出切除的膀胱肿瘤组织,修整创面,确认膀胱内无残留肿瘤组织。留置F22三腔导尿管。
所有病例术后24h内,使用吡柔比星进行一次膀胱灌注。对患者肿瘤及术后基底部进行病理检查。若术后病理提示为肌层浸润性膀胱癌病例将建议患者行根治性膀胱切除术。
1.3 疗效评价
观察本组病例的肿瘤直径、手术时间、肿瘤病理类型及术后基底部浸润情况、术后膀胱冲洗时间、术后留置尿管时间、平均住院日、围手术期并发症,术后3个月的随访情况。应用SPSS21.0统计学软件进行统计学检验,计量资料比较采用t检验。
2 结果
所有56例患者均取得成功。平均手术时间为33.51±17.17min。56例患者中病理诊断分期为pTa的有 32例 (57.1%),分期为 pT1的有 20例(35.7%),分期为 pT2的有 4例(7.1%),肿瘤基底部活检恶性的有4例(其中纽扣电极组有3例,双极电切组有1例),此4例的术后病理均提示有肌层浸润。
手术结果比较见表2。2组间的术中出血量存在显著性差异(P<0.05)。平均手术时间、术后平均膀胱冲洗时间、术后尿管留置时间及平均住院天数组间均无显著性差异(均P>0.05)。56例中,没有出现膀胱壁穿孔、持续的术中出血或术后尿潴留的情况。所有患者均不需要输血。双极电切组有2例出现较长时间的轻度血尿,成功地用保守的方法治疗。
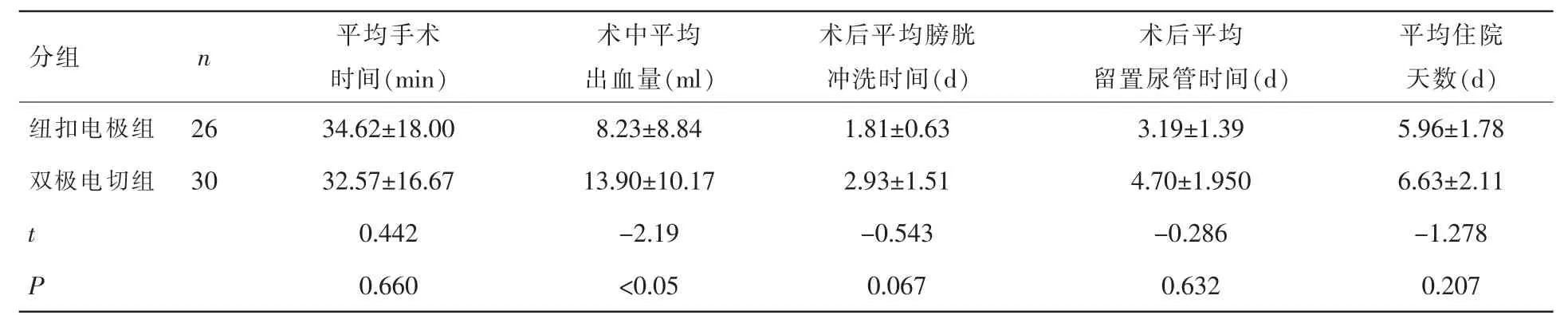
表2 纽扣电极组与双极电切组手术结果比较
52例非肌层浸润的膀胱癌患者中术后3个月复发的共有4例,其中纽扣电极组1例、双极电切组3例。在纽扣电极组中,原位复发的有1例,无异位复发。在双极电切组中,原位复发的有2例,原位和异位均复发的有1例。4例肌层浸润性膀胱癌患者有3例接受了根治性膀胱切除术,1例拒绝手术并选择保守治疗方案。
3 讨论
3.1 TURBT治疗NMIBC存在不足之处
TURBT作为对NMIBC的经典术式,对于直径较小、有蒂的膀胱肿瘤而言,是一个安全有效的手术方式,且已被国内外指南[4,7]作为首选治疗方案,并被广泛认同。但TURBT也存在一些不足的地方,比如切除腺体的效率较低,但当肿瘤直径较大且基底较宽时,电切的过程中出血量会较大,术者需要边电切边止血,而且手术视野也会变得较为模糊,手术并发症发生的几率也大为增加,且经尿道电切综合征的发生率也较高,寻找更有效安全的方法成为了新的发展方向。
3.2 纽扣式电极等离子汽化术在国内外的应用
纽扣式电极等离子汽化术是治疗非肌层浸润性膀胱癌的一种新的方法,它最早于1932年由Mc Carthy运用于良性前列腺增生患者的治疗[8],随着技术的逐渐成熟,其使用的安全性和有效性获得了越来越多的认可,并认为可安全有效治疗前列腺增生的患者[9]。国内经尿道双极等离子前列腺剜除术最早由郑少波、刘春晓教授首创[10],随后在国内得到广泛推广,国内也有学者[6,10]用等离子纽扣式电极汽化剜除术治疗前列腺增生,取得了较好的效果。双极等离子汽化术能快速、安全、有效地使膀胱组织消融。但通过将等离子纽扣电极汽化术运用到治疗NMIBC治疗,国内报道尚不多见。
国外已有部分对纽扣式电极等离子汽化术治疗NMIBC的报告,Puppo等人[9]运用等离子纽扣电极汽化术对480例的膀胱肿瘤患者进行治疗研究,认为此术式一个很大的优势就在于它能以最小的出血量快速汽化切除大量肿瘤组织,具有一定的临床推广价值。Bogdan等[5]人对120例患者随机进行纽扣式电极等离子汽化术和TURBT,两者平均手术时间(21.4min vs 32.7min)及术后血红蛋白减少(0.3g/dl vs 0.9g/dl)存在显著性差异。纽扣式电极等离子汽化术的平均尿管留置时间和住院时间也显著缩短,分别为2.5d vs 3.5d和3.5d vs 4.5d。两者原位复发的发生率为7.4%vs 17%。这说明,纽扣式电极等离子汽化术在直径大、基底宽的膀胱肿瘤中的治疗较TURBT效果更好,而且术后恢复快,并减少残留瘤的发生。本研究56例NMIBC均成功进行手术切除,与双极电切组相比较,纽扣电极组在术后膀胱平均冲洗时间和术后平均尿管留置时间上均减少,与国外报告相符合,这说明纽扣电极在消融组织、减少出血方面较以往的双极电切具有一定优势,具有更好的安全性。另一方面,纽扣电极汽化切除的组织足够进行病理活检而且包含肌层部分,可以清晰地判断肿瘤分期。在术后3个月的随访中,在纽扣电极组中,原位复发的有1例,无异位复发。在双极电切组中,原位复发的有2例,原位和异位均复发的有1例。说明纽扣电极在降低肿瘤复发率上具有一定的优势。
3.3 应用纽扣式电极等离子汽化术的经验
针对应用纽扣式电极等离子汽化术治疗NMIBC的操作技巧,我们的经验是,这种术式出血少,具有良好的操作性。其中包括:①对闭孔神经的刺激减少,极少出现膀胱穿孔,而且几乎不会出现术后出血,对于直径>2cm且基底较宽的肿瘤优势则更为明显。②使用汽化的方式来切除病变组织,并没有改变膀胱解剖层的视觉特征,外科医生能够清晰地辨别膀胱壁的肌肉纤维以及手术区域的边界,从而提高了手术的准确性。③由于出血少,与TURBT切除碎片组织迅速撤离然后止血相比,此术式汽化组织占据了手术的大部分时间,提高了其效率。④结合其他显像技术的,如窄带成像技术[11],能进一步提高NMIBC手术的疗效,降低术后早期和晚期的肿瘤复发风险[12]。
经尿道纽扣式电极等离子汽化术能高效地汽化肿瘤组织、有效减少术中和术后出血,与经尿道膀胱肿瘤电切术相比,具有更短的尿管留置时间和平均住院日,由于我们现有的病例数有限,尚未得出有显著性差异的结论。汽化切除的组织包含足够的肌层部分以便更清晰地判断肿瘤分期、在减少并发症及术后复发率上具有优势,在已有双极电切设备的基层单位,只需要添置纽扣电极即可进行该手术的操作,无需新购置其他设备,利于在基层单位推广使用,是治疗NMIBC安全有效的方法。但是,该治疗方法尚未得到临床指南推荐,还需要多中心随机对照试验来验证其应用于NMIBC的长期疗效。
[1]Ploeg M,Aben KK,Kiemeney LA.The present and future burden of urinary bladder cancer in the world[J].World J Urol,2009,27(3):289-293.
[2]叶章群,叶涛.膀胱癌研究的新进展[J].现代泌尿生殖肿瘤杂志,2017,9(4):193-197.
[3]Ro JY,StaerkelGA,Ayala AG.Cytologic and histologic features of superficial bladder cancer[J].Urol Clin North Am,1992,19(3):435-453.
[4]孙鹏.膀胱癌诊断治疗指南》解读——非肌层浸润性膀胱癌的治疗[J].泌尿外科杂志(电子版),2009,1(1):51-53.
[5]Geavlete B,Multescu R,Georgescu D,et al.Innovative techniquein nonmuscle invasive bladdercancer-bipolar plasma vaporization[J].Urology,2011,77(4):849-854.
[6]秦杰,郑祥毅,毛祺琦,等.经尿道前列腺纽扣式电极等离子汽化剜切术治疗良性前列腺增生症 [J].中华医学杂志,2012,92(22):1558-1559.
[7]Woldu SL,Bagrodia A,Lotan Y.Guideline ofguidelines:non-muscle-invasive bladder cancer[J].BJU Int,2017,119(3):371-380.
[8]Madersbacher S,Alivizatos G,Nordling J,et al.EAU 2004 guidelines on assessment,therapy and follow-up of men with lowerurinary tractsymptomssuggestive ofbenign prostatic obstruction (BPH guidelines)[J].Eur Urol,2004,46(5):547-554.
[9]Puppo P,Bertolotto F,Introini C,et al.Bipolar transurethral resection in saline (TURis):outcome and complication rates after the first 1000 cases[J].J Endourol,2009,23(7):1145-1149.
[10]郑少波,刘春晓,徐亚文,等.腔内剜除法在经尿道前列腺汽化电切术中的应用 [J].中华泌尿外科杂志,2005,26(8):558-561.
[11]Kang W,CuiZ,Chen Q,etal.Narrow band imagingassisted transurethral resection reduces the recurrence risk of non-muscle invasive bladder cancer:A systematic review and meta-analysis [J].Oncotarget,2017,8 (14):23880-23890.
[12]Herr HW.Randomized trial of narrow-band versus whitelight cystoscopy forrestaging (second-look)transurethral resection of bladder tumors[J].Eur Urol,2015,67(4):605-608.
