全麻与腰硬联合麻醉对老年全膝关节置换术后精神状态的影响
2018-05-31康春艳朱建炜
康春艳,朱建炜
外科手术常见术后并发症有术后精神障碍、深静脉血栓等。术后精神障碍是指术前无精神异常的患者术后出现的大脑中枢神经系统紊乱并发症,常发生于老年人[1]。文献报道[2-3],老年患者术后精神障碍可持续几天到数月,少数甚至持续数年,严重影响了生活质量。老年患者术后深静脉血栓发生率显著升高。近年研究发现,麻醉与手术是诱发或加重术后精神障碍及深静脉血栓的重要因素[4-6]。全麻是使用全身麻醉药物作用于大脑,优点是使人进入睡眠、无痛的状态,患者能完全避免恐惧心理、疼痛及绝大多数手术的不良刺激;缺点是会对大脑造成一定的影响。腰硬联合麻醉(腰硬麻)使用局部麻醉药物,其优点结合了腰麻和硬膜外麻醉的优点,不但麻醉起效快,阻滞效果好;还可通过硬膜外置管延长麻醉时间,并且有利于术后应用硬膜外自控镇痛泵镇痛,为手术提供良好麻醉效果;缺点是存在如过敏反应风险且技术要求较高等[7-8]。全麻和腰硬麻对老年全膝关节置换术后发生精神障碍及深静脉血栓的影响机制尚不得知,本研究通过比较全麻和腰硬麻老年患者术后精神状态,旨在探究更为安全的麻醉方式。现报告如下。
1 资料与方法
1.1一般资料 选取2015年5月—2016年5月南通市第一人民医院120例行全膝关节置换术的老年患者为研究对象。纳入标准:①均符合膝关节骨性关节炎诊断标准[9];②年龄>60岁,对本研究知情并签署同意书;③术前双下肢彩超检查未发现深静脉血栓形成。排除标准:①伴有严重的头颅外伤或急性脊髓损伤者;②合并心血管、脑血管、造血系统和高脂血症等严重的原发性疾病及精神病者;③文化基础差,无法配合研究者;④术前检查发现有双下肢静脉曲张。根据麻醉方式不同分为全麻组和腰硬麻组,每组60例 ;全麻组男43例,女17例;平均年龄(67.8±6.9)岁;美国麻醉师学会(ASA)评级:I级27例,II级33例;手术时间(1.83±0.62)h;单侧发病52例,双侧发病8例;合并高血压26例。腰硬麻组:男41例,女19例;平均年龄(68.2±7.3)岁;ASA评级:I级25例,II级35例;手术时间(1.87±0.53)h;单侧发病53例、双侧发病7例;合并高血压29例。两组性别、年龄、ASA分级、病情等一般资料比较差异无统计学意义(P>0.05)。本研究已经通过医院伦理委员会审核批准。
1.2麻醉方法 所有患者术前均禁食12 h,禁水6 h。全麻组:全麻诱导采用咪达唑仑注射液0.05 mg/kg,依托咪酯注射液0.3 mg/kg,舒芬太尼注射液0.3~0.35 g/kg,苯磺顺阿曲库铵0.2 mg/kg,静脉推注,给予0.8%~1.0%异氟烷和50%~60%氧化亚氮以及氧气等维持定量麻醉,同时采用芬太尼和维库溴铵辅助麻醉。腰硬联合麻醉组采用经第2~3腰椎(L2~3)间歇穿刺置管3 cm,同时注入0.25%左丁哌卡因 ml;若收缩压<90 mmHg,则静脉给予10~15 mg麻黄碱;若心率<50/min,则给予0.5 mg的阿托品;若麻醉平面不足,则通过硬膜外导管注入0.25%左布比卡因10 ml左右;之后根据手术需要适当于硬膜外腔追加用药,术前1周患者进行静脉造影。麻醉过程均密切监测生命体征,确保安全。
1.3评估方法 分别于术前和术后12、24、48、72 h对两组进行简易精神状态检查量表(MMSE)评分。MMSE最高得分为30分,24~27分为轻度认知障碍,19~23分为中度认知障碍,0~18分为重度认知障碍;术后评分低于术前1 分以上认为有认知功能下降。分别于术前和术后12 、24 、48、72 h抽取两组血液,采用ELISA方法检测外周血中脑源性神经营养因子(BDNF)、神经生长因子(NGF)水平(BDNF ELISA试剂盒和NGF ELISA试剂盒购于R&D公司)。分别统计两组术后72 h发生精神错乱者的数量。精神错乱判定标准[10]:①认识混浊伴有对时间、地点、人物的定向紊乱,很难集中注意力,对每天经常发生的事情和日常常规活动往往发生错乱;②容易激惹、行为不当、胆怯、劲头过度或甚至明显的精神病征象,如幻觉、偏执、易怒;③躯体的烦躁不安常表现为不停地来回走动,在很短的时期内患者可表现出矛盾情绪,思维无法组织,语无伦次,常有显著的口齿含糊、讲话过快、创用新字、失语性错误或杂乱无章的语型,若具有一项或更多以上述症状可判定为精神错乱。术后1周,采用多普勒超声检测两组有无下肢深静脉血栓,统计血栓发生率。

2 结果
2.1两组MMSE评分比较 两组手术前MMSE评分差异无统计学意义(P>0.05),术后12 、24 、48 、72 h较术前显著降低(P<0.05),且全麻组MMSE评分显著低于腰硬麻组(P<0.05)。见表1。
2.2两组血BDNF水平比较 两组手术前血BDNF水平差异无统计学意义(P>0.05),全麻组术后12、24、48、72 h血BDNF水平较术前降低(P<0.05),且显著低于腰硬麻组(P<0.05);腰硬麻组术后12、24 h血BDNF较术前显著降低(P<0.05)。见表2。
2.3两组血NGF水平比较 两组术前血NGF水平差异无统计学意义(P>0.05);全麻组术后12、24、48、72 h血NGF水平较术前降低(P<0.05),且显著低于腰硬麻组(P<0.05);腰硬麻组术后12、24 h血NGF较术前显著降低(P<0.05)。见表3。

表1 两组老年全膝关节置换术后不同时间简易精神状态检查量表评分比较分)
注:与组内手术前相比,aP<0.05
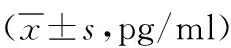
表2 两组老年全膝关节置换术后不同时间血脑源性神经营养因子水平比较
注:与组内手术前相比,aP<0.05
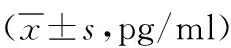
表3 两组老年全膝关节置换术后不同时间血神经生长因子水平比较
注:与组内手术前相比,aP<0.05
2.4两组术后精神错乱及深静脉血栓发病情况比较 术后发生精神错乱全麻组7例(11.7%),腰硬麻组3例(5.0%),精神错乱发生率全麻组显著高于腰硬麻组(χ2=5.745,P=0.032);发生深静脉血栓全麻组13例(21.7%),腰硬麻组5例(8.3%),深静脉血栓发生率全麻组显著高于腰硬麻组(χ2=6.183,P=0.019)。
3 讨论
随着我国社会老龄化的加剧,老年患者手术量逐年增加。术后精神障碍是老年患者麻醉术后常见的神经系统并发症,临床表现为记忆损伤、情绪易变、焦虑暴躁、语言概括能力减弱、精神错乱等。术后精神障碍较轻者可随时间推移而自愈;病情严重者容易产生心理和生理障碍,使患者生活、工作及社交能力受到影响,甚至部分患者需要延迟出院,大大增加了其经济负担[11]。
文献报道,麻醉是术后精神障碍的一个诱发因素[12],且麻醉方式不同对身体影响也不同。本研究采用MMSE方法对全麻和腰硬联合麻醉术后患者的精神状态进行评估,该方法更注重测定大脑的认知功能,具有较强的排他性[13]。结果显示,全麻及腰硬麻术后MMSE评分均低于术前,且前者显著低于后者,与李睿等[14]结果一致,提示腰硬联合麻醉对术后精神状态影响更小。
NGF和BDNF均属于神经营养因子,可促进神经细胞的生存、生长、增殖、分化及神经细胞损伤后修复,当其含量降低后,会直接影响神经细胞的生存、生长以及生理功能,引发脑部发生神经功能障碍[15-17]。Ozer等[18]认为,麻醉药能够影响大脑中NGF和BDNF的含量,其机制与麻醉药物抑制海马内源性的NGF、BDNF的升高有关。本研究显示,全麻和腰硬联合麻醉术后外周血中NGF和BDNF水平较术前下降,且全麻组下降的更为显著;此外全麻组血清NGF和BDNF水平恢复显著慢于腰硬联合麻醉组,提示腰硬联合麻醉对神经营养因子影响及海马内源性的NGF、BDNF抑制作用可能较全麻弱。
术后深静脉血栓是常见的术后猝死原因及术后并发症,原因是手术过程伴随大量的出血补血等过程,破坏了血管内部固有的血液平衡,引起血管内皮损伤、凝血机制异常等,最终引发深静脉血栓[19-20]。研究发现,麻醉药物进入血液,能够破坏血管中平衡,诱发血管内皮损伤,导致术后深静脉血栓发生[21]。本研究结果显示,腰硬联合麻醉组术后深静脉血栓发生率显著低于全麻醉组。
综上所述,腰硬麻对老年下肢手术患者术后精神状态及深静脉血栓发生率的影响显著低于全麻,为临床对老年患者下肢手术选取麻醉方式提供了理论依据。
[]
[1] 熊凯,吴志瑛.不同麻醉方法对高龄骨科患者术后短期认知功能的影响[J].中国当代医药,2017,24(32):115-117,120.
[2] 王荣国,田守进.全麻联合硬膜外麻醉对老年患者股骨头置换术后近期认知功能障碍的影响[J].中国煤炭工业医学杂志,2015,18(12):1996-1999.
[3] 丁喆如,符培亮,吴宇黎,等.老年患者关节置换术后发生急性精神障碍的原因分析[J].中华关节外科杂志:电子版,2015,9(4):445-448.
[4] Klement M R, Nickel B T, Penrose C T,etal. Psychiatric disorders increase complication rate after primary total knee arthroplasty[J].Knee, 2016,23(5):883-885.
[5] 龚小芳,李昊.不同麻醉方式对全膝关节置换术后深静脉血栓发生率的影响[J].血栓与止血学,2015,21(3):157-159.
[6] 李红普,凌端强,仝现州.不同疾病导致的血栓性浅静脉炎131例分析[J].血管与腔内血管外科杂志,2017,3(3):762-765,772.
[7] 叶琛,郭志佳.全身麻醉药的术后认知功能障碍研究进展[J].山西医药杂志,2015,16(23):39-40.
[8] Lavernia C J, Villa J M, Iacobelli D A. What is the role of mental health in primary total knee arthroplasty?[J].Clin Orthop Relat Res, 2015,473(1):159-163.
[9] 中华医学会骨科学分会.骨关节炎诊治指南(2007年版)[J].中华骨科杂志,2007, 27(10):28-30.
[10] 冯志颖.精神疾病诊疗常规[M].天津:天津科学技术出版社, 2004:201-203.
[11] 马常玉,王鑫.不同麻醉方式对术后认知功能障碍发生的影响[J].中国冶金工业医学杂志,2014,31(2):235.
[12] 杜智,何明亮.麻醉与老年患者术后精神障碍综合征的关系[J].临床医药文献电子杂志,2015,2(13):2497-2498.
[13] Atalan N, Sevim M E. Postoperative delirium associated with prolonged decline in cognitive function and sleep disturbances after cardiac surgery[J].Turk Gogus Kalp Damar Cerrahisi Dergisi-turkish Journal of Thoracic and Cardiovascular Surgery, 2013,21(2):358-363.
[14] 李睿.全身麻醉与腰硬联合麻醉对老年患者术后认知功能的影响分析[J].实用临床医药杂志,2014,18(9):175-176.
[15] 刘传国,徐芬兰.不同麻醉深度对老年患者术后认知功能的影响[J].现代仪器与医疗,2016,22(3):52-54.
[16] 林鹏焘,张良成,赖忠盟.右美托咪定对七氟烷麻醉后患者外周血神经生长因子、神经营养因子表达水平的影响[J].中国老年学,2015,35(7):1821-1822.
[17] 杨华,郝雪莲,何文龙,等.全麻联合硬膜外阻滞对老年腹腔镜结肠癌根治术后认知功能障碍的影响[J].中国普通外科杂志,2016,25(10):1512-1516.
[18] Ozer A B, Demirel I, Erhan O L,etal. Effect of different anesthesia techniques on the serum brain-derived neurotrophic factor (BDNF) levels[J].European Review for Medical & Pharmacological Sciences, 2015,19(20):3886-3894.
[19] Ishii Y, Noguchi H, Sato J,etal. Preoperative Periarticular Knee Bone Mineral Density in Osteoarthritic Patients Undergoing TKA.[J].Open Orthop J, 2016,19(10):396-403.
[20] 汪润,刘鹏飞.骨科术后下肢深静脉血栓形成与麻醉方式的关系分析[J].血栓与止血学,2016,22(3):341-343.
[21] 袁涛,张峰,毕伟,等.住院患者静脉血栓栓塞症形成的防治[J].血管与腔内血管外科杂志,2017,3(2):649-653,656.
