术前睡眠质量对老年全麻患者术后认知功能的影响*
2018-05-22丁明,耿聪
丁 明,耿 聪
术后认知功能障碍 (postoperative cognitive dysfunction,POCD)是老年患者手术后常见的中枢神经系统性并发症,表现为精神错乱、焦虑、人格改变、注意力无法集中、记忆受损、执行功能及语言理解能力下降等[1,2]。既往研究中其发病机制相关危险因素主要包括年龄、术前伴随疾病以及患者的受教育水平、手术类型和麻醉方式、遗传因素、疼痛和不适、失眠等[3]。目前,关于麻醉方式及药物对认知功能的影响研究很多,但是对于老年人睡眠与认知关系的研究甚少。然而,随着年龄的增长,睡眠质量越来越差[3,4]。研究表明,西方国家的中老年人群中,主诉有睡眠质量问题的人群比例超过10%[5]。睡眠障碍不仅表现在入睡困难、多梦易醒,还出现白天困倦、精神不佳、焦虑等情况[6],严重影响老年人的生活质量及术后恢复。
该研究通过术前评估老年人近1个月睡眠质量,来比较术后发生认知功能损害的发生率。同时通过测量老年手术患者血清S100β、NSE蛋白含量的变化,以此来反映认知功能,进一步指导临床、加强术前预防措施。
1 资料与方法
1.1 一般资料 选取2015年8月—2016年12月在笔者所在医院行择期气管内插管全身麻醉下单侧膝关节置换手术的老年患者,术前通过PSQI评估睡眠质量,随机抽取睡眠正常者与睡眠障碍者各30例。纳入标准:美国麻醉医师协会分级Ⅰ~Ⅱ级;年龄65~75岁;血压均控制在正常范围内(SBP 90~160 mmHg;DBP 60~110 mmHg;1 mmHg=0.133 kPa);颅内压正常(70~200 mmH2O);认知功能检查正常。排除标准:高血压、冠心病等心血管疾病;糖尿病、肝肾功能损害等内分泌系统疾病;脑梗、癫痫等神经系统或精神疾病病史;长期服药史、酗酒史、大量吸烟史、鼾症病史、手术史、输血史、麻醉药物过敏史、交流障碍等其他情况;该研究经医院伦理委员会批准,所有患者均签署知情同意书。两组患者性别、年龄、ASA分级、术后VAS评分等一般资料差异无统计学意义(P>0.05),见表 1。

表1 两组患者一般情况的比较
1.2 方法
1.2.1 术前睡眠质量评估 对于术前睡眠障碍的诊断目前主要是通过相关量表进行评定,其中匹兹堡睡眠质量指数量表就是常用简便的一种。所有入组患者术前由同一医师采用PSQI行睡眠质量评估,并根据PSQI得分,将患者分为研究组(PSQI>7分)和对照组(PSQI≤7 分)。
1.2.2 麻醉方法 所有患者均无术前用药,术前禁食8 h,禁饮6 h。入室以后常规开放外周静脉,面罩吸氧,连续监测 ECG、BP、HR、SpO2、ETCO2等指标。在麻醉用药剂量方面,单位公斤体重一致。术中维持呼吸循环的稳定,维持PaCO2在35~45 mmHg之间,控制脑电双频指数(bispectral index,BIS)在 40~60。根据手术结束时间停用以上药物,术后镇痛方式及药物一致(镇痛效果无统计学差异,表1)。手术结束并满足拔管指征后拔出气管导管,观察30~40 min无异常后返回病房,并继续监测生命体征,持续低流量吸氧,术后处理及护理措施均按照骨科医疗常规进行。
1.2.3 认知行为评估 应用简易智能精神状态检查量表(MMSE)从定向力(10 分)、记忆力(3 分)、注意力和计算力(5分)、回忆能力(3分)、语言能力(9分)五个方面进行测试认知功能。2组患者分别于术前 1 d、术后 6、12、24、48、72 h 分别进行简易智能状态检查量表(MMSE)评分。术前术后认知评估由同一名医师(非睡眠质量评估医师)评定。术后认知功能障碍诊断标准为:MMSE术前与术后差值≥2分。根据MMSE评分结果分为POCD组和NPOCD组。
1.2.4 检测方法 分别于术前1 d、术毕、术后6 h、术后12 h、术后 24 h、术后 48 h、术后72 h采集患者外周静脉血2~3 ml,以3000 r/min的转速离心10 min,取上层血清后保存于-70℃冰箱中待检测。NSE、S100β检测均用ELISA法测定。
1.3 观察指标 观察两组患者术前术后MMSE评分差异及术后POCD的发生率。分析血清S100β蛋白和NSE蛋白含量的变化情况,进一步研究POCD与S100β、NSE蛋白的关系。
1.4 统计学方法 采用SPSS 19.0统计学软件对数据进行分析。计量资料采用均数±标准差(x±s)表示,方差齐时组内采用单因素方差分析(LSD),组间采用两独立样本t检验。计数资料采用χ2检验。检验水准 α=0.05。
2 结果
2.1 对照组与研究组POCD发生率的比较 对照组30例患者中2例发生POCD;研究组30例中9例发生POCD。两组相比较,研究组POCD的发生率升高,差异有统计学意义(P<0.05)。 见表 2。

表2 两组POCD发生率的比较
2.2 两组患者血清内S100β、NSE蛋白含量的变化 与术前相比,同一患者血清S100β、NSE蛋白含量术毕及术后 6、12、24 h蛋白含量升高 (P<0.05), 且 S100β 蛋白在术毕与术后 6、12 h 时刻明显升高(P<0.001);术后 48、72 h 差异无统计学意义(P>0.05)。
与对照组比较,研究组血清内S100β、NSE蛋白含量在术毕及术后 6、12、24、48 h 均升高 (P<0.05),NSE 在术毕及术后 6、12、24 h 升高更为显著(P<0.001)。 见表 3。
2.3 POCD组与NPOCD组患者血清NSE、S100β蛋白含量的比较 与NPOCD组比较,POCD组患者血清内S100β、NSE蛋白含量在术毕及术后6、12、24 h 明显升高,差异有统计学意义(P<0.05)。 见表4。
表3 两组患者血清S100β、NSE蛋白水平比较(±s,μg/L)
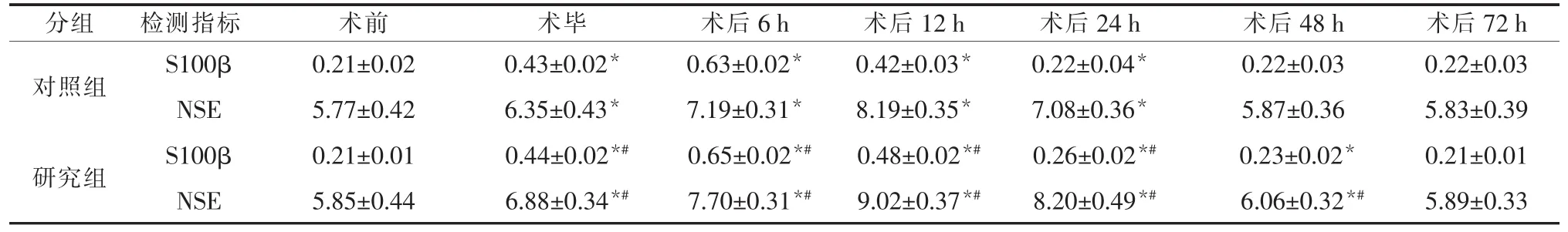
表3 两组患者血清S100β、NSE蛋白水平比较(±s,μg/L)
注:与术前比较,*P<0.05;与对照组比较,#P<0.05。
分组 检测指标对照组 S100β NSE研究组 S100β NSE术前 术毕 术后6 h 术后12 h 术后24 h 术后48 h 术后72 h 0.21±0.02 0.43±0.02* 0.63±0.02* 0.42±0.03* 0.22±0.04* 0.22±0.03 0.22±0.03 5.77±0.42 6.35±0.43* 7.19±0.31* 8.19±0.35* 7.08±0.36* 5.87±0.36 5.83±0.39 0.21±0.01 0.44±0.02*# 0.65±0.02*# 0.48±0.02*# 0.26±0.02*# 0.23±0.02* 0.21±0.01 5.85±0.44 6.88±0.34*# 7.70±0.31*# 9.02±0.37*# 8.20±0.49*# 6.06±0.32*# 5.89±0.33
表4 NPOCD与POCD组血清S100β、NSE蛋白各时间点比较(±s,μg/L)

表4 NPOCD与POCD组血清S100β、NSE蛋白各时间点比较(±s,μg/L)
注:与 NPOCD 组比较,*P<0.05。
检测指标 分组S100β NPOCD POCD NSE NPOCD POCD术前 术毕 术后6 h 术后12 h 术后24 h 术后48 h 术后72 h 0.21±0.02 0.63±0.02 0.43±0.02 0.44±0.04 0.24±0.04 0.22±0.02 0.21±0.02 0.21±0.01 0.66±0.02* 0.44±0.02* 0.47±0.03* 0.27±0.03* 0.22±0.02 0.22±0.02 5.78±0.04 6.53±0.45 7.35±0.36 8.49±0.51 7.50±0.67 6.93±0.36 5.82±0.36 5.96±0.47 6.99±0.37* 7.88±0.27* 9.14±0.40* 8.25±0.55* 6.11±0.28 6.02±0.32
3 讨论
随着社会医疗技术的发展与医疗理念的改变,越来越多的老年人接受手术的治疗,但随之出现的术后并发症也越来越多,发生率也越来越高。其中,术后认知功能障碍就是最常见的一种术后并发症。认知功能障碍(cognition impairment,CI)是指各种原因导致认知功能受到不同程度损害的状态。有研究报道表明,老年患者POCD的总发生率为17.89%,其中骨科手术组发生率占 11.76%[7]。
目前睡眠和认知已成为老龄化社会较常见的两大问题[8]。随着年龄增加,老年人群日常睡眠障碍的发生率也显著增加,研究表明[9],60岁以上的老年人或多或少都存在睡眠障碍,睡眠质量的下降造成了老年人日间生活功能的缺陷,影响了日常的生活质量。研究发现[10],60岁以上老年人睡眠障碍发病率约为47.2%,更有报道表明在60岁以上的社区人群中该比例高达41%[11]。所以该研究选取POCD及睡眠障碍发生率较高的骨科老年患者作为研究对象,研究睡眠质量对老年患者术后认知功能的影响。
目前,术后认知功能障碍的发病机制尚不清楚。血清NSE和S100β蛋白含量的变化能间接反映脑损伤的严重程度及预后,是较早应用于POCD脑损伤研究的两个血清学指标[12,13]。 NSE 是存在于大脑神经元和神经内分泌细胞中的一种可溶性胞质蛋白,S100β蛋白主要存在于神经胶质细胞和施万细胞。当大脑神经元受损时,NSE和 S100β蛋白可从受损的神经元或胶质细胞内漏出,通过受损的血-脑屏障进入血液及脑脊液,引起血清内NSE和S100β 蛋白含量的异常升高[14,15]。
该研究结果显示,术前睡眠障碍会导致术后发生认知功能障碍的可能性增加,即老年术前睡眠质量与术后认知功能损害相关。同时得出术前睡眠障碍的老年患者术后MMSE评分显著下降、血清内S100β蛋白与NSE蛋白含量在术后显著升高,进一步说明了老年患者在术后会出现不同程度的脑损害。所以,在临床工作中,关注老年患者术前睡眠质量至关重要,这不仅改善患者术前焦虑及紧张的状态,最主要的是可以减少老年患者术后最常见的并发症——术后认知功能受损的发生,进而增加围术期安全性。
然而,临床调查显示,目前60%的老年人至少存在一个睡眠问题,但是睡眠情况却没得到足够的重视和治疗[16,17]。 该研究应用 PSQI、MMSE 对术前睡眠质量及术后认知功能进行评估,并通过血清S100β、NSE的含量变化对患者手术前后进行客观评价,研究术前1个月睡眠质量与术后早期认知障碍的关系,为临床诊治提供依据。诸多研究也表明POCD与睡眠紊乱有密切的关系,而造成术后睡眠紊乱的因素很多,如疼痛、药物作用、情绪、周围环境等[18]。因此,早期识别并对相关因素采取及时正确有效的干预措施,对于预防术后认知障碍的发生,改善临床预后有着重要意义。
参考文献
[1]程莉莉,范琳,董有静.术后认知功能障碍的研究进展[J].实用药物与临床,2014,17(11):1478-1482.
[2]杨泽群,葛圣金.术后认知功能障碍的研究进展[J].上海医学,2015,38(4):336-339.
[3] SANDERS RD,PANDHARIPANDE PP,DAVIDSON AJ,et al.Anticipating and managing postoperative delirium and cognitive decline in adults[J].BMJ,2011,343(11):d4331.
[4]郑靖民.重庆市渝中区居民健康相关的主要生活方式研究[D].重庆:重庆医科大学,2015.
[5]张骏.安徽省合肥市农村人群睡眠质量与认知功能的相关性研究[D].合肥:安徽医科大学,2015.
[6]赵伟.综合医院门诊焦虑抑郁状态和睡眠障碍的关系.中国睡眠研究会睡眠障碍专业委员会、首都医科大学宣武医院.第六届中国睡眠医学论坛暨中国睡眠研究会睡眠障碍专业委员会成立十周年论文汇编[C].北京:中国睡眠研究会睡眠障碍专业委员会、首都医科大学宣武医院,2015:1.
[7]张挺杰,皋源,江燕,等.老年病人术后精神障碍的发生率和病因分析[J].临床麻醉学杂志,2003,19(2):98-99.
[8]魏云云.慢性心力衰竭患者睡眠质量与认知功能的相关性研究[D].长春:吉林大学,2016.
[9]莫宗琪,鞠惠.老年失眠症的药物治疗与疗养康复措施[J].中国疗养医学,2012(7):624-625.
[10]刘芸,董永海,李晓云,等.中国60岁以上老年人睡眠障碍患病率的 Meta 分析[J].现代预防医学,2014,41(8):1442-1445,1449.
[11]张骏,宋瑞远,苏明宏,等.安徽省合肥市农村人群睡眠质量与认知功能的相关性分析[J].中华疾病控制杂志,2015,19(8):819-823.
[12] SILVA FP,SCHMIDT AP,VALENTIN LS,et al.S100B protein and neuron-specific enolase as predictors of cognitive dysfunction after coronary artery bypass graft surgery:Aprospective observational study[J].Eur J Anaesthesiol,2016,33(9):681-689.
[13]王义桥,刘德宝,高培,等.老年患者远端缺血再灌注损伤对术后认知功能障碍发生率的影响[J/OL].安徽医科大学学报,2017(9):1370-1374.
[14] LI YC,XI CH,AN YF,et al.Perioperative inflammatory response and protein S-100 beta concentrations-relationship with post-operative cognitive dysfunction in elderly patients[J].Acta Anaesthesiol Scand,2012,56(5):595-600.
[15]黄月球.异丙酚全身麻醉对老年患者血清神经元特异性烯醇化酶,S100B蛋白及认知功能的影响[J].实用药物与临床,2014,17(6):708-710.
[16] CRAWFORD-ACHOUR E,ROCHE F,PICHOT V,et al.Sleeprelated autonomic overactivity in a general elderly population and its relationship to cardiovascular regulation[J].Heart and Vessels,2016,31(1):46-51.
[17] MCMILLAN A,MORRELL MJ.Sleep disordered breathing at the extremes of age:the elderly[J].Breathe,2016,12(1):50.
[18] CHEN AF,OROZCO FR,Austin LS,et al.Prospective evaluation of sleep disturbances after total knee arthroplasty[J].The Journal of Arthroplasty,2016,31(1):330-332.
