86例ICU鲍曼不动杆菌耐药性分析
2018-05-15张娆娆
张娆娆

摘 要 目的:分析ICU患者下呼吸道分泌物中分离出的鲍曼不动杆菌耐药性,为临床医师尽早合理选用抗菌药物提供依据。方法:回顾性分析2012年6月至2016年12月我院ICU不同住院时间分离出鲍曼不动杆菌对常用抗菌药物的耐药性。结果:本研究共纳入86例下呼吸道分泌物鲍曼不动杆菌分离阳性患者,共分离出94株鲍曼不动杆菌,其对头孢哌酮舒巴坦耐药率较低(14株);对美罗培南(80株)、亚胺培南(74株)的耐药率较高;早发组和晚发组对常见抗菌药物耐药率无明显差异。结论:该ICU鲍曼不动杆菌对碳青霉烯类抗生素耐药率较高,晚发院内感染是否是细菌多重耐药的危险因素需进一步研究。
关键词 重症医学科 鲍曼不动杆菌 耐药性
中图分类号:R446.5; R515.9 文献标识码:B 文章编号:1006-1533(2018)05-0046-02
Analysis of the drug resistance of 86 cases of Acinetobacter baumannii isolated from ICU
ZHANG Raorao
(Department of ICU, No. 5 Affiliated Hospital of Zhengzhou University, Zhengzhou 450052, China)
ABSTRACT Objective: To provide a basis for clinicians to choose antibacterial agents as early as possible. Methods: The drug resistance of common antibacterial agents against Acinetobacter baumannii isolated from the lower respiratory tract secretions of ICU patients from June, 2012 to December, 2016 were retrospectively analyzed. Results: Eighty-six cases of positive patients were included and 94 strains of Acinetobacter baumannii were isolated, in which there were 14 strains resistant to cefoperazone sulbactam, 80 strains to meropenem, 74 strains to imipenem. There were no significant differences between the early and late onset groups in the resistance of common antibacterial agents against those isolates. Conclusion: There is higher incidence in the resistance of carbapenems against Acinetobacter baumannii, and whether or not late nosocomial infection is a risk factor for bacterial multidrug resistance needs to be further studied.
KEY WORDS ICU; Acinetobacter baumannii; drug resistance
鲍曼不动杆菌作为医院感染的重要病原菌,主要引起呼吸道的感染,因其对常用抗生素耐药率有逐年增加的趋势,成为医疗卫生机构日益增多的可怕的病原体[1]。鲍曼不动杆菌院内感染主要发生于ICU,具有较高的感染病死率[2],尽早选用有效抗菌药物意义重大。2016年CHINT报告显示不同医院分离出的鲍曼不动杆菌对常用抗生素的耐药性差别巨大,其中对亚胺培南的耐药率范围为7.1%~92.4%[3];本研究旨在通过对我院ICU患者下呼吸道分泌物分离出的鲍曼不动杆菌耐药性分析,为临床医师尽早合理经验性用药提供依据。
1 对象与方法
1.1 研究对象
对我院2012年6月至2016年12月ICU收治的气管插管患者下呼吸道分泌物培养出的鲍曼不动杆菌且病例资料完整的86例患者进行回顾性调查。病例入组标准:至少1次痰培养鲍曼不动杆菌阳性,并达到肺部感染的诊断标准。参照早发院内获得性肺炎(hospital acquired pneumonia, HAP)与晚发HAP的时间标准将患者分为早发组和晚发组;早发组:住院时间≤4 d下呼吸道分泌物分离出鲍曼不动杆菌。晚发组:住院时间>4 d下呼吸道分泌物分离出鲍曼不动杆菌。其中早发组22例,男18例,女4例,平均年龄(73.08±12.61)岁,急性生理与慢性健康评分(acute physiology and chronic health evaluation Ⅱ, APACHE Ⅱ)评分(19.37±5.45);晚发组64例,男51例,女7例,平均年龄(70.17±13.4)岁,APACHE Ⅱ评分(18.93±6.57);两组患者的年龄、性别构成、及APACHEⅡ评分差异无统计学意义(P>0.05)。
1.2 细菌鉴定及药物敏感试验
采用DL-96全自动细菌鉴定与药敏分析系统鉴定鲍曼不动杆菌并进行药敏分析。质控菌株为大肠埃希菌ATCC 25922、銅绿假单胞菌ATCC278530。
1.3 收集资料
細菌耐药性及药敏分型,抗菌药物治疗方案,用于评估患者疾病严重程度的APACHEⅡ评分。
1.4 统计学处理
统一收集原始数据,以SPSS 21.0软件进行分析;采用χ2检验比较两组细菌耐药率的差别,以P<0.05为差异有统计学意义。
2 结果
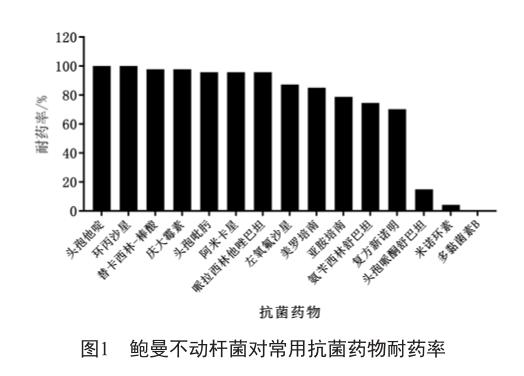
2.1 所有患者鲍曼不动杆菌对常用抗菌药物耐药率
86例患者中共分离出94株鲍曼不动杆菌(剔除了同一患者分离的重复菌株),对多黏菌素B(0株)和米诺环素耐药率(4株)较低,其次为头孢哌酮舒巴坦(14株);对美罗培南(80株)、亚胺培南(74株)的耐药率较高(图1)。
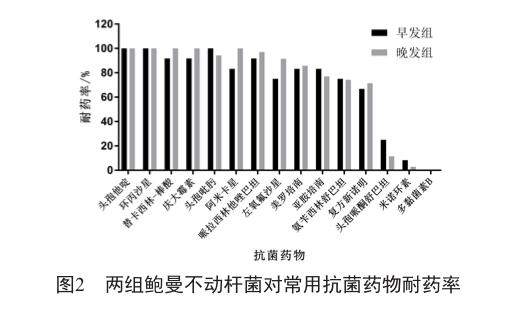
2.2 两组患者鲍曼不动杆菌对常用抗菌药物耐药率
早发组22例患者,分离出鲍曼不动杆菌24株;晚发组64例患者,分离出鲍曼不动杆菌70株。两组鲍曼不动杆菌对常用抗菌药物耐药率的比较如图2所示。
早发鲍曼不动杆菌阳性组和晚发鲍曼不动杆菌阳性组对常用抗菌药物耐药率不同者采用卡方检验,结果显示除对阿米卡星耐药率的检验P值<0.05外,其他药物耐药率的检验P值均>0.05,差异无统计学意义(表1)。
3 讨论
研究结果显示,该ICU患者下呼吸道分泌物分离出的鲍曼不动杆菌对碳青霉烯类药物具有较高的耐药率,其中对美罗培南的耐药率达到85.1%,对亚胺培南的耐药率达到78.7%,对头孢哌酮舒巴坦耐药率(14.9%)较低;造成鲍曼不动杆菌对碳青霉烯类抗菌药物高耐药率的原因与鲍曼不动杆菌的获得性耐药[4]有关,该ICU患者病情危重程度较高:平均APECHⅡ评分达(19.45±7.96),广谱抗生素碳青霉烯类药物的广泛应用促使耐碳青霉烯的鲍曼不动杆菌增多。
2005年ATS指南中将HAP分成早发和晚发两组,认为早发组非多重耐药细菌常见,相对预后较好,而晚发组则相反[5]。该研究中参照2005年ATS指南将鲍曼不动杆菌分离阳性患者分为早发组和晚发组,分析两组细菌耐药率的差别;结果显示早发组和晚发组细菌耐药性无显著性差别。刘又宁等[6]发表的国内首个有关HAP的较大样本的多中心流行病学调查结果显示,早发和晚发HAP致病细菌的分布并没有显著差别;另一项来自德国的多中心、大样本的HAP患者的分析结果表明[7],无论是采用发病时间距入院3 d、4 d还是7 d的划分标准,各组分离到的致病菌基本相同,这种分类方法都对选择经验性治疗方案无帮助;2016年版ATS/IDSA指南已弱化了早发感染与晚发感染的概念,但仍提到晚发可能是导致细菌多重耐药的因素[8];本研究观察到肺部感染患者下呼吸道分泌物中分离到鲍曼不动杆菌的早发组与晚发组对抗菌药物耐药率及病死率无显著性差别,晚发是否是导致细菌多重耐药的危险因素也值得怀疑。
综上,该ICU鲍曼不动杆菌对碳青霉烯类抗生素耐药率较高,晚发院内感染是否是细菌多重耐药的危险因素需进一步研究。
参考文献
[1] 陈宏斌, 张小江, 赵颖, 等. 卫生部全国细菌耐药监测网(Mohnarin)2009年度报告: ICU来源细菌耐药监测[J].中国临床药理学杂志, 2011, 27(7): 483-489.
[2] Falagas ME, Bliziotis IA, Siempos II. Attributable mortality of Acinetobacter baumannii infections in critically ill patients:a systematic review of matched cohort and casecontrol studies[J/OL]. Crit Care, 2006, 10(2): R48. doi: 10.1186/cc4869
[3] 胡付品, 郭燕, 朱德妹, 等. 2016年中国CHINE细菌耐药性监测[J]. 中国感染与化疗杂志, 2017, 17(5): 481-491.
[4] 吴春阳, 顾国浩, 钱雪峰. 鲍曼不动杆菌耐药机制及其对策研究的新进展[J]. 国际检验医学杂志, 2013, 34(2): 174-176.
[5] American Thoracic Society, Infectious Diseases Society of America. Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcareassociated pneumonia[J]. Am J Respir Crit Care Med, 2005, 171(4): 388-416.
[6] 刘又宁, 曹彬, 王辉, 等. 中国九城市成人医院获得性肺炎微生物学与临床特点调查[J]. 中华结核和呼吸杂志, 2012, 35(10): 739-746.
[7] Gastmeier P, Sohr D, Geffers C, et al. Early- and late-onset pneumonia: is this still a useful classification?[J]. Antimicrob Agents Chemother, 2009, 53(7): 2714-2718.
[8] Kalil AC, Metersky ML, Klompas M, et al. Management of adults with hospital-acquired and ventilator-associated pneumonia: 2016 clinical practice guidelines by the Infectious Diseases Society of America and the American Thoracic Society[J/OL]. Clin infect Dis, 2016, 63(5): e61-e111. doi: 10.1093/cid/ciw353.
