完全性脊髓损伤患者肠道功能障碍干预方案的构建
2018-05-11韦小梅刘莹李京纳叶文琴
韦小梅,刘莹,李京纳,叶文琴
(1.海军军医大学附属长海医院 护理部,上海 200433; 2.上海蓝十字脑科医院 护理部,上海 201101)
完全性脊髓损伤(complete spinal cord injury)是指脊髓损伤后最低骶髓节段(S4-5)感觉和运动功能丧失(即没有骶残留)[1]。完全性脊髓损伤破坏了支配肠道运动神经系统通路的完整性,可使患者肠道蠕动能力、肛门括约肌功能及肛门反射、直肠感觉、排便协调性等发生改变,导致患者发生神经源性肠道功能障碍(neurogenic bowel dysfunction,NBD),出现排便困难、便秘、大便失禁等排便问题。NBD在创伤性脊髓损伤后慢性期的发生率为20%~90%[2-3]。虽然NBD很少直接威胁患者生命,但可能会伴随患者一生,严重影响脊髓损伤患者及其家属的生活质量。研究[4-5]表明,有效的肠道功能干预能促进患者肠道功能恢复,降低其肠道相关并发症的发生率,提高其生活质量。但目前国内没有针对完全性脊髓损伤患者系统的肠道功能障碍干预方案。本研究旨在运用专家会议法,对前期通过循证研究拟定的完全性脊髓损伤肠道功能障碍干预方案草案进行论证,以完善干预方案内容,使其更符合我国临床实际,更具实用性和可操作性。现将结果报道如下。
1 对象与方法
1.1 研究对象 本研究根据专家会议法的要求,根据所涉及的知识领域,按照代表性与权威性相结合的原则,确定专家遴选标准:(1)从事骨科、康复科、肛肠科的医疗、临床护理、护理管理、护理教育专家等;(2)具有10年及以上工作经验;(3)中级及以上职称;(4)医疗领域硕士及以上学历,护理领域本科及以上学历;(5)专业知识丰富,学术态度严谨。参加本次专家会议的专家共12名,其中4名男性(33.3%)、8名女性(66.7%);年龄33~63岁,平均(47.25±11.24)岁;工作年限为10~47年,平均(26.42±13.32)年;博士3名(25.0%)、硕士4名(33.3%)、本科5名(41.7%);高级职称7名(58.3%)、中级职称5名(41.7%)。专家基本情况详见表1。
1.2 方法
1.2.1 循证研究初步拟定干预方案 课题研究小组前期采用ADAPTE方法对完全性脊髓损伤患者相关的指南证据进行汇总,根据PIPOH方法提出健康问题,即施用对象(population)、干预措施(intervention)、指南使用人群(professional)、结局指标(outcomes)、卫生保健场所(healthcare setting)[6]。以“脊髓损伤(spinal cord injury)”、“肠道功能障碍(neurogenic bowel dysfunction)”等关键词,在指南网站及脊髓损伤相关专业网站检索脊髓损伤肠道管理相关指南。根据确定的健康问题纳入国内外公开发表能够获得全文的中英文指南。采用临床指南研究与评价系统(the appraisal of guidelines for research&evaluation,AGREE)[7]对纳入的指南质量进行评价。通过检索和筛选最终纳入肠道功能障碍相关指南12篇,纳入指南的总体质量得分为4~7分,其中8篇指南推荐建议为推荐,其余4篇为修改后推荐。研究小组对纳入的指南中的证据进行总结,并按照英国牛津大学循证医学中心发表的证据分级标准对纳入证据的等级和推荐级别[8]进行划分,最终总结出53项肠道功能障碍相关证据,其中A级证据13项、B级证据16项、C级证据8项、D级证据16项。课题小组根据总结的证据及前期肠道功能障碍文献回顾的内容,拟定出完全性脊髓损伤患者肠道功能障碍干预方案的初稿,方案包括5项一级指标、13项二级指标、26项三级指标。
1.2.2 组织召开专家会议
1.2.2.1 会议资料编制 在初步拟定的干预方案的基础上,设计专家会议资料,内容包括:(1)会议说明,介绍研究背景、研究目的、填表说明及要求;(2)专家一般情况调查表,主要包括年龄、学历、职称、职务、工作年限、领域及专家对内容的判断依据和熟悉程度;(3)完全性脊髓损伤患者肠道功能障碍干预方案文本;(4)其他资料,如研究小组前期循证研究汇总的证据内容。
1.2.2.2 会议过程 研究小组负责人向与会专家介绍课题背景,明确本次会议主要讨论内容为以下2个方面:(1)确定肠道功能障碍干预方案的结构是否合适;(2)确定方案的各项内容是否合适,是否需要删减。在专家阅读完相关材料后,负责人组织专家对干预方案进行讨论,认真听取并记录专家意见,对模糊的地方及时与专家澄清确认,确保专家意见的准确性。在会议最后由课题组人员现场统计专家意见结果,之后公布处理结果,再由专家讨论、发表意见,最后专家举手表决通过,确定本课题干预方案。
1.3 统计学处理 将数据录入Excel 2016建立数据库,采用SPSS 19.0软件对数据进行统计学分析。采用频数、百分率对专家的一般情况进行描述性分析,采用权威系数(Cr)来表示专家的权威程度。
2 结果
2.1 专家的权威程度 使用专家权威系数(Cr)表示专家的权威程度,由专家对研究内容的判断依据(Ca)与熟悉程度(Cs)决定,计算公式为:Cr=(Ca+Cs)/2。一般认为专家的权威系数≥0.7为可接受信度,>0.8表示专家权威程度高。专家判断依据及熟悉程度结果见表2、表3。经计算得出Ca为0.95,Cs为0.9,Cr为0.925,说明专家在本研究领域的权威程度高。
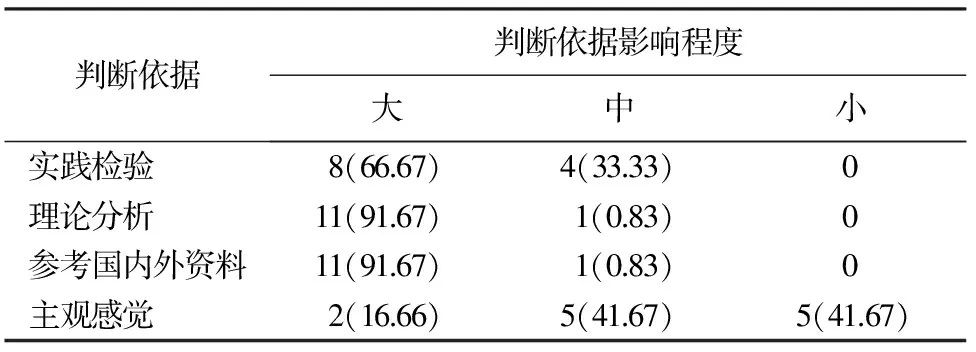
表2 专家判断依据自评结果[n(%)]
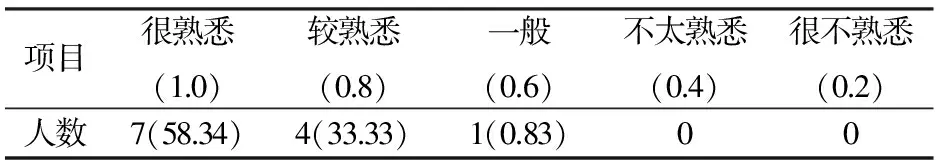
表3 专家熟悉程度自评结果[n(%)]
2.2 专家对肠道功能障碍干预方案的意见结果
2.2.1 关于干预方案的结构 由于脊髓损伤功能恢复在损伤后不同阶段有不同特点,因此专家建议将原本干预方案结构改为以时间为主线,分为早期(脊髓休克期)、中期(脊髓休克期结束-伤后3个月)、康复期(伤后3个月-长期)[9]。具体内容应包括每个时期干预目标、评估内容、干预措施、健康教育等。由于脊髓损伤患者恢复时间较长,专家建议在康复期内容中增加随访相关内容,以期为患者在出院后提供连续的跟踪指导。同时,为了增加干预方案的临床适用性,专家建议将方案中的评估、记录表和护理操作流程制成表格,与方案配套使用,以保证评估、记录和操作流程的标准化。课题组经讨论后采纳专家意见。
2.3.2 关于干预方案的各项内容 专家指出干预方案评估内容中,不仅有护士的评估,部分评估还涉及医生,建议在每条评估内容中清楚地说明评估者,以明确二者在此干预方案中的具体职责。对于健康教育的内容部分,专家认为完全性脊髓损伤患者肠道功能障碍在不同阶段有不同的干预重点,需要了解和掌握的知识和技能也不同,因此每个时期的健康教育内容应有不同的侧重点,早期应主要注重疾病相关知识的宣教;中期应注重提高患者对肠道功能障碍干预的认识,以明确干预的重要性,并掌握必要的干预技术;康复期应侧重于让患者或家属自己进行肠道功能障碍干预,为患者回归家庭作好准备,同时还应注重对药物使用、并发症的识别和处理的宣教。对于以上评估和健康教育方面内容的建议课题组进行采纳。
专家对于方案中针对不同类型肠道功能障碍患者分类进行干预的内容给予肯定,因为脊髓损伤后部分患者会存在排便反射,部分患者排便反射会丧失,针对这两类患者肠道功能障碍的干预方法应有所不同。部分专家指出,肠道功能障碍的类型很多,包括便秘、大便失禁等。不同肠道功能障碍类型干预的方法不同,涉及内容较多。脊髓损伤后患者较常出现便秘问题,专家建议课题组将干预重点放在便秘这一肠道功能障碍问题的处理上,但课题组考虑到本干预方案的目的是通过对完全性脊髓损伤患者肠道功能障碍进行干预,减少患者便秘、大便失禁等并发症的发生率,帮助患者建立良好的排便习惯, 故课题组未采纳专家的此条建议,而是在方案中增加常见并发症及处理的内容模块,当患者出现并发症之后按照并发症处理方法中的内容进行对症处理。修改后的干预方案见表3。

表3 完全性脊髓损伤患者肠道功能障碍干预方案
续表3

项 目具 体 内 容中期(脊髓休克期结束⁃伤后干预目标帮助患者重新建立排便规律。3个月)肠道功能障碍干预评估内容肠道功能障碍类型评估干预措施(1)反射性肠道:排便功能训练,每天或隔天干预1次。(2)无反射性肠道:排便功能训练,每天干预1~2次。健康教育(1)两种肠道障碍类型相关病理生理知识(2)两种肠道障碍干预方法和干预技术(3)出院康复指导康复期(伤后3个月⁃长期)肠道干预目标(1)患者能在社会可接受的时间和地点,实现规律、可预见的排便,无非计划排便发生。功能障碍干预(2)无便秘、大便失禁等肠道并发症的发生。(3)每次排便时间尽量控制在30min内,最长不超过60min。(4)在保证规律排便的情况下,尽可能减少药物使用的频率和剂量。(5)患者出院时,C8以上脊髓损伤患者能口头指导他人进行肠道管理,C8及以下脊髓损伤患者能独立进行肠道管理。评估内容(1)神经学分类评估(2)肠道功能障碍严重程度(3)生活习惯(4)功能评定(认知功能、其他功能)干预措施(1)反射性肠道:饮食、液体、行为、药物、排便干预(2)无反射性肠道:饮食、液体、行为、药物、排便干预健康教育(1)SCI肠道功能障碍相关知识(2)SCI肠道功能障碍干预技术(3)出院康复指导随访 (1)随访人员(2)随访时间(3)随访内容常见并发症及处理自主神经反射异常、腹泻、便秘、粪便嵌塞、大便失禁、腹胀或气体过多、痔疮等常见并发症及其处理。
3 讨论
3.1 完全性脊髓损伤患者肠道功能障碍干预方案构建的意义 完全性脊髓损伤患者由于自主排便机制丧失,排便时不能产生足够的直肠收缩强度及持续时间,导致排空不全、排便时间延长,而反复的排空不全会使大便长期滞留在直肠中,使得排便反射更加迟钝[10]。此外,脊髓损伤患者肠道蠕动减慢,粪便通过结肠时间延长,使得粪便长时间滞留在肠道内导致水分过度吸收而干结,使得患者排便困难程度更加严重,从而导致便秘、腹胀等一系列问题[11]。目前,临床上对脊髓损伤患者运动功能、膀胱功能恢复的关注较多,而忽视了患者的肠道功能障碍问题[12]。本研究制定的完全性脊髓损伤患者肠道功能障碍干预方案,其内容包括不同时期患者肠道功能恢复目标、肠道功能障碍评估、肠道功能障碍干预措施、健康教育等内容。其中干预措施包括饮食干预、液体摄入、行为干预、药物干预、排便干预、干预记录等内容,并根据患者损伤后排便反射是否存在将患者分为反射性肠道和无反射性肠道,结合两类患者损伤后肠道功能特点选择合适的干预方法,具有针对性、可操作性和实用性。对于完全性脊髓损伤患者,通过肠道功能障碍干预可帮助其建立规律排便习惯,降低肠道相关并发症的发生率,使患者能更好地进行自身肠道管理,进而提高患者的生活质量。
3.2 完全性脊髓损伤患者肠道功能障碍干预方案构建的可靠性 本课题小组前期按照循证护理的研究方法,查阅脊髓损伤肠道功能障碍相关指南,汇总指南相关证据,在此基础上结合临床实践,初步拟定出干预方案。通过召开专家会议对初步拟定的方案进行论证,以提高干预方案的科学性和可操作性。参加本次专家会议的专家在学历、工作年限、职称、专业方向等方面均具有一定的代表性,涉及骨科、肛肠外科、康复科、护理、管理、教育等各个领域,对脊髓损伤肠道功能干预内容的熟悉程度高,专家的权威系数为0.925,说明本次与会专家的权威程度也较高,能够对本干预方案的各项内容进行判断和提出有价值的建议。课题小组根据专家提出的意见对方案内容进行修改,最后由专家举手表决通过,最终形成此干预方案。
3.3 完全性脊髓损伤患者肠道功能障碍干预方案的临床实施 本方案在临床的实施需要医疗、护理、患者的协同配合,在方案实施中医生和护士要明确各自职责,而医院相关部门要结合本院对完全性脊髓损伤患者肠道功能障碍干预现状,组织医护人员进行培训,使其了解本干预方案的内容及使用方法,掌握标准化的流程,保证方案在临床的实施质量,最大限度地促进患者肠道功能恢复。在方案实施过程中,患者和家属的积极参与亦是必不可少的。因为患者肠道功能障碍可能会持续一生,患者和家属需要对自己的肠道功能情况十分了解,掌握肠道功能障碍的干预方法,能够独立或指导他人进行肠道功能干预。因此在方案实施前,护士需对患者沟通能力、认知功能、肢体功能以及患者的社会支持情况进行详细评估,以保证干预方案的能达到较好的长期效果。
4 小结
完全性脊髓损伤肠道功能障碍干预方案是在循证研究的基础上,通过专家会议论证构建。干预方案内容主要包括早期肠道功能障碍干预、中期肠道功能障碍干预、康复期肠道功能障碍干预和常见并发症及处理等4大方面内容,涵盖了脊髓损伤后的所有阶段,能为护士对完全性脊髓损伤患者进行肠道功能障碍干预提供较为科学的参考依据。但由于时间、研究水平等限制,在指南的检索和证据总结方面可能有所疏漏,对部分内容的讨论和分析可能还存在一定偏差,可能对干预方案的内容造成影响。未来课题小组将进一步开展临床对照试验研究,以验证干预方案的临床效果,并结合临床具体情况对方案内容进行调整,以使方案更具可操作性和实用性。
【参考文献】
[1] 李建军,杨明亮,杨德刚,等.“创伤性脊柱脊髓损伤评估、治疗与康复”专家共识[J].中国康复理论与实践,2017,23(3):274-287.
[2] Furlan J C,Urbach D R,Fehlings M G.Optimal treatment for severe neurogenic bowel dysfunction after chronic spinal cord injury:A decision analysis[J].Br J Surg,2007,94(9):1139-1150.
[3] Fynne L,Worsoe J,Gregersen T,et al.Gastric and small intestinal dysfunction in spinal cord injury patients[J].Acta Neurol Scand,2012,125(2):123-128.
[4] Pan Y,Liu B,Li R,et al.Bowel dysfunction in spinal cord injury:Current perspectives[J].Cell Biochem Biophys,2014,69(3):385-388.
[5] Faaborg P M,Finnerup N B,Christensen P,et al.Abdominal pain:A comparison between neurogenic bowel dysfunction and chronic idiopathic constipation[J].Gastroenterol Res Pract,2013(2013):365037.
[6] The ADAPTE Collaboration.Manual for guideline adaptation[R].Perthshire:The ADAPTE Collaboration,2007.
[7] The Appraisal of Guidelines for Research&Evaluation Next Steps Research Consortium.The appraisal of guidelines for research&evaluation Ⅱ[R].Ottawa:The Appraisal of Guidelines for Research&Evaluation Enterprise,2009.
[8] 胡雁.循证护理学[M].北京:人民卫生出版社,2012:98-101.
[9] 杨明亮,李建军,李强,等.脊柱脊髓损伤临床及康复治疗路径实施方案[J].中国康复理论与实践,2012,18(8):791-796.
[10]吴娟,李建军,廖利民,等.完全性脊髓损伤患者肛门直肠动力学研究[J].中国康复理论与实践,2003,9(6):321-323.
[12]朱春燕.个体化分阶段护理管理对脊髓损伤患者神经源性肠功能障碍的影响[D].泰安:泰山医学院,2012.
