心源性脑栓塞出血转化危险因素及其对预后的影响
2018-04-11梁慧
梁慧
(河南省焦作市第二人民医院神经内科 焦作 454001)
心源性脑栓塞属于神经内科常见病,是一种发病率较高的内科急症,栓子来源多以心房颤动为主[1~2]。而栓塞后出血转化则是其发生率较高的一种并发症,发生出血转化往往会增加治疗的难度,对患者的健康威胁极大[3~4]。因此,及时了解栓塞后出血转化的发生原因及其与患者预后之间的关系尤为重要。本研究为探讨心源性脑栓塞出血转化(HT)的临床危险因素及其对预后的影响,选取我院收治的120例心房颤动并脑栓塞患者作为研究对象进行相关研究。现报告如下:
1 资料与方法
1.1一般资料选取2015年1月~2017年1月我院收治的120例心房颤动并脑栓塞患者作为研究对象,其中男62例,女58例,患者年龄42~82岁,平均年龄(65.9±4.2)岁;以患者头颅CT检查结果是否伴有颅内出血症状为依据将其分为HT组63例与非HT组57例。HT组中男39例,女24例;年龄43~82岁,平均年龄(66.5±5.3)岁。非HT组中男37例,女 20例;年龄 42~81岁,平均年龄(66.8±5.9)岁。两组患者的一般资料相比较,差异无统计学意义,P>0.05,具有可比性。
1.2研究方法回顾性分析两组患者的临床资料,并对患者的年龄、脑卒中评分(NIHSS)、出血风险评分系统(HAS-BLED)和梗死灶大小等进行单因素与多因素Logistic回归分析。
1.3统计学分析数据处理采用SPSS18.0统计学软件,计数资料以%表示,采用χ2检验,计量资料以表示,采用t检验。P<0.05为差异有统计学意义。并采用单因素分析与多因素Logistic回归分析方式处理,所有检验均取双侧检验,以α=0.05为显著性水平。
2 结果
2.1HT相关危险因素分析
2.1.1单因素分析以是否发生HT为因变量,以梗死灶大小、年龄、发病时NIHSS评分和HAS-BLED评分等为自变量进行单因素分析,结果显示,两组的脑卒中评分(NIHSS)、HAS-BLED评分和梗死灶大小等相比较,差异有统计学意义,P<0.05。见表1。
表1 HT相关危险因素的单因素分析

表1 HT相关危险因素的单因素分析
组别 n 年龄 NIHSS评分(分)HAS-BLED评分(分)梗死灶大小(例)<3 cm ≥3 cm HT组非HT组t/χ2 P 63 57 66.5±5.3 66.8±5.9 0.293 0.385 16.5±2.8 13.4±2.0 6.913 0.000 2.9±0.5 2.4±0.4 6.008 0.000 44 19 54 3 12.38 0.001
2.1.2多因素Logistic回归分析多因素Logistic回归分析显示,NIHSS、HAS-BLED和梗死灶大小均为心源性脑栓塞出血转化的独立危险因素。见表2。

表2 多因素Logistic回归分析
2.2HAS-BLED评分与HT的关系分析以HAS-BLED评分为依据将所有患者分为低危组(<3分)与高危组(≥3分),其中低危组52例患者中共有20例发生HT,发生率为38.5%;高危组68例患者中有43例发生HT,发生率为63.2%;高危组的HT发生率明显高于低危组,差异有统计学意义,P<0.05。
2.3HT与预后之间的关系分析在发病时、发病后1个月和发病后3个月,HT组与非HT组患者的NIHSS评分相比较,差异有统计学意义,P<0.05;且发病时,HT组与非HT组患者的改良Rankin量表(mRS)评分相比较,差异有统计学意义,P<0.05。见表3。
表3 HT与预后之间的关系分析(分,
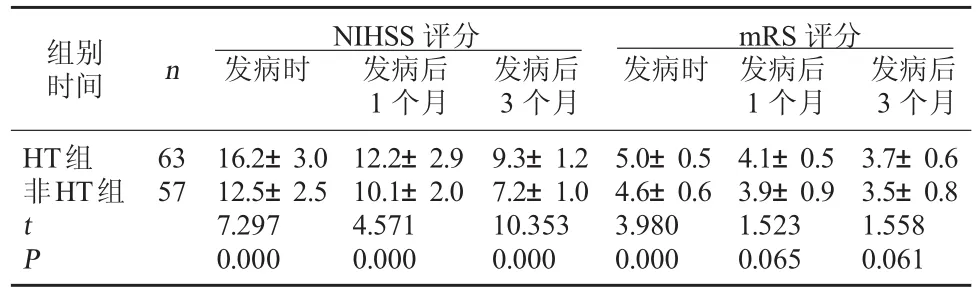
表3 HT与预后之间的关系分析(分,
mRS评分发病时 发病后 发病后1个月 3个月HT组非HT组组别时间 n NIHSS评分发病时 发病后 发病后1个月 3个月63 57 t P 16.2±3.0 12.5±2.5 7.297 0.000 12.2±2.9 10.1±2.0 4.571 0.000 9.3±1.2 7.2±1.0 10.353 0.000 5.0±0.5 4.6±0.6 3.980 0.000 4.1±0.5 3.9±0.9 1.523 0.065 3.7±0.6 3.5±0.8 1.558 0.061
3 讨论
心源性脑栓塞属于神经内科的一种常见病,心房颤动为栓子的主要来源[1]。脑栓塞后出血转化则是其常见并发症之一,发生率可达3%~43.7%,极易增加临床治疗的难度[5~6],临床上必须予以充分的重视。因此,及时了解患者发生心源性脑栓塞的常见危险因素及其对预后的影响,并开展有效的措施进行防治以改善患者的预后尤为重要[7]。
有研究显示[8],脑梗死后心源性脑栓塞出血转化现象的发生与患者是否伴有严重神经功能缺损和梗死部位等因素有关。本研究通过对我院收治的120例心房颤动并脑栓塞患者的临床资料进行回顾性分析,单因素分析显示,两组脑卒中评分(NIHSS)、出血风险评分(HAS-BLED)和梗死灶大小相比较,差异有统计学意义,P<0.05;多因素Logistic回归分析显示,NIHSS、HAS-BLED和梗死灶大小均为心源性脑栓塞出血转化的独立危险因素。以HAS-BLED评分为依据进行分组,高危组患者的HT发生率明显高于低危组,差异有统计学意义,P<0.05;在发病时、发病后1个月和发病后3个月,HT组与非HT组患者的NIHSS评分相比较,差异有统计学意义,P<0.05;且发病时,HT组与非HT组患者的改良Rankin量表(mRS)评分相比较,差异有统计学意义,P<0.05。该结果与以往相关研究结果相符[9]。提示神经功能严重缺损和梗死灶较大是导致脑梗死后心源性脑栓塞出血转化的重要危险因素。其原因主要是由于大面积脑梗死后患者多伴有脑水肿症状,极易压迫周围毛细血管,恢复再灌注时侧支循环开放,进而造成坏死血管破裂,使梗死灶内发生点、片状出血现象。因此,对于伴有大面积脑梗死者,无论患者是否出现症状加重现象,均需及时对患者进行头部CT或MRI复查,且应严格遵医嘱使用抗凝和溶栓等药物进行治疗,尽可能地改善患者预后。
总而言之,导致心房颤动后脑栓塞患者发生心源性脑栓塞出血转化的临床危险因素较多,神经功能严重缺损、梗死灶较大和HAS-BLED评分较高等均是导致HT发生的常见危险因素;相对于非HT患者,HT患者的神经功能恢复较差。但本研究为回顾性分析,所选取样本量较小,研究结果具有一定的局限性,临床上仍需开展大样本量和前瞻性的随机对照研究,以更加深入地分析脑梗死HT的相关情况,为临床诊疗提供更加可靠的依据。
[1]肖美娟,殷为勇,叶祖森,等.心源性脑栓塞和大动脉粥样硬化性脑梗死患者自发性出血性转化的发生及相关因素分析[J].中华全科医师杂志,2014,13(10):848-850
[2]汤华萍,李美英.心源性脑栓塞患者出血转化的危险因素分析[J].蚌埠医学院学报,2016,41(8):1035-1037
[3]刘一辉,张新江,唐铁钰,等.血压变异性与心源性大脑中动脉栓塞患者出血性转化的相关性[J].国际脑血管病杂志,2016,24(3):198-204
[4]王选,杨江胜,郝俊杰,等.心房纤颤合并急性脑梗死出血性转化的危险因素及其对预后的影响[J].中华临床医师杂志(电子版),2014,8(7):9-12
[5]唐澍,闫立荣,孙玉衡,等.重组组织型纤溶酶原激活剂治疗心源性脑栓塞的疗效与安全性分析[J].中国卒中杂志,2013,8(5):360-367
[6]蒋海飞,黄进,黄平,等.急性脑梗死降纤治疗出血性转化的危险因素分析[J].中华神经医学杂志,2016,15(1):11-14
[7]姜雅斯,毕敏,马琪林,等.低分子肝素钠治疗急性期非大面积心源性脑栓塞的临床研究[J].中国生化药物杂志,2014,34(5):111-113
[8]万锦平,张圣,刘克勤,等.急性缺血性卒中患者静脉溶栓后不同部位出血转化的危险因素及预后分析[J].浙江大学学报(医学版),2014,43(1):36-42
[9]张士亮,张鹏,宋冉,等.急性脑梗死出血性转化患者血清肿瘤坏死因子-α水平的变化及相关因素分析[J].中国实用医刊,2014,41(3):7-10
